Лінійна швидкість кровотоку – норма. Звитість судин хребта, шиї та мозку: причини, симптоми, лікування
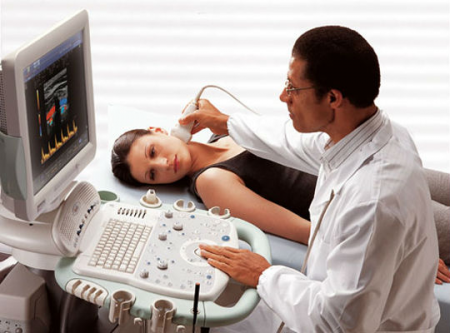
Часті головні болі, запаморочення, почуття тяжкості потиличної області, Шум у вухах - це скарги, які найчастіше пред'являють пацієнти з вертебробазилярною недостатністю. У більш важких випадкахвідзначаються порушення мови та ковтання, зору, дроп-атаки (раптове падіння пацієнта, що не супроводжується втратою свідомості та появою симптомів-провісників). Якщо на ці важливі симптомине звернути вчасно увагу, можливий розвиток ішемічного інсульту, особливо в осіб старше 40-45 років. Встановлено, що інсульт виникає протягом 5 років у 30% пацієнтів із симптомами вертебробазилярної недостатності. Скринінговими інструментальними методами виявлення порушення кровообігу в хребетних артеріях є: реоенцефалографія (РЕГ)-неінвазивне дослідження кровотоку головного мозку, що дозволяє оцінити порушення судинної системи, обумовлені атеросклерозом, гіпертонічною хворобою, виявити зміни внутрішньочерепного венозного кровообігу та порушення прохідності у вертебробазилярній судинній системі, а також ультразвукове дуплексне сканування магістральних судинголови та шиї. Фахівці МУЗ "Міська поліклініка № 11" м. Казані проводять ці методики для дослідження мозкового кровотоку, що дозволило підняти лікувально-діагностичний процес на якісно новий рівень.
Синдром недостатності кровообігу у вертебрально-базилярній системі сформувався як самостійне клінічне поняття у 50-х роках XX століття у період перегляду поглядів на патогенез ішемічних порушень мозкового кровообігу та становлення концепції про провідну роль при цьому механізму судинної мозкової недостатності. Час розставив усе по своїх місцях і визначив гідну, але скромнішу позицію цього патогенетичного (гемодинамічного) підтипу ішемії мозку серед інших. Таким чином, різні за своїм походженням та механізмами розвитку ішемічні розлади мозкового кровообігу в цій судинній системі стали розглядатися із загальних позицій їхньої гетерогенності.
Водночас особливості будови та функцій цієї артеріальної системи, що забезпечує життєво важливі структури мозку, та своєрідність клінічної симптоматикипри дисциркуляції в ній зумовили виділення її в останньої версії міжнародної класифікаціїв самостійний симптомокомплекс - "синдром вертебробазилярної артеріальної системи" в рамках "минучих транзиторних церебральних ішемічних нападів (атак) і споріднених синдромів" (МКХ-Х, G 45.0).
Коротка функціонально-анатомічна та клініко-фізіологічна характеристика. Вертебрально-базилярна система (ВБС) здійснює кровопостачання однієї третини мозку. Вона охоплює його відділи, що значно розрізняються як у структурному, так і функціональному відношенні. Це шийний відділ спинного мозку, мозковий стовбурі мозок, частина зорового буграта гіпоталамічній області, частково потиличні, тім'яні та медіобазальні відділи скроневих частокмозку. При недостатності кровопостачання у ній спостерігаються симптоми у різних поєднаннях. Однак у рамках клінічного поліморфізму вдається виділити групи характерних симптомокомплексів, про що буде сказано нижче.
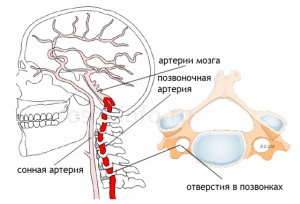
До особливостей екстракраніальних відділів ВБС відноситься розташування хребетних артерій в отворах кісткового каналу поперечних відростків шийних хребців, що легко зміщуються відносно один одного при рухах голови та шиї. Крім того, вони тісно прилягають до тіл хребців. При цьому навіть у звичайних фізіологічних умоввідбувається компресія та обмеження кровотоку в одній або обох артеріях. У нормі кровообіг у них зазвичай не порушується через достатні компенсаторні можливості. Становище змінюється при гіпоплазії чи атеросклеротичних стенозах артерій. Тоді екстравазальні фактори (компресія суглобовими відростками при нестабільності шийного відділу хребта або остеофітами в унковертебральних областях та ін) стають вирішальними в генезі недостатності кровообігу у ВБС. Компресія хребетних артерій можлива також м'язами шиї (сходовими, довгим м'язом шиї, нижнім косим м'язом голови) при їх скороченні за певних положень голови. Доведено роль уроджених та набутих деформацій початкового відділуцих артерій з утворенням септальних стенозів, що різко і раптово обмежують кровотік з яскравою клінічною картиною, зазвичай вестибулярних порушень.
Недооцінка фактора екстравазальних компресій та ролі деформацій позачерепних відділівхребетних артерій є однією з поширених діагностичних помилок та причиною безуспішного медикаментозного лікуваннянедостатності кровообігу у ВБС. Приєднання до її симптомів характерного клінічного синдрому хребетної артерії» з вираженими больовими та ангіодистонічними ознаками потребує системного обстеження атланто-окципітальної області, шийного відділу хребта та екстракраніальних відділів хребетних артерій для цілеспрямованого лікування.
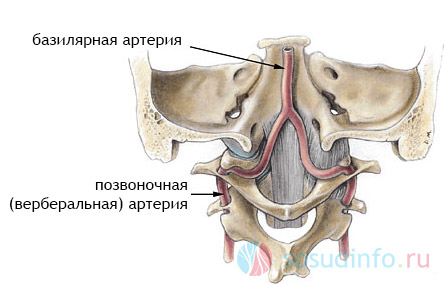
Найбільших успіхів ультразвукового дослідження у діагностиці патології судин було досягнуто наприкінці минулого століття, коли з'явилися апарати, що працюють у дуплексному режимі. Лише кілька років тому почала використовуватися триплексна доплерографія, яка дозволяє провести тривимірну реконструкцію будь-якої судини в «реальному часі». Сучасні апаратидля ультразвукової діагностики вищого та експерт-класу дозволяють візуалізувати судини діаметром менше 1 мм, визначати патологічні зміни в них чи навколишніх тканинах. Це дуже важливо при обстеженні пацієнтів із синдромом хребетної артерії. Як відомо, хребетні артерії відходять від підключичних артерій у верхній частині грудної порожнини, проходять в отворах поперечних відростків шийних хребців, далі входять у порожнину черепа, де зливаються в єдину базилярну артерію, розташовану в нижній частині стовбура мозку. Від базилярної артерії відходять гілки, що забезпечують кровопостачання стовбура мозку, мозочка і потиличних часток півкуль головного мозку. Вертебробазилярна недостатність, або синдром хребетної артерії, - це стан, при якому знижується кровотік у хребетних та базилярних артеріях. Причиною цих порушень можуть бути екстравазальне здавлювання, підвищення тонусу хребетної артерії (артеріальна дисциркуляція, вегето-судинна дистонія), атеросклероз, анатомічні особливостібудови і т. д. Порушення об'ємних та лінійних швидкостей кровотоку по хребетних артеріях, пов'язані з екстравазальним стисканням, можуть виявлятися як з одного, так і з обох боків. Найбільш частим фактором, що здавлює, виступає м'язова тканинащо пов'язано з анатомічною локалізацією хребетних артерій Здавлювання хребетних артерій можливе також кістковою тканиною(остеофіти, грижа міжхребцевого диска, підвивих шийних хребців та ін.).
Визначення локалізації та можливої причиникомпресії хребетної артерії сприяє цілеспрямованому терапевтичному або оперативному втручанню з метою нормалізації кровообігу.
Цінність методу у цьому, що дослідження проводиться у стаціонарному становищі хворого лежачи на спині, а й з використанням численних функціональних позиційних проб. При стандартному дослідженні використовують лінійні датчики з частотою від 7,5 МГц, скануючи по передній та бічній поверхні шиї. При цьому проводять якісну та кількісну (спектральний аналіз) оцінку кровотоку в судинах. Якісний аналіз включає оцінку діаметра (норма - 2,8-3,8 мм) та форми судини (наявність загинів, петель та ін.). При проведенні стандартного спектрального аналізу хребетних артерій вимірюють (найчастіше у проміжку між V та VI шийними хребцями) систолічну (норма - 31-51 см/с), середню (норма - 15-26 см/с), діастолічну (норма - 9-16 см/с) та об'ємну (норма 60-125 мл/хв) швидкість, а також пульсової (норма - 1,1-2,0) та резистентний (норма - 0,63-0,77) імпульси.
Однак при таких патологічних станах, як остеохондроз шийного відділу хребта, нестабільність хребців, грижі міжхребцевих дисків, при проведенні триплексного сканування судин голови та шиї у стандартному положенні прохідність хребетних артерій може бути не порушена. У той же час при проведенні позиційних проб (повороти та нахили голови, різні рухи рук у плечовому суглобі) судина може в тій чи іншій мірі перетискатися, що відображатиметься у зміні ультразвукового сигналу. Таким чином, дана методика дозволяє виявити наявність не тільки статичної, а й прихованої компресії хребетних артерій.
Отримана під час проведення даних тестів інформація дозволяє лікарю визначити кілька важливих моментів: локалізацію та причину патологічного процесу, ступінь порушення прохідності судини, зміни кровотоку при впливі різних факторів, зокрема фармакологічних проб. Врахування особливостей динамічної компресії хребетної артерії внаслідок патології шийного відділу хребта допомагає визначити оптимальний обсяг та методику хірургічного втручання — екстравазальної декомпресії судини, що дозволяє досягти кращих результатів при лікуванні синдрому хребетної артерії.
Під контролем ультразвуку можуть проводитись операції, прийоми мануальної терапії, масаж. Ця методика дозволяє оцінювати ефективність обраного методу лікування, за необхідності коригувати схему терапії.
За період із 2009 по 2010рр. нами проїдено 614 ультразвукових досліджень екстракраніального відділу магістральних артерійголови. Всі дослідження проводилися на ультразвуковому сканері LODIG 3 PRO за допомогою лінійного датчика та 228 досліджень реоенцефалографій на 6 - канальному багатофункціональному комп'ютерному реографі РЕО-спектр-3 фірми «Нейрософт». Головною цінністюнаших досліджень є неінвазивність у визначенні стану кровотоку головного мозку, яка дає можливість вивчати об'ємне пульсове кровонаповнення у головних судинних басейнах, оцінювати тонус судин різного калібру та стан венозної гемодинаміки, здійснювати постановку функціональних пробта індивідуальний підбір лікарських засобів.
Внутрішньосудинна обструкція – найчастіша знахідка при наших дослідженнях. Атеросклеротичних уражень брахіоцефальних артерій різних локалізаційта ступенів виразності виявлено у 42% обстежених нами хворих. З них у 61% хворих виявлено гемодинамічно значущі стенози, що відповідає контингенту оглянутих. Серед оглянутих 72%-пацієнти віком від 60 років.
Друга за частотою причина порушень гемодинаміки в артеріях брахіоцефальної зони серед оглянутих нами пацієнтів – це порушення нормального перебігу судин. Це стосується артерій каротидного та вертебро-базилярного басейнів. Нами виявлені різні за формою звивистості: С-подібні, S-подібні, коліноподібні і, нарешті, петлеподібні. Порушення гемодинаміки при звивистості судин спостерігалося, як правило, за наявності у місці перегину судини гострого кута. Гемодинамічно значуща звивистість проявляється різним ступенемвираженості турбуленцією, і навіть збільшенням швидкості місці ангуляції.
Вроджені вади розвитку кровоносних судин (ангіодисплазія, судинна мальфармація) є наслідком генетично обумовленого порушення нормального розвитку судинної системи в ембріогенезі. Найбільш частою порокомрозвитку кровоносних судин, виявлених при наших дослідженнях, є ангіодисплазії у формі гіпоплазії. За нашими даними, гіпоплазія хребетних артерій виявляється близько 18,9-19,2% пацієнтів з патологією брахіоцефальних артерій. Поряд із названими серед причин недостатності кровообігу у вертебро-базилярній системі є позасудинна обструкція-екстравазальна компресія-частота-4% серед оглянутих нами пацієнтів. Екстравазальна компресія пов'язана з порушенням просвіту судини процесом, що діє на зовні. Це випадки здавлення судини пухлиною, гематомою, запаленою тканиною, остеофітами, грижею міжхребцевого диска.
Ультразвукове дуплексне сканування екстракраніального відділу магістральних артерій голови поряд з реоенцефалографією значно розширює скринінгові можливості у діагностиці синдрому хребетної артерії.
Курбангалєєв В М, Терентьєва Л А,
МУЗ "Міська поліклініка № 11" м. Казані
Гімаєва С Т.
ФДМ «Головне бюро медико-соціальної експертизипо Республіці Татарстан»
Гіпоплазія хребетної артерії: ознаки, лікування, наслідки
Гіпоплазія хребетної артерії найчастіше є вродженим дефектом і може бути як правосторонньою, так і лівосторонньою. Надалі захворювання призводить до порушення гемодинаміки (кровообігу), від чого особливо страждають задні ділянки головного мозку. Найчастіше це стає причиною численних дисфункцій у роботі серця та кровоносної системив цілому, вестибулярного апаратута інших органів.
Загальні відомості про гіпоплазію
Повноцінний кровообіг у всіх відділах мозку можливий завдяки; він сформований із правого та лівого відгалужень артерій хребта.
При нормальних умовахі права, і ліва хребетні артерії розвинені однаково. У районі подключичной артерії до черепної порожнини вони поділяються на невеликі судини.
Терміном «гіпоплазія» в медицині описується недорозвинення тканин чи органа; це може бути і вроджена патологія, та придбана.
Двостороння гіпоплазія трапляється набагато рідше, ніж правостороння чи лівостороння, хоча останній випадок уже вважається досить рідкісним. Але оскільки адаптаційні можливості організму не безмежні, їх виснаження дуже швидко призводить до стадії декомпенсації і необхідності хірургічного втручання.
Причини та наслідки захворювання
Як зароджується гіпоплазія?
Чинники, які впливають виникнення гіпоплазії, впливають на людський організмще в материнській утробі, втім, те саме можна сказати про більшість захворювань і вроджених дефектів.
Вважається, що такі процеси та явища можуть бути причиною гіпоплазії:
- Забиті місця різні травмиматері під час вагітності;
- Зловживання деякими лікарськими препаратами, алкоголем, нікотином, а також наркотичними речовинамипри виношуванні дитини, отруйні хімічні сполуки можуть дати подібний ефект;
- Інфекційні хвороби майбутньої матері;
- генетична схильність до хвороб кровоносної системи;
Гіпоплазія хребетних артерій який завжди розвивається через вищевказаних ситуацій, ці випадки лише істотно збільшують ризик виникнення патологій у розвитку та функціонуванні кровоносної системи. Але іноді, втім, діти з вродженою гіпоплазією з'являються на світ і за відсутності будь-якої перерахованих причин. Отже, сучасні медичні світила поки що не мають єдиної думки з цього приводу, хоча існує безліч суперечливих теорій.
Чим загрожує виникнення недуги у майбутньому?
У деяких випадках дефект не дається взнаки до певного терміну або навіть все життя, тому що порушення гемодинаміки списуються на рахунок інших захворювань або просто слабкого здоров'я, якщо симптоми не особливо виражені.
Звуження отвору артерії в місці впадання в канал кістки при гіпоплазії суттєво ускладнює приплив крові до тканин мозку. Наслідки гіпоплазії, таким чином, можуть бути непередбачуваними, а виявити справжню причинумножинних дисфункцій у разі вдається далеко ще не відразу. Втім, деякі з них серйозної загрози для здоров'я не становлять, але безперечно погіршують якість життя. До них можна віднести підвищену стомлюваність, періодичні сильні головні болі, падіння гостроти зору та слуху.
Симптоми та діагностика гіпоплазії
Ознаки проблеми
Основною характеристикою хвороби є різноманіття симптомів, які можуть суттєво відрізнятись у кожного конкретного пацієнта. Це стосується як інтенсивності больових відчуттів, і проявів недорозвинення хребетних артерій загалом. У деяких випадках про можливий діагноз пацієнт дізнається лише при проходженні планового медичного оглядуоскільки клінічна картина дуже розмита, а симптоми гіпоплазії дуже схожі із зовнішніми проявами інших захворювань.
Говорити про наявність гіпоплазії правої чи лівої артерій можна у разі наявності наступних ознак:
- Часті безпричинні запаморочення;
- Головний біль різної інтенсивності;
- Спотворене сприйняття положення тіла в просторі, що виникає раптово;
- Дисфункції нервової системи;
- Порушення або повне зникнення чутливості у певних областях (у тому числі й у кінцівках);
- Частий підвищений тиск.
Неспецифічні ознаки гіпоплазії є наслідком порушення кровообігу в організмі, але виявити їх справжню причинудосить важко навіть досвідченому фахівцю. До них відносяться запаморочення, що супроводжуються втратою свідомості, раптова дезорієнтація у просторі внаслідок порушення координації рухів, що може призвести до падіння, і похитування під час ходьби або зміни положення тіла.
Втрата координації рухів є рідкісною, але достатньо неприємним проявомгіпоплазії. Зазвичай це виглядає як безпричинне падіння або зіткнення з людьми або об'єктами, а сама людина може відчувати відчуття, подібні до тих, що з'являються після довгого катання на каруселі.
Зазвичай інтенсивність і частота всіх ознак гіпоплазії хребетних артерій зростає в міру старіння організму, оскільки до вікових явищ відноситься зниження еластичності малих і великих судинта їх засмічення. Таким чином, просвіт у уражених гіпоплазією артеріях додатково скорочується, а гемодинаміка погіршується.
Виявлення захворювання
За наявності підозр не зайвим буде записатися прийом до невропатологу. Огляд пацієнта та існуючі скарги на самопочуття є приводом для ретельнішої перевірки, ніж первинний огляд. Якщо під час проведення обстеження фахівець виявить аномалії в шийному відділі, то, швидше за все, варто зробити ультразвукове дослідженняартерій хребта.
Результат УЗД є підтвердженням чи спростуванням можливого діагнозу. Умовною нормою є діаметр просвіту від 36 до 38 мм; звуження судин до 2 мм вважається основним діагностичною ознакою. Як додаткове обстеження лікар також може порекомендувати пройти те, що за допомогою рентгенівського випромінювання та певних контрастних препаратів дозволяє точно виявити стан кровоносних судин.
«Права» та «ліва» гіпоплазія
Гіпоплазія правої хребетної артерії
Більшість фахівців не поділяє симптоми правої та лівої гіпоплазії як специфічні, якщо мова йдео зовнішніх прояваххвороби.
Значна різниця в симптоматиці спостерігається лише у разі порушення деяких мозкових функцій, оскільки гілки підключичної артерії мають різні його відділи. Таким чином, у різних галузях призводить до різних наслідків. Варто зауважити, що симптоми гіпоплазії правої хребетної артерії майже завжди загальні.
Крім перелічених раніше проявів, дана патологіярозвитку кровоносної системи може стати причиною емоційних розладів. У пацієнтів досить часто спостерігається така змінанастрої із високою полярністю перепадів. Нерідко виникають слабкість і млявість навіть без наднавантажень і стресів як таких, а пригнічений стан може тривати кілька діб поспіль. Скарги на підвищену стомлюваність та сонливість зустрічаються практично у кожного хворого, як і сильна головний біль. трапляється як при гіпоплазії правої, так і лівої хребетних артерій.
Гіперчутливість або ж повна втратачутливість деяких ділянок тіла часто свідчить про те, що відділ головного мозку, який відповідає за певну область, страждає від поганого припливу крові. Іноді це дає змогу поставити правильний діагнозчи підтвердити поточний.
Основною неприємністю при патології правої хребетної артерії є хвороби, що супруводжують, Для яких гіпоплазія виступає своєрідним каталізатором дегенеративних процесів Однією з таких хвороб є те, що призводить до додаткових порушень кровообігу, оскільки значно звужує судини.
При гіпоплазії правої артеріїнадалі може розвинутись сильна метеочутливість, і іноді виникають проблеми зі сном.
Відмінність наслідків гіпоплазії правої та лівої хребетних артерій пояснюється тим, що вони мають різні ділянки мозку.
Гіпоплазія лівої хребетної артерії
На відміну від правої, гіпоплазія лівої хребетної артерії може проявити себе далеко не відразу, а ближче до зрілого віку, оскільки симптоми пов'язані з порушеннями кровообігу
Гемодинамічна дисфункція проявляється не тільки у вигляді поганої прохідності судин та ішемії органів як наслідків, але і як застої крові в інших. Відбувається це лише через досить великий проміжок часу, оскільки адаптаційні механізми дозволяють дуже ефективно уникати проблем у роботі організму, що розвиваються, через погіршення кровотоку до певного часу. Клінічна значимістьсимптомів наростає в міру вікових змінв органах та тканинах, а на первинних етапах слід звернути особливу увагудеякі зовнішні прояви.
Болі в шийному відділі хребта вважаються однією з найпоказовіших ознак гіпоплазії лівої артерії, хоча за відсутності інших симптомів неможливо поставити правильний діагноз.
Поява з'єднань між відгалуженнями основних магістральних судин (судинні анастомози) є типовим проявом дії компенсаторних механізмів при недорозвиненні обох хребетних артерій. Досягнутий ефект втрачається у разі погіршення прохідності судин через супутні захворювання.
У разі гіпоплазії лівої артерії, гіпертензія (збільшення тиску) є вторинним захворюванням, і, по суті, механізм пристосування організму до існуючого стану речей. Під великим тиском кров у мозок проходить набагато легше навіть через отвір невеликого діаметра, оскільки просвіт артерії у разі гіпоплазії значно вужчий.
Методика лікування гіпоплазії
Як не парадоксально, у певних випадках людина не потребує лікування гіпоплазії хребетної артерії, оскільки адаптаційні можливості організму дозволяють досить довго справлятися з порушеннями гемодинаміки і не допускати появи клінічних симптомів у принципі, а постачання головного мозку кров'ю не погіршується.
Але якщо ознаки хвороби вже проявили себе, то не варто зволікати з візитом до лікаря, оскільки яскрава симптоматика практично завжди свідчить про досить серйозні проблемизі здоров'ям. Найчастіше це відбувається внаслідок при постійних високих фізичних і емоційних навантаженнях, а також при збоях у роботі компенсаторних механізмів.
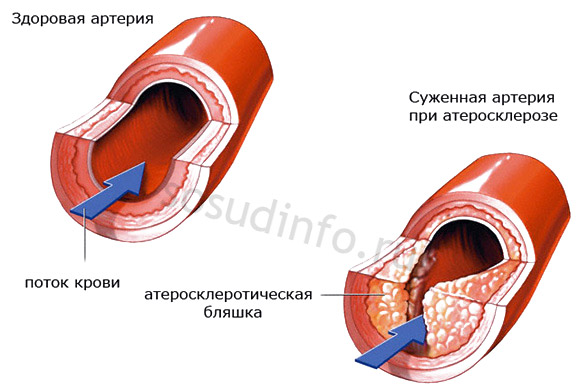
Атеросклероз, як і стеноз судин іншої природи - одна з основних причин прояву гіпоплазії. Тому для того, щоб позбавитися проблем зі здоров'ям, лікування має бути комплексним і виключаючим явища, що болісно звужують судини.
Лікувати гіпоплазію в такому випадку потрібно почати якнайшвидше, щоб не допустити суттєвого погіршення самопочуття і по можливості уникнути операції, хоча найчастіше хірургічне втручання(наприклад, та/або )є єдиною альтернативою, тому що хвороба набуває важкого характеру.
При відносно рано поставленому діагнозі фахівці все ж таки намагаються уникнути оперативного втручанняв організм пацієнта за допомогою медикаментозної терапії. Препарати і знижувальні тиск є основою лікування, а рекомендуються як допоміжний засіб.
Крім перерахованих вище методів іншими засобами сучасна медицинане має, хоча деякі «центри альтернативної медицини» як терапія пропонують інші процедури - акупунктура, масаж, різні гімнастичні комплекси. Не варто беззастережно покладатися на обіцянки людей, які найчастіше не мають навіть спеціальної освіти. За бажання і тільки після консультації з лікарем можна поєднувати обидві методики.
Відео: стеноз гирла лівої хребетної артерії. Ангіопластика зі стентуванням
Таблиця 1. Диференційна діагностикастенозу, ангіоспазму та артеріовенозної мальформації.
Назва ознаки |
ангіоспазм |
||
Спектр допплерограми: високочастотний - низькочастотний - |
Розкид частот Значно посилено |
Не змінено |
Венозного типу |
Характеристика шуму: високочастотний - низькочастотний - |
Виражений Виражений |
Виражений Помірний |
Виражений Відсутнє |
Індекс циркуляторного опору (RI) |
|||
Індекс пульсації (PI) |
|||
Церебральна реактивність |
Збережено (знижена) |
Збережено (знижено) |
Різко знижено |
Авторегуляторна відповідь |
Збережено (знижено) |
Збережено (знижено) |
Різко знижений (відсутня) |
Динаміка зміни кровотоку (ЛСК) |
Відсутнє |
Змінюється у часі |
Відсутнє |
Точність діагностики при використанні доплерографічних ознак за даними літератури від 85 до 93%.
IV. Транскраніальна доплерографія
1982 є точкою відліку для транскраніальної допплерогафії (R. Aaslid), що дозволило діагностувати інтракраніальні ураження брахіоцефальних артерій.
Метод транскраніальної доплерографії (ТКД) застосовується для дослідження кровотоку в артеріях, що формують велике артеріальне коло (вілізійне коло): інтракраніальних відділів ВСА: середньої, передньої та задньої мозкових артерій; очної артерії, основної артерії та внутрішньочерепних відділів хребетної артерії.
Першим етапом дослідження визначається місце розташування акустичного вікна, через яке ультразвуковий промінь може проникнути з мінімальною втратою енергії. Основною умовою є вибір вдалого зондування та положення датчика для отримання оптимального сигналу.
Описано три основні шляхи локації внутрішньочерепних артерій:
- 1. Темпоральне вікно (дослідження СМА, ПМА, ЗМА).
- 2. Орбітальне вікно (сифон внутрішньої сонної артерії та очна артерія).
- 3. Субокципітальне вікно (основне або базилярна артеріята внутрішньочерепні сегменти хребетних артерій).
Локація у скроневій ділянці проводиться через луску. скроневої кістки. У пацієнтів старшого віку товщина кісток або їхня щільність настільки змінена, що іноді важко отримати достовірні сигнали через зменшення акустичної проникності. У всіх випадках слід пересувати зонд повільно, дрібними кроками, звертаючи увагу на хороший ультразвуковий контакт між датчиком та шкірою, для чого наноситься достатній шар гелю.
Темпоральні вікнарозташовані над вилицевою дугою. Розрізняють три положення темпорального вікна:
- - переднє вікно розташоване над проксимальною частиною вилицевої дуги;
- - Заднє вікно розташоване попереду вуха. У деяких випадках це вікно лежить вище за інші;
- - середнє вікно розташоване між переднім та заднім вікном, у зоні росту волосся.
Критеріями для ідентифікації СМА є:
а) кровотік локується на глибині 55-65 мм.
б) напрямок кровотоку до датчика.
в) сигнал відповідає редукцією або ослабленням компресії гомолатеральної ОСА.
Критерії для ідентифікації ПМА:
а) кровотік локується на глибині 65-70 мм.
б) напрямок кровотоку від датчика.
в) реакція кровотоку у ПМА при компресії ОСА залежить від наявності або відсутності функції передньої сполучної артерії (ПСА). У більшості випадків напрямок кровотоку в ПМА змінюється при компресії гомолатеральної ОСА на зворотний при функціональній спроможності ПСА. За відсутності функції ПСА компресія ОСА призводить до редукції кровотоку ПМА.
Критерії для ідентифікації ЗМА:
а) кровотік локується на глибині 65-75 мм.
б) кровотік у проксимальному сегменті ЗМА спрямований до датчика і може мати двонапрямлений спектр. У дистальних сегментах ЗМА реєструється кровотік із напрямком від датчика.
в) компресія соименной ОСА викликає посилення кровотоку в ЗМА при спроможності ЗСА, або зміни відсутні.
Орбітальне вікно
При скануванні через орбітальне вікно необхідно знизити потужність випромінювання датчика до 10-20% для виключення шкідливої дії на сітківку та кришталик ока. Датчик поміщають на закриту повіку, рясно змащуючи гелем. Це дозволяє отримати хороший ультразвуковий контакт без надмірного тиску на око. Сифон ВСА локується через орбітальне вікно на глибині 60-70 мм. Напрямок кровотоку антеградний (до датчика).
Локація очної артерії проводиться через орбітальне вікно на глибині 30-45 мм, в нормі реєструється антеградний кровотік, що має характерну імпульсну хвильову форму. На цій глибині не виявляється жодна внутрішньочерепна судина.
Субокципітальне вікно
Акустична доступність цього вікна залежить від пози пацієнта: нахил голови вперед, при цьому пацієнт лежить на животі або сидить на стільці. Через субокципітальне вікно досліджуються параметри кровотоку в інтракраніальних хребетних артеріях та базилярної артерії. На глибині 60 мм локується хребетна артерія, при цьому датчик розташовується латеральніше відносно сагітальної площини. Напрямок кровотоку від датчика.
Локація основної артерії (ОА) проводиться на глибині 80-120 мм, датчик розміщується строго по середньої лініїу точці між остистим відростком С2 хребця та краєм потиличної кістки, під кутом менше 30 градусів та напрямок кровотоку в ОА ретроградне (від датчика).
У таблицях 2 та 3 представлені середні значення лінійної швидкості кровотоку та показники індексів, залежно від віку за МАГ.
Таблиця 2. Нормальні показникикровотоку МАГ на екстракраніальному рівні (см/сек) (Нікітін Ю.М. 1989).
ЛСК серед. |
ЛСК діаст. |
SBI(%) |
||||
Таблиця 3. Нормальні показники кровотоку при транскраніальному дослідженні МАГ (см/сек) (Нікітін Ю.М.).
СИФОН ВСА |
||||||||
V. Зміни параметрів гемодинаміки при ураженнях судинної системи за даними допплерографії.
5.1. Діагностика стенозу загальної сонної артерії.
У 70-х роках було запропоновано метод «спектрального аналізу» доплерівського спектру, який дозволив кількісно оцінити ступінь стенозу загальних. сонних артерій.
При величині перешкоди менше ніж 30% редукції просвіту по діаметру локальних гемодинамічних зрушень немає. Характеризується:
- - незначним збільшенням індексу спектрального розширення з допомогою помірної турбулентності потоку;
- - незначне збільшення максимальної систолічної частоти в порівнянні з сайменною артерією;
- - невеликий розкид систолічного піку;
- - сигнал у пре- та постстенотичній зонах не змінений.
При цьому ступеня стенозу кровопостачання мозку збережено достатнім щодо його нормального функціонування.
Ознаки стенозу артерії до 50%:
- - у місці перешкоди та безпосередньо за ним значно зростає лінійна швидкість кровотоку;
- - Розкид спектру високих частот;
- - збільшується індекс циркуляторного опору в престенотичній та стенотичній зонах;
- - Збільшується індекс спектрального розширення, повне заповнення спектрального вікна;
- - концентрація потужності спектру систолічної фази у сферах середніх частот;
- - Високий " свистячий " шум;
- - у дистальній ділянці судини кровотік вирівнюється, практично без зниження лінійної швидкості кровотоку;
- - дистальніше перешкоди може знижуватись величина індексу периферичного опору.
При цьому ступеня стенозу можлива поява оборотних порушень функції центральної нервової системи при підвищених навантаженнях.
Ознаки стенозу артерії від 50 до 75%:
- - Виражене збільшення максимальної систолічної частоти;
- - форма доплерівської кривої деформується за рахунок зменшення діастолічної складової;
- - Виражений розкид спектру високих частот;
- - Спектральне вікно відсутнє внаслідок появи низькошвидкісних складових спектру;
- - концентрація потужності спектру систолічної фази в області середніх і особливо низьких частот;
- - поява низькочастотного спектру систолічної фази нижче базової лінії;
- - збільшено індекс циркуляторного опору в престенотичній та стенотичній зонах;
- - зниження максимальної систолічної частоти та індексу циркуляторного опору в постстенотичній зоні;
- - Над місцем стенозу присвистує звучання, грубий низькочастотний шум, зріже.
Це гемодинамічно значущий стеноз, що проявляється зниженням локального кровотоку до критичного рівня, з можливістю розвитку осередкової симптоматики за несприятливих умов
При високих ступеняхстенозу (понад 75%) "субтотальний стеноз":
- - Виражене зниження максимальної систолічної частоти в престенотичній та стенотичній зонах;
- - систолічна та діастолічна швидкості кровотоку мають малорозрізні за абсолютною величиною значення, з'являється так звана “стенотична стіна”,
- - реєструються спектральні складові під нульовою лінією;
- - концентрація потужності спектру систолічної фази в області низьких частот вище та нижче базової лінії;
- - вершина кривої нечітка, демпфована;
- - Індекс спектрального розширення збільшений, відсутність спектрального вікна;
- - збільшення індексу циркуляторного опору в престенотичній та стенотичній зонах;
- - Виражене зниження максимальної систолічної частоти та індексу циркуляторного опору в постстенотичній зоні;
- - патологічні звукові феномени – демпфування, заїкуватість, скрегіт, грубий низькочастотний шум;
- - у дистальному відділі судини лінійна та об'ємна швидкістькровотоку знижуються, спектральне заповнення зміщується в низькошвидкісну область спектра, індекси периферичного опору знижено;
- - Поєднане ураження кількох МАГ.
При цьому стеноза виникає зниження кровотоку нижче критичного рівня, і за відсутності адекватного колатерального кровообігу розвивається локальна ішемія мозку.
5.2. Діагностика стенозу внутрішньої сонної артерії.
При патології сонних артерій особливе значення приділяється порушенню гемодинаміки в надблокових артеріях (НБА) – або ретроградний кровотік, або двофазний, або виражена асиметрія кровотоку НБА при односторонньому процесі.
При стенозі ВСА можливі два варіанти кровотоку в надблоковій артерії:
1. Ретроградний кровотік у надблоковій артерії. Компресійний тест гомолатеральної ОСА призводить до редукції або зниження кровотоку в надблоковій артерії або його інверсії на антеградний. Наявність ретроградного кровотоку в надблоковій артерії при стенозі ВСА вказує на його безперечну гемодинамічну значущість (понад 75%).
2. Антеградний знижений кровотік з асиметрією порівняно з протилежною надблоковою артерією понад 30%(при односторонньому ураженні ВСА), зниження кровотоку в надблоковій артерії до 12 см/сек і менше при стенозі обох ВСА та неможливості скористатися критерієм асиметрії.
Компресійний тест ОСА з боку дослідження (редукція або зниження кровотоку надблокової артерії) вказує на заповнення внутрішньої сонної артерії із системи однойменної загальної сонної артерії. Як правило, поєднанню цих критеріїв відповідає гемодинамічно незначущий стеноз (до 75%) ВСА в екстракраніальному сегменті.
Діагностика стенозів ВСА будується на виявленні патернів утрудненої перфузії в престінкових сегментах ОСА та ВСА; залишкового кровотоку в СМА на стороні ураження Явища утрудненої перфузії, як і і дефіцит потоку вище зони ураження, спостерігається при гемодинамически значимих поразках – стенозах IV -V ступеня: понад 75%. За класифікацією стенозів за ступенями виділяють 5 варіантів: І – стеноз до 40%, ІІ – 40-60%, ІІІ – 60-75%, ІV – 75-90%, V > 90%. Орієнтовно визначити рівень стенозу дозволяє розрахунок індексу Arbelli (індекс спектрального розширення), значення якого близькі до справжньої вираженості звуження судини. Для визначення ІСР необхідно використовувати датчики безперервного випромінювання (CW).
При стенозах ОСА дефіцит кровотоку в СМА не перевищує 15%, що пояснюється задовільним функціонуванням коллатерального шляхів кровопостачання. Стенози ВСА І-ІІІ ступеня при функціонуючій передній сполучній артерії (ПСоА) не викликають дефіциту кровотоку в СМА на стороні ураження. При IV ступеня ЛСК 40% знижується на 25-35%; при V ступені дефіцит ЛСК у 100% спостережень перевищує 25%. Множинні стенозуючі ураження судин головного мозку спостерігаються за даними літератури у 42% випадків. При цьому явища дефіциту кровотоку в обох СМА спостерігається менше ніж 50% і не буває симетричним.
5 .3. Діагностика стенозу хребетної артерії.
Стеноз хребетної артеріїможна запідозрити при асиметрії кровотоку понад 30% (для однобічного ураження). Зниження середньої швидкостікровотоку до 2 - 10 см/сек безперечно свідчить про наявність стенозу ПА (екстравазальної компресії або звивистості). При двосторонньому стенозі ПА доводиться орієнтуватися лише на абсолютні показники швидкості кровотоку. У місці стенозу - збільшення лінійної швидкості кровотоку, переважно систолічної, збільшення систоло-діастолічного відношення та збільшення індексу периферичного опору. При вираженому стенозі ПА зникнення діастолічної складової до базової лінії. Вершина допплерограми закруглена і "розкуйовджена", зникнення "плато", зміщення максимуму спектральної потужності в область низьких частот і поширення спектральної потужності нижче базової лінії, редукція спектрального "вікна". При стенозуванні ПА чути свистячий звук.
Для остаточного диференціювання змін ПА слід виконати пробу з поворотами голови. При збільшенні швидкості кровотоку на ПА говорить на користь вертеброгенних впливів. Також необхідно локувати інтракраніальні сегменти ПА датчиком 2МГц – зниження швидкості кровотоку по ПА у сегменті V 4 (аж до залишкового потоку – виражена редукція систолічного піку) дозволяє діагностувати стенозування ПА у проксимальних відділах.
Стенози менше 50% просвіту не викликають відчутних змін допплерограми. Відсутність вираженого стенозування контралатеральної ПА стеноз однієї ПА не викликає істотних зрушень гемодинамічних в артеріях вертебрально-базилярного басейну.
Стенозування ПА диференціюється з гіпоплазією ПА, за якої також знижується лінійна швидкість кровотоку, але не змінюються інші показники допплерограми, а при локації ПА на інтракраніальному рівні зберігаються ці зміни.
5 .4. Ознаки стенозу підключичної артерії (ПКА).
Ознаки стенозу проксимального відділу: асиметрія лінійної швидкості кровотоку в підключичній та підкрильцевій артеріях більш ніж на 30%. На допплерограмі ПКА зникнення негативних зубців; латентний або минущий синдром підключичного обкрадання; позитивний тестреактивної гіперемії При підозрі на синдром підключичного обкрадання виконується тест реактивної гіперемії. За допомогою манжети сфігмоманометра проводиться компресія плеча протягом 1,5-2 хв (підйом тиску в манжеті до цифр, що перевищують на 20-30 мм рт. ст. систолічний артеріальний тиск у плечовій артерії) з подальшою швидкою декомпресією. У нормі кровотік при цьому не змінюється ( негативний тест). Якщо після декомпресії плеча виникає прискорений кровотік на ПА – це позитивний тест реактивної гіперемії, а посилений кровотік має ретроградний напрямок. Розрізняють три види синдрому підключичного обкрадання: постійний(при оклюзії ПКА або гирла ПА) – кровотік ПА постійно має ретроградний напрямок, посилюючись при виконанні тесту реактивної гіперемії; минущий(при вираженому стенозі гирла ПКА або гирла ПА) - ретроградний кровотік по ПА в систолу, а антеградний кровотік у діастолу, і позитивний результат тесту - латентний(при помірному стенозі гирла ПКА чи гирла ПА) – антеградний кровотік по ПА спокою, позитивний результат тесту.
5 .5. Стеноз середньої мозковий артерії(СМА).
Стенози СМАхарактеризуються, крім аналогічних вищеописаних змін, ознаками активізації колатерального кровопостачання її басейну через піальні анастамози з басейнів ПМА та ЗМА, що проявляється збільшенням лінійної швидкості кровотоку в цих судинах на тлі зниження периферичного опору. Критичні стенози СМА, як і ВСА, характеризуються резонансним коливанням судинної стінки, що проявляється монотонним звучанням, стосовно описаного до церебрального вазоспазму – “mur -mur ”.
У випадках оклюзій ВСА при ПСА, що не функціонує, кровотік в СМА, як правило, не реєструється або має мінімальні значення, дефіцит потоку перевищує 80%.
5 .6. Стеноз та оклюзія основної артерії.
Діагностика стенозу основної артеріїможлива лише за ТКД. Основним критерієм є різке посилення кровотоку на ізольованій ділянці та збільшення периферичного опору. При високих ступенях стенозу можливе симетричне зниження кровотоку в ПА на екстра- та інтракраніальному рівні з підвищенням індексів периферичного опору. Може спостерігатись компенсаторне посилення кровотоку по ВСА з обох боків.
Оклюзія ОАхарактеризується відсутністю кровотоку дистальніше за місце оклюзії, або колатеральне заповнення ОА із ЗМА. Виражене симетричне зниження кровотоку в ПА на екстра- та інтракраніальному рівні з підвищенням індексів периферичного опору. За наявності ЗСА кровотік у сегменті Р1 ЗМА може бути спрямований у бік ураженої ОА.
VI. Функціональні особливостісистеми мозкового кровообігу
Основна особливість мозкового кровопостачання- Колатеральний кровообіг. Значення колатерального кровообігу у забезпеченні компенсаторних процесів у судинній системі головного мозку надзвичайно велике. Багата мережа анастомозів між артеріями, що здійснюють кровопостачання мозку, відкриває великі можливості для перерозподілу крові між різними областями судинної системи. В нормі анастомози судинної системи функціонують з певною періодичністю, яка залежить від реальних потреб мозку в той чи інший момент часу. Вони використовуються для забезпечення перетікання крові в той басейн мозку, кровопостачання якого погіршилося через будь-які тимчасові обмеження кровотоку в судині, що приводить, наприклад, внаслідок повороту голови або перерозгинання шиї з компресією однієї з мегістральних артерій голови. Це призводить до різкого зниженнятиску в ній, а слідом за цим - до перетікання крові через артерії віллізієвого кола в бік тиску, що раптово знизився. Таким чином, найважливіший базальний анастомоз – вілізійне коло – виступає як перерозподільник крові.
Включення механізмів колатерального кровообігу відбувається при стенозуванні або тромбозі артерій головного мозку та є найважливішою ланкою компенсації.
Розрізняють чотири рівні колатерального кровообігу:
- - позачерепний;
- - на підставі мозку;
- - на поверхні мозку;
- - Внутрішньомозковий.
Позачерепний анастомоз здійснює колатеральний кровообіг між надблоковою та супраорбітальною артеріями – кінцевими гілками очної артерії та представляє очний анастомоз.
Анастомоз екстра-інтракраніальний – між м'язовими гілками ПА та гілками потиличної артерії – гілки НСА. Також анастомоз між верхньою щитовидною артерією з НСА та нижньою щитовидною артерією – гілкою підключичної артерії.
Другий рівень колатерального кровообігу – велике артеріальне коло, яке є основним колатеральним колектором головного мозку. Перевага анастомозів типу віллізієвого кола полягає в тому, що при їх включенні не потрібна велика витрата часу на формування шляхів колатерального кровообігу, таким чином, останні є механізмом "швидкої" компенсації гемодинамічних порушень.
Коркові та внутрішньомозкові анастомози мають значно менше компенсаторне значення для колатеральної гемодинаміки.
При ураженні екстракраніальних МАГ (ОСА, ВСА) колатеральний кровообіг найчастіше реалізується через передній відділ віллізієвого кола (через ПСА) та задній відділ віллізієвого кола (ЗСА).
Включення очного анастомозу відбувається при функціональній недостатності віллізієвого кола або при двосторонній оклюзії внутрішніх сонних артерій.
Варіанти колатерального кровообігу при ураженні магістральних артерій різноманітні, залежать від індивідуальних особливостейбудови віллізієвого кола та локалізації ураження мозку, що необхідно звертати при інтерпретації даних допплерографії.
VII. Ультразвукове доплерівське дослідження нижніх кінцівок.
7 .1. Допплерографія артерій нижніх кінцівок.
Метод ультразвукової доплерографії артерій нижніх кінцівок заснований на реєстрації УЗ-доплеровського сигналу швидкості кровотоку, аналізу звукових сигналів та вимірювання сегментарного артеріального тиску. Дослідження проводять у хворого в стані спокою, у положенні лежачи на спині при локації кровотоку в стегнової артерії (БА), задньої та передньої великогомілкової артерії (ЗБА) (ПБА), артерій тилу стопи (АТС) та на животі при реєстрації кровотоку підколінної артерії ( ПА). Використовуються датчики 4 МГц для інсонації БА, ПА та 8 МГц – для ЗБА, ПБА та АТС. Датчик встановлюється в проекції анатомічного розташування артерії або в точці максимальної пульсації під кутом приблизно 45° до поверхні шкіри. Характеристика кровотоку ґрунтується на оцінці форми кривої. У нормі кровотік артеріями верхніх і нижніх кінцівок має магістральний тип.
Найбільш важливою характеристикоюФорма хвилі кровотоку є пік в систолу, що відображає величину і характер поступального кровотоку. У периферичних артеріях у нормі систолічний пік гострий, високий та добре виражений. Зменшення амплітуди, спотворення форми піку у вигляді розширення, розщеплення або закруглення свідчить про наявність перешкоди кровотоку проксимальніше досліджуваної точки.
Кінець систолічного піку відразу змінюється періодом значного зворотного кровотоку на початку діастоли. Виразність зворотного кровотоку у ранній діастолі визначається як величиною артеріального пульсу, і периферичним опором. Наявність зворотного кровотоку свідчить про нормальну прохідність артерій проксимальніше досліджуваної точки. Відсутність пульсації зворотного кровотоку на початку діастоли є важливим ознакою оклюзує ураження артерії.
Від середини до кінця діастоли у формі хвилі кровотоку зазвичай спостерігається одна або кілька хвиль кровотоку, що є відображенням еластичності артеріальної стінки. Згладжування або зникнення коливань в кінці діастоли дозволяє припускати зниження еластичності, але може вказувати і на оклюзуючу поразку, розташовану проксимальніше.
При стенозі, розташованому проксимальніше точки локації, виявляється однофазова пульсація з розширенням, розщепленням систолічного піку та відсутністю зворотного кровотоку в ранній діастолі. Визначається звуковий сигнал з ослабленим першим компонентом та згладженістю другого та третього піку, оскільки швидкість кровотоку зменшена. Описані зміни характеризують магістрально-змінний тип кровотоку.
У міру прогресування процесу оклюзування відбуваються подальші зміни форми хвилі. При критичному стенозі або оклюзії кровотік у проксимальному сегменті характеризується згладженою пульсацією, зниженням та закругленням систолічного піку, уповільненим підйомом та спадом кривої кровотоку. Чим більше виражена поразка, тим гірше колатеральний кровообіг і кривою кровотоку спостерігається більше змін. На слух визначається безперервний, низькочастотний звук малої інтенсивності. Описана картина характерна для колатерального типу кровотокуу досліджуваній артерії.
Для кількісного аналізуФорми хвилі кровотоку використовуються показники пікових значень швидкості кровотоку. При інтерпретації абсолютних показників необхідно враховувати рівень системного артеріального тиску та величину серцевого викиду.
Напівкількісну оцінку форми кровотоку проводять із застосуванням низки розрахункових індексів:
- - Пульсаторний індекс (PI) являє собою відношення суми пікових швидкостей прямого та зворотного кровотоку до середньої швидкості. У нормі PI перевищує 5,5 ОБА і наростає за величиною в дистальному напрямку. Значення його залежить від кута між напрямом УЗ-променя і судиною.
- - Демпінг - фактор або фактор демфування (ДФ) - виявляє також як і PI оклюзуючу поразку в периферичних артеріях. ДФ розраховують як відношення дистального ПІ до проксимального. Наприклад, ДФ1=PI ОБА/PI плечової артерії. Нормальні значенняДФ лежать у межах 1,15-1,48 і не змінюються протягом артеріального русла кінцівки.
Таким чином, аналіз кровотоку базується на якісній оцінціформи хвилі та її похідних, тобто. розрахункові індекси Характерними ознакамирозвитку оклюзуючого ураження є: зміна форми та величини систолічного піку, зникнення хвилі зворотного кровотоку, зниження показників PI менше 4 та ДФ менше1.
Вимірювання артеріального тиску.
Дослідження проводять у положенні лежачи на спині. Спочатку вимірюють артеріальний тиск на плечі при локації кровотоку в променевій артерії. Необхідною умовою є вимірювання АТ на обох руках. Вимірювання артеріального тиску на нижніх кінцівках проводять на 4 рівнях: кісточка і верхня частинагомілки, нижня та верхня третина стегна. Розмір пневматичної манжети повинен відповідати розміру кінцівки, ширина її повинна становити 40% від кола кінцівки, інакше можуть бути отримані неправильні результати. Сегментарний тиск визначають кожного рівня кінцівки, контролюючи сигнал кровотоку. Локацію кровотоку проводять на ЗБА чи АТС. У випадках, коли неможливо визначити кровотік по цих артеріях, локують кровотік ПА для вимірювання тиску на стегні. Зазначимо, що систолічний артеріальний тиск є тиском в артерії, розташованій під манжетою, а не в артерії, де проводиться локація кровотоку.
У здорових осіб тиск, виміряний у верхній третині стегна, перевищує тиск на плечі на 20-30 мм рт. ст., але в рівні кісточки наближається чи трохи вище системного. При оклюзуючих ураженнях артерій зменшення притоку крові до кінцівки призводить до місцевої гіпотензії. Падіння систолічного тиску в кісточці пропорційно до ступеня артеріального ураження. Так, ішемічний біль у спокої зазвичай асоціюється з систолічним тискому кісточці менше 40 мм рт. ст.
Варіантом норми вважається різниця тисків менше ніж 20 мм рт. ст. між кінцівками одному й тому рівні. Градієнт тиску між сусідніми рівнями вимірювання АТ у нормі не перевищує 30 мм рт. ст. Різницю понад 30 мм рт. ст. розглядають як ознаку, що відбиває оклюзію або різкий стеноз артерій між цими сегментами.
Результати вимірів можуть бути виражені не тільки у вигляді абсолютних значень, а й у вигляді індексів. Човниково-плечовий індексабо кісточковий індекс тиску (ЛІД) розраховують як співвідношення АТ кісточки до АТ на плечі. Значення ЛІД менше 1,0 вказує на наявність поразки, що оклюзує, в артеріях кінцівки. В цілому, в кінцівках з оклюзією або критичним стенозом на одному рівні ЛІД більше 0,5, а при ураженнях на кількох рівнях менше 0,5. Величина ЛІД дозволяє оцінити ступінь розвитку колатерального кровообігу та функціонального стану артерій нижніх кінцівок. Значення ЛІД до 0,7 свідчать про оклюзуючу поразку артерії з КК у стадії компенсації; від 0,7 до 0,4 – у стадії субкомпенсації, зниження ЛІД менше 0,4 свідчить про декомпенсацію кровообігу. Тяжкість ішемії нижньої кінцівки, що розвивається при оклюзуючому ураженні артерій, залежить від локалізації, поверховості, ступеня поразки, стану дистального русла. Однак, основним фактором, що визначає клінічну картинузахворювання, є ступінь розвитку КК. Зазначимо, зниження ЛІД корелює ступенем ішемії нижніх кінцівок. Так, при першому ступені значення ЛІД варіюють в межах 0,8-1,0, при другому ступені - 0,6-0,8, при третьому ступені - 0,4-0,6, а при четвертому - менше 0,4 .
Таким чином, вимірювання АД Систоли на рівні кісточки з розрахунком ЛІД є надійним критерієм в оцінці артеріального кровотоку нижньої кінцівки. Значення ЛІД менше 1.0, по-перше, свідчить про розвиток гемодинамічно значущого поразки, що оклюзує, в артеріях нижньої кінцівки, по-друге, дозволяють оцінити рівень колатерального кровообігу і функціональний станартерій досліджуваної кінцівки. Однак ЛІД не дозволяє локалізувати поразку. Вимірювання сегментарного систолічного АТ на кінцівці дає додаткову інформаціюпро локалізації ураження.
Клінічне обстеження хворих з ураженням артерій нижніх кінцівок необхідно починати з розпитування та огляду кінцівок.
Існує класифікація Покровського-Фонтену, залежно від виразності ішемічного больового синдромуу нижніх кінцівках, згідно з якою, виділяють 4 стадії оклюзійного ураження:
I стадія (функціональної компенсації) – біль у нижніх кінцівках з'являється лише за великої фізичного навантаженнянаприклад, при ходьбі на відстань більше 1 км, з'являються судоми або парастезії в нижніх кінцівках після тривалого перебуваннябільше 1 години у статичному положенні, відзначають похолодання ніг;
II (субкомпенсації) – біль утворюється при ходьбі на меншу відстань; якщо хворий звичайним кроком може пройти без болю більше 200 м, тяжкість ішемії відповідає стадії IIA, якщо болі виникають при проходженні менше 200 м - стадія II Б, а також трофічні розлади (гіпотрофія м'язів, сухість шкіри, ламкість нігтів, тріщини) шкірних покривівна стопі) і похолодання нижніх кінцівок, мерзлякуватість (шкарпетки носять навіть влітку)
III (декомпенсації) – спостерігаються біль у спокої або під час ходьби менш як на 25 м; приєднується неврит, внаслідок ішемії, набряки нижніх кінцівок, синюшність, лімфоаденіт;
IV (деструктивних змін) – спостерігаються виразково-некротичні зміни у тканинах, виражені набряки нижніх кінцівок.
Таблиця 4. Нормальні швидкості кровотоку за артеріями нижніх кінцівок.
V max (см/сек) |
V diast. (см/сек) |
|
7 .2. УЗ-методика дослідження вен нижніх кінцівок.
Відня нижніх кінцівок поділяються на поверхневі, що залягають у підшкірній клітковиніта глибокі, що супроводжують однойменні артерії. Обидві венозні системи анастомозують між собою.
Поверхнева венозна система. Її формують велика підшкірна вена (БПВ) та мала підшкірна вена (МПВ).
БПВ, будучи продовженням медіальної крайової вени стопи, починається допереду від медіальної кісточки, що йде вгору по медіальному краю великогомілкової кістки, Переходить на передньо-медіальну поверхню стегна і впадає в загальну стегнову вену (ОБВ).
МПВ формується з латеральної крайової вени стопи, піднімається по задньо-латеральної поверхні гомілки і впадає в підколінну вену (ПКВ) в області підколінної ямки.
Глибока венозна система. Злиття дорсальних і підошовних вен утворює парні задні і передні великогомілкові і малогомілкові вени, які, у свою чергу, зливаючись, формують ПКВ.
Підколінна вена, розташовуючись у підколінної ямкикзади і латерально від підколінної артерії, прямує догори і перетворюється на стегнову вену (БВ). БВ протягом нижніх 2/3 стегна супроводжує поверхневу стегнову артерію (ПБА). У верхній третині стегна БВ зливається з глибокої стегнової вени (ГБВ), що супроводжує однойменну артерію, і стає загальною стегнової веною (ОБВ).
ОБВ, присікаючи пахвинну складку, стає зовнішньою здухвинною веною (НПВ), яка після з'єднання з внутрішньою здухвинною веною утворює загальну здухвинну вену (ОПВ).
Нижня порожниста вена є злиттям правої і лівої ОПВ.
Зв'язок між поверхневою та глибокою венозними системами, переважно на гомілки та, меншою мірою, в області стегна здійснюють перфорантні вени, які в нормальних умовах шунтують кров із поверхневої венозної системи в глибоку. Обтуруючий процес у глибокій венозній системі, а також порушення функції венозних клапанів перфорантних вен призводить до патологічного шунтування крові з глибокої венозної системи до поверхневої, розвитку варикозної хвороби, венозної гіпертензії та трофічних змін тканин нижніх кінцівок
Стегнова вена:
Датчик 4 МГц розташовується в області інгвальної зв'язки трохи медіальніше сигналу від стегнової артерії.
Для оцінки спроможності клапанів проводяться функціональні проби:
- 1. Проба Вальсальвивикористовується з метою оцінки функції клапанного апарату, переважно великих вен нижніх кінцівок. Принцип маневру полягає в наступному: на вдиху у здорових осіб значно зменшується венозний кровотік, а при затримці дихання та натужуванні на низ живота повне його припинення та максимальний шум під час наступного видиху. На недостатність клапанів вказує ретроградна хвиля при напруженні зі швидкістю на піку приблизно 30см/с і тривалістю більше 1 с або хвиля з меншою швидкістю, але з більшою тривалістю.
- 2. Дистальна компресія використовується для оцінки прохідності досліджуваної ділянки судинної системи. По черзі роблять компресію нижче за місце розташування датчика. У нормі при дистальній компресії виявляється збільшення швидкості антеградного кровотоку у вені вдвічі чи більше. При озвучуванні стегнової артерії виробляють почергово компресії стегна, гомілки та дорсорефлексію стопи.
- 3. Проксимальні компресії роблять для оцінки стану клапанного апарату підколінних вен і вен гомілки і оцінюється аналогічно пробі Вальсальви. Датчик розташований нижче за місце компресії. У нормі проксимальна компресія має викликати зміни венозного сигналу (т.к. незмінені клапани пропускають кров лише у проксимальному напрямі). За наявності навіть субклінічного ураження клапанного апарату проксимальна компресія викликає посилення флебошуму, що говорить про регургітацію кровотоку.
Література
- 1. Гайдар Б.В., Дуданов І.П., Парфьонов В.Є., Свістов Д.В. // Ультразвукові методидослідження у діагностиці уражень гілок аорти. Петрозаводськ. 1994. – 70 с.
- 2. Дадвані С.А., Терновий С.К., Сініцин В.Є., Артюхіна Є.Г. // Неінвазивні методидіагностики у хірургії черевної порожнинита артерій нижніх кінцівок. М.: Відар, 2000. – 139 с.
- 3. K Лінічне посібник з ультразвукової діагностики. T. IV / за редакцією Мітькова В.В. М.: Відар, 1997. – 338 с.
- 4. Куликов В.П. //Кольорове дуплексне сканування в діагностиці судинних захворювань. Новосибірськ, 1997. – 155 с.
- 5. Лелюк В.Г., Лелюк С.Е. //Ультразвукова ангіологія. М.: Реальний час, 2003. 322 с.
- 6. Нікітін Ю.М. / / Фізичні принципи ультразвукової доплерографії: Довідковий посібник / ЗАТ "Спектромед", 1995. - 21 с.
- 7. Посібник для лікарів // Клінічна ультразвукова діагностикапотології вен нижніх кінцівок За ред. Ю. В. Новікова. Асоціація "Російський Доплеровський клуб". Кострома: ДіАр, 1999.-72 с.
- 8. Синельников Р.Д., Синельников Я.Р. "Атлас анатомії людини", том 3. М. Медицина, 1992. - 232 с.
- 9. Навчально-методичне керівництво // Ультразвукова доплерографіяу діагностиці оклюзують уражень артерій мозку та кінцівок. Науковий центр серцево-судинної хірургіїім. А. Н. Бакульова РАМН. М., 1996. - 72 с.
- 10. Шахнович А.Р., В.А. Шахнович // Діагностика порушень мозкового кровообігу. Транскраніальна доплерографія. М., Асоціація книговидавців 1996. – 446 с.
- 11. Шахновіч В.А. //Ішемія мозку. Нейросонологія. М., 2002. – 306 с.
Звитість судин хребта, шиї та мозку: причини, симптоми, лікування
Як формується звита артерія?
Як правило, виникнення звитості сонних та хребетних артерій – спадковий фактор коли в тканині кровоносних судин еластичні волокна переважають над колагеновими. В результаті зношуються стінки великих судин, вони стоншуються і деформуються. Додатковим факторомризику служить – при відкладенні атеросклеротичних бляшок на стінках просвіт судини зменшується, що також спричиняє порушення кровотоку. У більшості випадків звивистість артерій може протікати безсимптомно, але поступово у хворого можуть початися минущі порушення мозкового кровообігу, що у ряді випадків викликає розвиток, якщо причину не вдається вчасно виявити. У 20% випадках у дорослих при профілактичному обстеженні виявляється звивистість судин на шиї – сонних артерій.
Патологічні звитості сонної артерії
Сонні артерії утворюються в грудній порожнині: ліва сонна артерія починається в дузі аорти, а права СА (сонна артерія) - у плечовому стовбурі, потім вони поділяться на зовнішню і внутрішню артерію. Зустрічається патологічна звивистість внутрішньої сонної артерії або звивистість обох ВСА (внутрішня сонна артерія). Найчастіше спостерігаються наступні проявипатологічної звивистості ВСА та ОСА (загальна сонна артерія).
Типи патологій судин:
- S-подібна звивистість ВСА. До виникнення плавного вигину в процесі артерії (одного чи кількох) призводить її подовження. Незручності це не завдає, виявляється зазвичай несподівано під час профілактичного обстеження. З часом судинні вигини посилюються і можуть виявитися перегинами, що неминуче веде в майбутньому до порушень кровотоку.
- Перегин судини під гострим кутом – кінкінгу. У ряді випадків цей дефект буває вродженим, у цьому випадку дитина з дитинства може страждати від порушення кровообігу головного мозку. В інших випадках розвивається з S-подібного вигину артерії при тривалому та склерозуванні судин. При цій патології розвивається (порушення мозкового кровообігу) з розвитком симптомів: нудота, блювання, почуття нестійкості, шуми у вухах, головний біль.
- Звитість артерії петлеподібна – койлінг. На артерії утворюються петлі. У цьому випадку не виникає різкого перегину, але сила струму крові на цій ділянці сповільнюється, в деяких випадках значно, причому симптоматика розвивається раптово і непередбачувано. Приступи залежать від рівня артеріального тиску, положення хворого та інших непрямих причин.
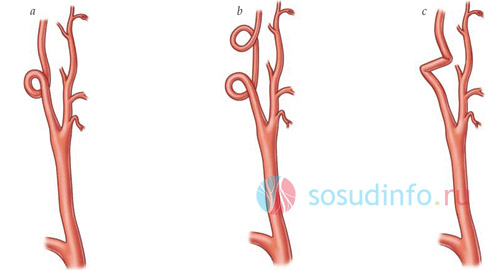
Різні форми звивистості артерій. Під пунктом "c" - кінкінг
Симптоми та виявлення патологічної звивистості сонних артерій
- Різної інтенсивності завзяті головні болі;
- Шуми і дзвін у вухах, вага в голові;
- Миготіння мушок перед очима, короткочасні;
- Періодичні порушення координації та рівноваги;
- Парез, що періодично виникає верхніх кінцівок, Можливе порушення мови.
Діагностика захворювання не може тим, що симптоми звивистості сонних артерій схожі з іншими судинними захворюваннями : інсультами, атеросклеротичними ураженнями судин, .
Для обстеження хворого застосовують сучасні способидля встановлення діагнозу: радіоізотопне та дуплексне сканування. В основі цих методів - ультразвукова діагностика та ехосканування. Більше пізніх стадіяхрентгеноконтрастна ангіографія також дає добрі результати у визначенні характеру деформації судини. Визначена комплексними діагностичними методамигемодинамічно значуща звивистість ВСА є основою оперативного втручання.
Лікування звивистості сонних артерій
Патологічну звивистість артерій можна вилікувати тільки хірургічним способом . У разі, коли виявляється звитість перебігу ВСА із значним порушенням гемодинаміки, приймається рішення про проведення операції. Ця складна операція проводиться у спеціалізованих судинних центрах хірургами, які мають досвід проведення таких втручань.
 Посудина розправляється, в цьому випадку його ділянка, що зазнала або уражена атеросклерозом (бляшками), коротшає, чим відновлюється прохідність артерії. У деяких випадках операції на ВСА можуть виявитися нескладними, в інших може знадобитися протезування ділянки судини. Цю операцію проводять при великому ураженні сонної артерії. Коли звивистість супроводжується стенозом, для розширення ділянки артерії, підданої звуження і , які залишаються всередині судини для того, щоб перешкоджати його звуження.
Посудина розправляється, в цьому випадку його ділянка, що зазнала або уражена атеросклерозом (бляшками), коротшає, чим відновлюється прохідність артерії. У деяких випадках операції на ВСА можуть виявитися нескладними, в інших може знадобитися протезування ділянки судини. Цю операцію проводять при великому ураженні сонної артерії. Коли звивистість супроводжується стенозом, для розширення ділянки артерії, підданої звуження і , які залишаються всередині судини для того, щоб перешкоджати його звуження.
У переважній більшості випадків після оперативного втручання симптоми кисневого голодуваннямозку зникають безвісти. Ризик для життя хворого при цьому мінімальний, але для досягнення гарного ефектувід операції слід точно встановити причину недуги та обґрунтувати зв'язок звивистості артерій з порушенням мозкового кровообігу. Коли встановлено, що звитість ВСА не є основною причиною НМК, проводиться консервативне комплексне лікування, хворі перебувають на диспансерному обліку під наглядом лікаря
Профілактика захворювань сонних артерій
Для запобігання розвитку патологічних зміну будові стінок сонних артерій необхідно:
- Контролювати, виключити з раціону жирну, копчену, солону їжу;
- Слід відмовитися від шкідливих звичок, зокрема, від куріння, оскільки нікотин негативно впливає на стінки судин, викликає їх склерозування;
- Потрібно контролювати масу тіла, вітаються помірні регулярні фізичні навантаження;
- Протипоказана мануальна терапія, підняття важких речей, різкі рухиголовою та професійні заняття спортом.
Відео: звитість ВСА на комп'ютерній томографії
Звивистість хребетних артерій
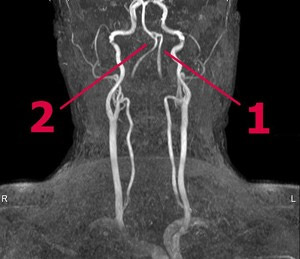
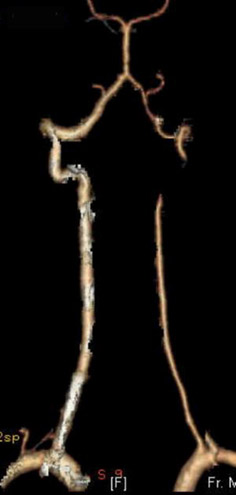
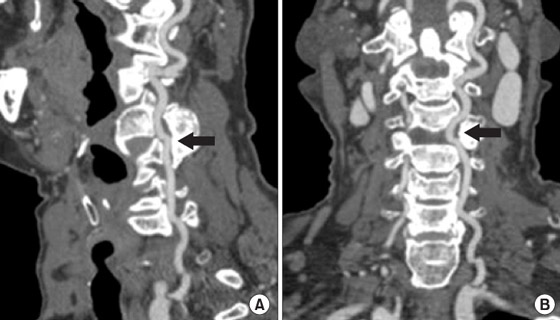
1) Нормальний перебіг лівої ПА
2) S-подібна звивистість правої ПА
Хребетні артерії (ПА) також є важливими для забезпечення кровопостачання головного мозку. Вони розташовані всередині хребетного стовпаі піддаються тим самим чинникам ризику, як і артерії сонні. У більшості випадків патологічна звивистість хребетних артерій є спадковою аномалією, до якої хворий поступово пристосовується. Проблеми виникають, коли у місці вигину формуються атеросклеротичні бляшки. Найчастіше зустрічається звивистість інтракраніальних сегментів хребетних артерій.
При деформації хребетної артерії виникають різні порушення мозкового кровообігу, пов'язані з порушенням просвіту судини та зменшення швидкості кровотоку. Досить часто перегин може утворитися біля занурення артерії в кістковий канал. Усередині нього вигини збігаються, як правило, із суміжними міжхребцевими отворами і поєднуються зі стенозами, якщо судина здавлена кістковими відросткамихребців. Найбільша звивистість ПА зустрічається лише на рівні 1-2 шийних хребців. Тут можуть утворюватися петлі, перегини, шпори стінки судини, аневризми.
При супутньому атеросклеротичному ураженніпросвіт ПА звужується, чим більше порушується прохідність судини. У більшості випадків у хворих може розвинутися симптоматика синдрому хребетної артерії, але, оскільки можливо кілька підстав для виникнення цієї патології, для встановлення правильного діагнозу потрібно комплексний підхіддо вивчення судин.
Діагностика звивистості ПА
Досить часто патологічна звивистість ПА супроводжується порушеннями в кохлео-вестибулярному апараті: хворі скаржаться на втрату або зниження слуху, нудоту за типом.
НМК при патологічній звивистості ПА виникають раптово. Часто під час сну людина втрачає свідомість, у цей момент можлива тривала затримкадихання, безладні рухи рук і ніг, або під час неспання раптово, виникає відчуття запаморочення або стан нестійкості, шуму та дзвону у вухах.
Для того, щоб поставити правильний діагноз, лікар-невролог повинен призначити пацієнту додаткові обстеження, які дадуть змогу вибрати правильну тактику лікування. Сучасні здобуткимедицини дозволяють проводити глибоку комплексну діагностикуоцінити якість судинної стінки, виміряти швидкість кровотоку в ній, визначити конкретні місця та характер деформацій артерії.
Призначені обстеження зазвичай аналогічні тим, що призначаються при підозрі на звивистість сонних артерій:
- Компресійно-функціональні проби оцінюють ресурси додаткового кровопостачання мозку та допомагають знайти метод захисту мозку на час перетискання судини під час проведення. хірургічної операції;
- дає можливість отримати дані про прохідність, швидкість і напрямок потоків крові в хребетних артерій;
- Дуплексне сканування візуалізує стінки артерій, характер та структуру стенозу, її стан;
- Доплерографія важлива при визначенні резерву гемодинаміки мозку при встановленні показань до оперативного втручання;
- Ультразвукова доплерографія – дає уявлення про ризик закупорки судин.
- судин мозку та шиї на МРТ дадуть поняття про загальному станімагістральних судин голови;
- Контрастна ангіографія – важлива для вирішення питання можливості хірургічної корекції ПА;
- Отоневрологічне дослідження можуть охарактеризувати стан мозку перед ангіографічним дослідженням.
Лікування звивистостей хребетних артерій
При цій патології оперативне втручання показано, коли виникає загроза гострого ішемічного інсультупри пошкодженні 1 сегмента ПА. В інших випадках хворим проводиться консервативне симптоматичне лікування, спрямоване зниження АТ і зняття симптомів кохлео-вестибулярних розладів. Цей метод не здатний виправити дефект артерії, але зможе якісно покращити життя хворого. Протипоказані різкі рухи головою, підняття тяжкості, мануальна терапія, на відміну від коли за показаннями рекомендується масаж.
Звивистість судин мозку
Паралельно з звивистістю хребетних та сонних артерій спостерігаються патології, пов'язані з звитістю великих і дрібних судинмозку, які теж здатні викликати порушення кровопостачання життєво важливих центрів. Причини деформації їх подібні до дефектів судин, описаних вище. Найчастіше страждають артерії основи головного мозку, у тому числі віллізієвого кола та суміжних сегментів. Нерідко деформації цих судин поєднуються зі стенозами. Досить часто у місцях згинів виникають тромби, і навіть оклюзії (непрохідність) артерій. Цей стан викликає гостру ішеміюта розвиток інсульту тієї ділянки головного мозку, за кровопостачання якої відповідала уражена судина.
Крім звивистості артерій, можуть бути зміни у структурі вен головного мозку. Внаслідок порушення нормального відтоку крові з тканин мозку можливий розвиток патологічних процесів, діагностується причину якого дуже складно визначити, оскільки симптоматика захворювання буде схожою з іншими судинними порушеннями, незалежно від причини розвитку патології.
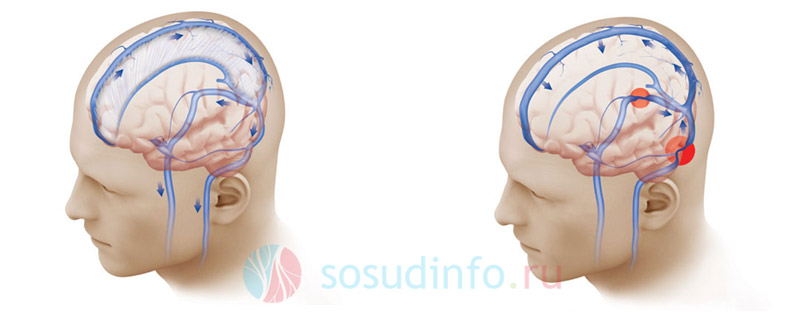
Симптоми венозного застою головного мозку та його причини
Залежно від локалізації звивистості вени ознаки можуть відрізнятися, але в загальних рисахсимптоматика наступна:
- Сильний головний біль, що супроводжується неврологічними симптомами: нудота, блювання, зміна свідомості, можливо, психомоторне збудження. Надалі підключаються осередкові симптоми: парези, паралічі кінцівок, епілептичні нападита інші ускладнення.
- При виникненні у вогнищі венозного застоюрозвивається запалення венозного стовбура, виникає, може піднятися температура тіла. Вогнища запалення лабільні, можуть мігрувати на сусідні ділянки мозку. Якщо вчасно не надано допомогу, може розвинутись – крововилив у мозок; набряк головного мозку, нерідко з коматозним станомабо летальним кінцем.
Причини звивистості судин головного мозку можуть бути як уродженими, так і набутими внаслідок тривалої хронічної гіпертонічної хвороби. Ознаки захворювання нагадують симптоматику всіх інших судинних порушеньголовного мозку.
Основна ознака венозного застою – стійкий підвищений артеріальний тиск, який важко піддається коригуванню і постійний головний біль різного характеру – від різкої приступоподібної до ниючої. Біль локалізується, як правило, у тім'яній ділянці та супроводжується порушеннями свідомості та епілептиморфними нападами. Часто трапляються, які приносять хворим полегшення. Нерідко спостерігається біль в очах, набряк білка ока, розширення очних вен, повнокровність та звивистість вен повік, на темряві, лобі та скронях.
Лікування та профілактика патологій мозку
Для успішного лікуваннянеобхідна правильна та своєчасна постановка діагнозу. При виявленні венозного застою необхідно розпочати боротьбу із тромбоутворенням. Для цього застосовують препарати – щоб знизити в'язкість крові та уникнути утворення тромбів. Найчастіше для цієї мети використовують гепарин за індивідуальною схемою. Крім того, паралельно призначається лікування зі зниження артеріального тиску та профілактики геморагічного інсульту. При супутньому запальний процеспоказані антибіотики, при болях лікар пропише аналгетичні препарати.
Хворі повинні відповідально ставитися до призначень лікаря, дотримуватися всіх зазначених розпоряджень, оскільки в майбутньому ситуація з великою ймовірністю може повторитися. Після зняття гострих симптомівлікар має оцінити ситуацію в комплексі, призначити додаткове обстеженнята прийняти рішення про подальшу тактику лікування. Якщо виникає потреба та виявляється технічно можливим, може бути призначено хірургічне лікуваннядля виправлення дефекту судини. У разі неможливості оперативного втручання лікування проводиться симптоматичне, хворому наказується вести здоровий образжиття, відмовитися від шкідливих звичок, суворо контролювати артеріальний тиск і систематично отримувати лікування, спрямоване на підтримку нормального рівня в'язкості крові. Також рекомендується щороку проходити санаторно-курортне лікуванняу спеціалізованих неврологічних санаторіях.
Хворі з патологічною звитістю центральних судин та судин головного мозку повинні пам'ятати, що їм постійно потрібно контролювати своє самопочуття, регулярно проходити диспансерні обстеження, спостерігати за динамікою захворювання та своєчасно звертатися до лікаря, якщо щось змінилося у самопочутті на гірший бік. Цим вони можуть мінімізувати ймовірність розвитку ускладнень та зможуть вести повноцінне соціальне та особисте життя.
Гіпоплазія хребетної артерії – це патологічний стан, що виявляється порушенням кровопостачання різних зонголовного мозку та зміною загальної гемодинаміки в організмі. Захворювання розвивається в результаті уродженого дефектута зміни діаметра судин.
Що таке гіпоплазія?
Гіпоплазія характеризується внутрішньоутробним недорозвиненням тканин чи органів. Неповний розвитоквертебральна (хребетна) артерія проявляється звуженням її діаметра. Гіпоплазія може бути двосторонньою або односторонньою (правою чи лівою). Найчастіше зустрічається гіпоплазія правої хребетної артерії.
За рахунок інтракраніального сегмента вертебральної артерії формується базилярна артерія, що дає початок заднім мозковим артеріальним судинам, які є частиною артеріального Віллізієвого кола та формують вертебро-базилярний басейн. Судини вертебро-базилярного басейну забезпечують кровопостачання задніх областеймозку (мозочок, продовгуватий мозок, шийний сегмент спинного мозку), які страждають внаслідок порушення нормальної гемодинаміки
Причини захворювання
Недорозвинення судин виникає внаслідок впливу на організм вагітної та плоду:
- лікарських засобів;
- інфекційних захворювань;
- шкідливих звичок;
- іонізуючого випромінювання;
- токсичних речовин.
Також може бути результатом генетичної схильностідо захворювань судин. 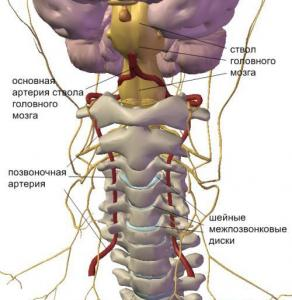
Захворювання рідко проявляється у дитячому віціале може виникнути при критичному звуженні просвіту артерії та роз'єднанні Віллізієвого кола. Найчастіше страждають особи середнього та старшого віку. Патологія може не проявити себе з допомогою компенсаторних здібностей організму:
- розвиток колатералей і додаткових анастомозів вертебральної артерії в результаті утворення яких менш розвинені відгалуження кровоносної судиниберуть він частина навантаження і тимчасово забезпечують нормальне кровопостачання;
- підвищення артеріального тиску, що розвивається вдруге і тимчасово полегшує надходження крові під тиском у головний мозок, через звужену кровопостачальну судину.
Часто гіпоплазія вертебральних артерій може виявитися на тлі інших захворювань:
- остеохондроз шийного сегмента хребта та його ускладнення;
- спондилолістез (зміщення хребців);
- атеросклеротичні ураження судин;
- утворення тромбу у просвіті ураженої кровоносної судини.
Симптоми та наслідки
Ознаки гіпоплазії хребетної артерії дуже різноманітні і залежить від ступеня поразки. Часто через схожість симптомів захворювання довго не діагностується і помилково ставлять різні неврологічні діагнози. Симптоми захворювання можуть змінюватися і безпосередньо залежать від того, в якій області головного мозку утруднено кровопостачання.
Основні ознаки:
- Часті запаморочення, можливі непритомності.
- Тривалий головний біль, мігрені.
- Млявість, сонливість.
- Перепади артеріального тиску.
- Зниження гостроти зору.
- Шум у вухах, зниження слуху.
- Зниження пам'яті та концентрації уваги.
- Мозочкові порушення: нестійкість при ходьбі, порушення дрібної моторики.
- Слабкість у руках і ногах, оніміння, зміна чутливості.
- Рідко рухові розладиу вигляді парезів та паралічів.
Гіпоплазія лівої хребетної артерії за загальним клінічним симптомаммало відрізняється від поразки правої вертебральної артерії. Незначно можуть змінюватися осередкові. неврологічні симптоми судинних розладів. Стійка вертебро-базилярна недостатність внаслідок гіпоплазії призводить до транзиторних ішемічних атак, ішемічним інсультамрізної тяжкості, інфаркту мозочка.
Діагностика
Діагностувати неспроможність судин можна за допомогою:
- ангіографії хребетних артерій та всіх судинних структур головного мозку;
- ультразвукового дослідження судин шиї та голови;
- магнітно-резонансної багатошарової томографії голови та шиї з контрастом
Перелічені методи дослідження дозволяють визначити інтенсивність кровотоку та оцінити діаметр артерій. У нормі діаметр хребетної артерії становить близько 3.6-3.9 мм, при виявленні зменшення діаметра менше ніж 3 мм, підтверджується гіпоплазія.
Лікування
Залежно від інтенсивності порушення мозкового кровообігу у вертебро-базилярній ділянці призначають консервативне чи хірургічне лікування.
Консервативне лікуваннязасноване на застосування медикаментозних препаратіві має симптоматичний характер. Застосовуються такі препарати:
- церебральні вазодилататори (трентал, вінпоцетин, агапурин) забезпечують розширення судин головного мозку поліпшення мікроциркуляції;
- гіпотензивні сприяють нормалізації артеріального тиску;
- антиагреганти (аспірин, дипіридамол) попереджають утворення тромбів;
- ноотропи (церебролізин, гліцин, пірацетам, фезам) забезпечують покращення метаболічних процесів у мозку.
Також симптоматично призначають знеболювальні, протиблювотні препарати, антидепресанти, снодійні. Консервативне лікування не дозволяє усунути гіпоплазію судин, але при незначній гіпоплазії хребетних артерій дозволяє покращити мозковий кровообігта уникнути хірургічного втручання.
Хірургічне лікування
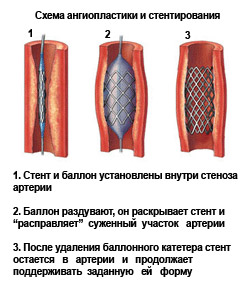
При сегментному стенозі, обмеженій оклюзії хребетної артерії та яскраво виражених ознаках вертебро-базилярної недостатності проводиться:
- балонна ангіопластика – метод ендоваскулярного втручання під контролем рентгена. У просвіт периферичної артерії заводиться провідник, яким до місця стеноза проводиться балонний катетер. Після роздування балона та розширення діаметра артерії, балонний катетер виводиться;
- стентування хребетної артерії – перед введенням стента проводиться балонна ангіопластика, а потім для утримання прохідності артерії встановлюється каркасний металевий стент, який міцно фіксує судинну стінку, запобігаючи можливим повторним звуженням просвіту.



