Кровопостачання мозку. Артерії мозкові, синдроми ураження
Середня мозкова артерія(a. cerebri media) – найбільша з артерій мозку. У ній виділяються клиноподібна, острівцева та кінцева (кіркова) частини. Від її клиноподібної частини відходять передньолатеральні таламостріарні артерії, від острівцевої частини - острівцеві артерії, латеральна лобово-очникова гілка, передня ворсинчаста артерія (у багатьох ця артерія відходить безпосередньо від ствола внутрішньої сонної артерії), проміжна скронева артерія, задня скронева артерія; від кінцевої частини середньої мозковий артеріївідходять артерії центральної борозни, передвентральної борозни, постцентральної борозни, передня та задня тім'яні артерії, артерія кутової звивини.
Глибокі гілки середньої мозкової артерії, що відходять від її проксимальної ділянки на підставі мозку, постачають кров'ю передню частину заднього стегна внутрішньої капсули, частину хвостатого ядра, шкаралупу, частину таламуса, зовнішню частинублідої кулі. Одну з глибоких гілок середньої моєї артерії Ж. Шарко називав arteria gemorragica, вважаючи, що вона часто є джерелом внутрішньомозкових крововиливів.
Передня ворсинчаста артерія(a. chorioidea anterior) відходить від внутрішньої сонної артерії або середньої мозкової артерії медіальне зорової) тракту у латерального колінчастого тіла. Вона має наступні гілки: ворсинчасті гілки бічного та III шлуночків, гілки передньої продірявленої речовини, гілки зорового тракту, латерального колінчастого чола, внутрішньої капсули, блідої кулі, хвоста хвостатого ядра, сірого бугра, а також гілки ядратал.
Крім того, кінцеві гілки цієї артерії- гілки червоного ядра та чорної речовини – беруть участь у постачанні кров'ю покришки середнього мозку. Вже назви гілок передньої ворсинчастої артерії дозволяють визначити структури, що входять до її басейну.
Задня мозкова артерія(a. cerebri posterior) парна, утворюється у зв'язку з роздвоєнням непарної базилярної артерії лише на рівні середнього мозку. Вона огинає ніжку мозку і йде до латерального колінчастого тіла. Далі вона прямує через отвір палатки мозочка до скроневій частці, проходить внутрішнім краєм її нижньої поверхні і досягає полюса потиличної частки.
Основні гілки задньої мозкової артерії: задньомедіальні центральні артерії, таламічні гілки, медіальні задні ворсинчасті гілки, ніжкові гілки, латеральна та медіальна потиличні артерії. Від останньої з них відокремлюється, зокрема, шпорна гілка, що прямує до кіркового поля 17 Бродманом (до кіркового кінця зорового аналізатора). Невелика частина цього поля отримує кров із середньої мозкової артерії, чим пояснюється збереження макулярного зору при гомонімній геміанопсії, обумовленої оклюзією задньої мозкової артерії.
У місці проходження задньої мозкової артеріїчерез тенторіальний отвір вони можуть стискатися при вклиненні скроневої частки в щілину Біта.
Гілки задньої мозкової артеріїпостачають кров'ю більшу частину мозолистого тіла; переходячи на конвекситальну поверхню півкулі, її гілки аеастомозують з кірковими гілками передньої та середньої мозкових артерій. У глибину півкулі йдуть 3 гілки задньої мозкової артерії: таламоперфоруюча, премаммілярна та таламоколенчата. Вони постачають кров'ю задню частину зорового буграі гіпоталамічної області, потовщення мозолистого тіла, зоровий вінець і тіло льюїса. Від початкової частини задньої мозкової артерії в глибину мозку відходять гілки до задньої частини гіпофіза, до заднього відділу гіпоталамуса, до середнього та медіальних ядр зорового бугра, колінчастим тілам.
Найбільша з цих гілок задня ворсинчаста артерія, яка закінчується в судинному сплетенні III шлуночка мозку, живить також передні ядра таламуса та медіальну частину латерального колінчастого тіла. Заднілатеральні гілки задньої мозкової артерії прямують до задньої частини таламуса, гіпоталамуса, до задньої частини внутрішньої капсули. Особливе значення має таламо-колінчаста гілка, оклюзія якої зазвичай викликає таламічний сипдром Дежеріна-Руссі.
Середня мозкова артерія є найбільшою з мозкових артерій; вона забезпечує кров'ю великі відділи мозку. Розрізняють такі гілки середньої мозкової артерії: а) глибокі гілки (найбільші з них a. putamino-capsulo-caudata, a. lenticulo-striator або a. haemorrhagica), які відходять від початкової частини стовбура середньої мозкової артерії і живлять значну частину підкорків та внутрішньої капсули; б) корково-підкіркові гілки: передня скронева артерія, що відходить від початкової частини CTBОла середньої мозкової артерії і живить більшу частину скроневої області; висхідні гілки, що відходять від загального стовбура: орбіто-фронтальна, прероландова, роландова, передня тім'яна артерія; задня тім'яна, задня скронева та кутова артерії.
Басейн середньої мозкової артерії є областю, де інфаркт мозку розвивається особливо часто. Це тим, що середня мозкова артерія більше, ніж інші артерії мозку, схильна до атеросклеротичних змін, що призводять до звуження її просвіту, що нерідко ускладнюється тромбозом. Крім того, у басейні середньої мозкової артерії частіше, ніж у басейні інших мозкових артерій, спостерігаються емболії як кардіогенні, так і артеріо-артеріальні. Нерідко інфаркт мозку виникає внаслідок процесу оклюзування в сонній артерії за відсутності вираженої патології самої середньої мозкової артерії.
Клінічні синдроми, що розвиваються при закупорці та звуженні середньої мозкової артерії, пов'язані з розміром інфаркту та його локалізацією, що у свою чергу залежить від рівня оклюзуючого процесу та від ефективності колатерального кровообігу.
При ураженні стовбура середньої мозкової артерії до відходження глибоких гілок може страждати весь її басейн (тотальний інфаркт), при ураженні стовбура середньої мозкової артерії після відходження глибоких гілок страждає лише басейн корково-підкіркових гілок (широкий корково-підкірковий інфаркт).
Тотальний інфаркт у басейні середньої мозкової артерії охоплює задні відділи 1, 2, 3-й лобних звивин, нижні дві третини - прецентральної та постцентральної звивини, оперкулярну область, значну частину тім'яної та скроневої області, острівець, напівовальний центр, внутрішню капсулу (частково переднє стегно, коліно, передні відділи заднього стегна), підкіркові вузли та частина зорового бугра. Басейн задніх гілок середньої мозкової артерії страждає зазвичай лише при супутньому ураженні вертебрально-базилярної системи або задньої мозкової артерії.
Клінічний синдром при тотальному інфаркті в басейні середньої мозкової артерії складається з контралатеральної геміплегії, геміанестезії та геміанопсії. При лівопівкульних інфарктах виникає афазія (змішаного типу або тотальна), при правопівкульних - анозогнозія. Якщо басейн задніх кірково-підкіркових гілок середньої мозкової артерії не страждає, то геміанопсія відсутня, порушення чутливості менш глибокі, порушення зазвичай по типу моторної афазії. При інфаркті у басейні глибоких гілок спостерігається спастична геміплегія, непостійно – порушення чутливості, при осередках у лівій півкулі – короткочасна моторна афазія. При великому кірково-підкірковому інфаркті в басейні середньої мозкової артерії відзначаються геміплегія або геміпарез з переважним ураженням функції руки, порушення всіх видів чутливості, геміанопсія, при лівопівкульних осередках-афазія змішаного типу або тотальна, порушення рахунку, листи, чт. При правопівкульних осередках у гострий періодінсульту часто має місце анозогнозія та аутотопагнозія.
Інфаркт у басейні загального стовбура висхідних гілок середньої мозкової артерії супроводжується геміплегією або геміпарезом з переважним порушенням функції руки, гемігіпестезією кортикального типу, при лівопівкульних осередках - моторною афазією.
Інфаркт у басейні задніх гілок середньої мозкової артерії проявляється так званим тім'яно-скронево-кутовим синдромом, що включає геміанопсію (половинну або нижньоквадрантну) та гемігіпестезію з астереогнозом; у зв'язку з порушенням чутливості, особливо глибокої, може мати місце так званий аферентний парез кінцівок. При лівопівкульних вогнищах, крім цих симптомів, відзначаються сенсорна та амнестична афазія, an-раксія, акалькулія, аграфія та пальцева агнозія. При правопівкульних вогнищах можуть мати місце розлади схеми тіла.
Інфаркти в басейні окремих гілок середньої мозкової артерії протікають із більш обмеженою симптоматикою. При інфаркті в басейні прероландової артерії спостерігається параліч переважно нижньої частини обличчя, язика та жувальної мускулатури; при лівих осередках виникає моторна афазія. При двосторонніх осередках у цій галузі розвивається псевдобульбарний синдромз порушенням артикуляції, ковтання та фонації.
При інфаркті в басейні роландової артерії спостерігається геміплегія або геміпарез з величезним переважанням парезу в руці (без афазії). При інфаркті в басейні задньої тім'яної артерії відзначається гемігіпестезія або геміанестезія на всі види чутливості, часом з аферентним парезом. Цей синдром називають "псевдо-таламічним", проте при ньому відсутні болі, такі характерні для ураження зорового бугра.
Передня ворсинчаста артерія бере участь у кровопостачанні задніх двох третин заднього стегна, а іноді і ретролентикулярної частини внутрішньої капсули, хвостатого ядра, внутрішніх сегментів блідої кулі, бічної стінки нижнього рога бічного шлуночка. Спостерігається при інфаркті у басейні цієї артерії клінічний синдромвключає геміплегію, геміанестезію, іноді геміанопсію, вазомоторні порушення в області паралізованих кінцівок. Афазія (на відміну інфаркту в басейні середньої мозкової артерії) відсутня.
Задня мозкова артерія. Корково-підкіркові її гілки постачають кров'ю кору і підлягає біла речовинапотилично-тім'яної області, задні та медіобазальні відділи скроневої області, Глибокі гілки (таламоперфоруючі, таламоколенчаті, премамілярні) забезпечують кров'ю значну частину зорового бугра, задній відділ гіпоталамічної області, потовщення мозолистого тіла, зоровий вінець і люїсове; від артерії відходять також гілочки до середнього мозку.
Інфаркти в басейні задньої мозкової артерії виникають як у зв'язку із закупоркою самої артерії або її гілки, так і у зв'язку з ураженням основної або хребетних артерій. Нерідко має місце їх поєднане ураження.
Гілки задньої мозкової артерії анастомозують коїться з іншими артеріями (середньої, передньої, ворсинчастими, з гілками основний): у зв'язку з цим тотальні інфаркти у басейні задньої мозкової артерії майже зустрічаються.
Інфаркт у басейні кірково-підкіркових гілок задньої мозкової артерії може захопити всю потиличну частку, третю та почасти другу скроневі звивини, базальні та медіо-базальні звивини скроневої частки (зокрема, гіпокампову звивину). Клінічно при цьому спостерігається гомонімна геміанопсія або верхньоквадрантна геміанопсія; рідше виникають явища метаморфопсії та зорової агнозії. При лівопівкульних інфарктах можуть спостерігатися алексія та нерізко виражена сенсорна афазія.
При поширенні інфаркту на медіобазальні відділи скроневої області виникають виражені розлади пам'яті типу корсаковського синдрому з переважним порушенням короткочасної (оперативної) пам'яті та емоційно-афективні порушення.
Інфаркт у басейні a. thaiamogenicuiata охоплює зовнішню частину вентро-латерального ядра зорового бугра, вентральне задньо-латеральне ядро, нижні дві третини каудального ядра, більшу частину подушки зорового бугра та латеральне колінчасте тіло. При ураженні цієї області виникає класичний таламічний синдромДежерина-Руссі, що включає гемігяпестезію або геміанестезію, а також гіперпатію та дизестезію, таламічний біль у протилежному осередку половині тіла, минучий контралатеральний геміпарез; непостійно спостерігаються геміанопсія, гіперкінези атетозного або хореоатетозного характеру, геміатаксія, трофічні та вегетативні порушення.
Інфаркт у басейні a. thalamoperforata руйнувавши задню частинугіпоталамічній ділянці, дорсо-медіальне ядро зорового бугра, серединне ядро, люїсове тіло, дентато-руброталамічний шлях.
Клінічний синдром характеризується наявністю тяжкої атаксії та інтенційного тремору в контралатеральних кінцівках. Іноді замість тремору у руці виникає гіперкінез хореоатетозного типу чи гемібалізм. Може також спостерігатись своєрідна тонічна установка руки - "таламічна" рука: передпліччя зігнуте і проноване, кисть також знаходиться в положенні згинання, пальці злегка зігнуті в п'ястково-фалангових суглобах, середні та кінцеві фаланги розігнуті.
Середня мозкова артерія та інші статті на тему неврологія.
Внутрішня сонна артерія забезпечує кровопостачання більшої частини півкуль великого мозку: кору лобової, тім'яної та скроневої областей, підкіркова біла речовина, більша частина базальних ядер, внутрішньої капсули.
Клінічна картина оклюзує ураження позачерепної частини внутрішньої сонної артерії у дітей зумовлена її патологічною звивистістю та перегинами, а також стенозуючим процесом внаслідок неспецифічних артеріїтів, здавлення додатковим шийним рубом. У початковому періоді захворювання протікає у вигляді минучих порушень мозкового кровообігу(короткочасне оніміння і слабкість у руці) чи з гемитипу (зниження зору одне око, мовні порушення). Тривалість транзиторних ішемічних атак буває різною. Відзначають 3 форми порушення мозкового кровообігу із стійким осередковим синдромом: 1) гостру – з раптовим апоплектиформним початком; 2) підгострий - що розвивається протягом декількох годин або доби; 3) хронічну псевдо-туморозну – що характеризується повільним наростанням симптомів (протягом кількох днів та тижнів).
Неврологічні порушення при інфаркті у басейні внутрішньої сонної артерії дуже різноманітні. Спостерігається альтернуючий оптико-пірамідний синдром - сліпота або зниження зору на боці ураженої артерії та парез кінцівок на протилежному боці. Часто відзначається монопарез руки кортикального типу. При ураженні лівої сонної артерії розвивається афазія, зазвичай моторна.
При тромбозі внутрішньочерепної частини внутрішньої сонної артерії спостерігаються геміплегія, гемігіпестезія та різко виражені загальномозкові симптоми: порушення свідомості, психомоторне збудження, вторинний стовбуровий синдром
При діагностиці оклюзії внутрішньої сонної артерії дуже важливо враховувати наявність в анамнезі мінливих порушень мозкового кровообігу в системі каротид, ослаблення або зниження пульсації сонної артерії. При здавленні неураженої сонної артерії спостерігаються запаморочення, непритомність, судоми у м'язах кінцівок. Основне значення для діагностики має ангіографія.
Передня мозкова артерія. Коркові гілки цієї артерії забезпечують кров'ю медіальну поверхню лобової та тім'яної часток, парацентральну часточку, частину орбітальної поверхні лобової частки мозку, зовнішню поверхню першої лобової звивини, верхню частинупре- та постцентральних звивин, значну частину мозолистого тіла; глибокі гілки (найбільша з них - зворотна артерія Гюбнера) постачають кров'ю передню ніжку внутрішньої капсули, передні відділи головки хвостатого ядра, шкаралупи, блідої кулі та гіпоталамічної області, а також епендиму переднього рогу бокового шлуночка.
Клінічна картина при великих інфарктаху басейні передньої мозкової артерії характеризується спастичним паралічем кінцівок на протилежному боці, переважно проксимальних відділів ніг. Іноді у хворих відзначається затримка чи нетримання сечі. Розвиваються симптоми орального автоматизму. При лівосторонніх вогнищах виникає апраксія лівої руки внаслідок ураження мозолистого тіла. При двосторонніх осередках виявляються порушення психіки, зниження критики до стану, ослаблення пам'яті, аспонтанність, ейфорія та інших.
Середня мозкова артерія - найбільша з артерій мозку, має глибокі та поверхневі (кіркові) гілки: а) центральні (глибокі) гілки забезпечують кров'ю значну частину базальних ядер та внутрішньої капсули; б) кіркові гілки живлять більшу частину скроневої та тім'яної області, зовнішню та внутрішню поверхню лобової частки мозку.
Клінічна картина. При великому (тотальному) і інфаркті, що виник у басейні середньої мозкової артерії, розвиваються контралатеральна геміплегія, геміанестезія і геміанопсія. При лівопівкульних вогнищах відзначається тотальна афазія, при правопівкульних - анозогнозія. При інфарктах у басейні глибоких гілок артерії спостерігаються спастична геміплегія, центральний парез VII та XII пар черепних нервів; при вогнищах у домінантній півкулі- Часткова моторна афазія. При великих інфарктах в басейні гілок середньої мозкової артерії розвиваються геміпарез з переважним ураженням руки, порушення чутливості, геміанопсія; при лівосторонніх осередках – афазія, порушення рахунку, листи, читання, апраксія. Інфаркти в зоні окремих гілок середньої мозкової артерії супроводжуються менш вираженою клінічною картиною (парез м'язів переважно нижньої частини обличчя та язика, гемігіпестезія), при лівосторонніх осередках виникає моторна афазія. Інфаркт у басейні задніх гілок середньої мозкової артерії призводить до розвитку так званого тім'яно-скронево-кутового синдрому, що включає геміанопсію нижньоквадратну або половинну, гемігіпестезію з астереогнозом. При грубому порушенні глибокої чутливості може розвиватися аферентний парез кінцівок.
Задня мозкова артерія (гілка базилярної артерії). Корково-підкіркові її гілки забезпечують кровопостачання кори і білої речовини, що підлягає потилично-тім'яній ділянці, задні та медіально-базальні відділи скроневої області. Глибокі, центральні гілки цієї артерії постачають кров'ю значну частину зорового бугра, задній відділ гіпоталамічної області, задню частину мозолистого тіла, зоровий вінець, середній мозок.
Клінічна картина при інфаркті в басейні кіркових гілок задньої мозкової артерії характеризується гомонімною геміанопсією із збереженням макулярного зору або верхньоквадратною геміанопсією, іноді зоровою агнозією. При локалізації інфарктів у лівій півкулі можуть відзначатись нерізко виражена сенсорна афазія, алексія. При інфаркті в басейні глибоких гілок задньої мозкової артерії виникає таламічний синдром зорового бугра (синдром Дежеріна - Руссі): гемігіпестезія (геміанестезія), дизестезія та гіперпатія, таламічні болі в контралатеральній половині тіла та кінцівках, минучий озного типу, геміатаксия, трофічні та вегетативні порушення. При інфаркті в басейні таламоперфоруючої артерії виникають атаксія та інтенційний тремор у контралатеральних кінцівках, може спостерігатися тонічна установка руки - "таламічна рука": передпліччя зігнуте і проноване, кисть і пальці знаходяться в положенні згинання, при цьому середні та кінцеві фалан.
Основна артерія дає гілки до мосту мозку та мозочка; продовженням її є дві задні мозкові артерії.
Клінічним проявам тромбозу артерії передують у більшості хворих минущі порушення мозкового кровообігу у вертебробазилярній системі: запаморочення, дизартрія, парези кінцівок, черепних нервів та ін. Гостра оклюзія супроводжується симптомами ураження моста мозку з розладом свідомості, аж до коми. Протягом кількох годин (днів) наростають двосторонні паралічі черепних нервів, псевдобульбарний синдром, паралічі кінцівок, порушення м'язового тонусу, тризм; децеребраційна ригідність, що змінюється гіпотонією; іноді мозочкові розлади. Спостерігаються також вегетативно-вісцеральні кризи, гіпертермія, звуження зіниць, розлади вітальних функцій.
Хребетна артерія забезпечує кров'ю довгастий мозок, мозок, шийний відділ спинного мозку.
Клінічна картина при оклюзії позачерепної частини хребетної артеріїрізноманітна і характеризується "плямистістю" ураження різних відділів вертебробазилярної системи. У хворих спостерігаються вестибулярні зорові та окорухові порушення, розлади координації та статики, дизартрія; можуть розвинутися рухові порушення та розлади чутливості. Можливі також напади з раптовим падінням у зв'язку зі втратою постурального тонусу, свідомість при цьому не вимикається, зазначаються адинамія, гіперсомнія.
Для тромбозу внутрішньочерепної частини хребетної артерії (у дітей та підлітків буває вкрай рідко), характерне поєднання альтернуючих синдромів ураження довгастого мозкуз тимчасовими ознаками ішемії оральних відділів мозкового стовбура, потиличних і скроневих частин мозку. При двосторонньому тромбозі хребетної артерії відбуваються розлади ковтання, фонації, дихання та серцевої діяльності.
Характерною особливістю мозкової тканини є можливість депонування у ній енергетичних запасів (кисню, глюкози). Тому потрібно безперервне їх надходження з кров'ю. Провідна, регулююча роль мозку у життєдіяльності людини вимагає високої активності метаболічних процесів та хорошого кровопостачання нервових клітин.
Головний мозок активний не лише під час неспання, а й під час сну.
Відомо, що у фазі швидкого снуобмін речовин у мозку може бути навіть більшим, ніж при неспанні.
Потрібний дебіт мозкового кровотоку, який забезпечується спеціальною системою артеріальних та венозних судинв середньому становить 55 мл крові на 100 г мозкової речовиниза 1 хв.
В одну хвилину через мозок протікає близько 700-900 мл крові, що становить 15-20 відсотків загального хвилинного об'єму крові, що виштовхується серцем. Необоротні зміни у мозку розвиваються за відсутності кровотоку протягом п'яти хвилин. Для попередження чи зменшення судинних катастрофу системі кровообігу мозку існує багато захисних механізмів. Кровопостачання мозку щодо постійно і не залежить від змін загального кровообігу, зони мозку з найбільш
активним метаболізмом інтенсивніше кровопостачаються.
Головний мозок постачають кров'ю чотири великі судини: 2 внутрішні сонні і 2 хребетні артерії. Внутрішня сонна артерія є прямим продовженням загальної сонної артерії, яка на рівні поперечних відростків хребців СІІІ-СIV ділиться на зовнішню та внутрішню сонні артерії. Ліва загальна сонна артерія відходить від дуги аорти, а права є гілкою плечеголовного ствола, який також відходить від дуги аорти
На початку внутрішньої сонної артерії є її розширення (sinus caroticus) і невелике потовщення в його стінці (glomus caroticus), в якому знаходяться спеціалізовані гломусні клітини, дендрити яких мають баро- і хеморецептори. Внутрішня сонна артерія через основу черепа проходить у однойменному каналі (canalic caroticus) у піраміді скроневої кістки. Вийшовши з цього каналу в порожнину черепа, ця артерія проникає в печеристу венозну пазуху, де утворює S-подібний згин - сифон, що складається з двох колін. Першою порожниною черепа від внутрішньої сонної артерії відходить очна артерія (a. ophtalmica). Потім вона проходить через тверду мозкову оболонку і в субарахноїдальному просторі розташовується поблизу турецького сідла, віддає гілки – передню ворсинчасту артерію (а. сhoroidea anterion) та задню сполучну артерію (а. communicans porterior). Потім внутрішня сонна артерія ділиться на дві кінцеві гілки: передню та середню мозкові артерії.
Дві передні мозкові артерії (права та ліва) з'єднуються між собою короткою непарною передньою сполучною артерією. Потім кожна з передніх мозкових артерій оминає мозолисте тіло, утворюючи велику дугу на медіальній поверхні півкулі. Закінчується ця артерія в задніх відділах тім'яно-потиличної борозни. Від цієї артерії шляхом її прямування відходять поверхневі і глибинні гілки, число яких індивідуально варіабельно. Основними з них є передньомедіальні центральні, коротка та довга центральні, перикальозна, медіальна лобно-базальна, мозолисто-крайова, парацентральна, передклинна, тім'яно-потилична артерії.
Коркові гілки передньої мозкової артерії забезпечують кров'ю медіальну поверхню лобової частки, верхню лобову звивину, верхню частину центральних звивин, частково верхню тім'яну звивину.
Глибинні гілки цієї артерії кровопостачають головку хвостатого ядра, переднє стегно внутрішньої сумки, передню частину шкаралупи, частину блідої кулі, білу речовину медіобазальної частини півкулі попереду хіазми.
Середня мозкова артерія (а. cerebri media) є прямим продовженням внутрішньої сонної артерії і занурюється в щілину сильвія (art. fossae Sylvii). Від неї відходять поверхневі та глибинні гілки. Поверхневі гілки: латеральна орбіто-фронтальна, прероландова, роландова, передня та задня тім'яні, артерія кутової звивини, передня скронева артерія, задня скронева артерія. Глибинні гілки середньої мозкової артерії: передня ворсинчаста артерія (має ворсинчасті гілки бічного і III шлуночків, гілки передньої продірявленої речовини), гілки до зорового тракту, латеральному колінчастому тілу, внутрішньої капсули, блідої кулі амуса та мигдалеподібного тіла; кінцеві гілки забезпечують червоне ядро та чорну субстанцію, покришку середнього мозку.
Середня мозкова артерія забезпечує дві третини зовнішньої поверхні великої півкулі головного мозку та контактує з басейном передньої мозкової артерії та задньої мозкової артерії (це зони суміжного кровообігу).
Хребетні артерії (права та ліва) на шиї відходять від підключичних артерій, на рівні поперечних відростків СIV хребця входять у спеціальні для цієї артерії отвори і піднімаються в таких поперечних відростках до СII хребця, потім виходять з його поперечного відростка, роблять вигин, повертаючи а потім вгору і проходять через отвір поперечного відростка I шийного хребця(атланта), знову набувають горизонтальне положенняі проходять через спеціальну для цих артерій борозну і проникають у порожнину хребетного каналу і через великий потиличний отвір - порожнину черепа. Звивистість субокципітальної частини хребетної артерії передбачена природою для запобігання її різкому розтягуванню або здавленню при поворотах і згинання голови. Прободаючи атланто-потиличну мембрану і тверду мозкову оболонку, обидві хребетні артерії зближуються і, проходячи нижньою поверхнею довгастого мозку на кордоні з мостом мозку, з'єднуються в одну основну артерію (а. basilaris). Від хребетних артерій в порожнині черепа відходять гілки: передня спинномозкова артерія, задня спинномозкова артерія і нижня задня мозочкова артерія, що беруть участь у кровопостачанні довгастого мозку та мозочка.
Базилярна артерія розташовується вздовж основної борозни моста мозку і біля його кордону із середнім мозком ділиться на дві задні мозкові артерії. Від базилярної артерії відходять парні гілки: передні нижні мозочкові артерії (від них йдуть гілки до внутрішнього. слухового проходу- лабіринтна артерія) і верхня мозочкова артерія, а також численні занурювальні та огинальні стовбур мозку, що беруть участь у його кровопостачанні.
Між внутрішніми сонними артеріями та задніми мозковими артеріями є задні сполучні артерії. Так формується артеріальне коло великого мозку (circulus arteriosus cerebri), або вілізійне коло, яке спереду сформоване двома передніми мозковими артеріями і однією передньою сполучною артерією.
Такий класичний варіант будови цього багатокутника зустрічається приблизно у половини людей, у решти нерідко відсутня одна або обидві задні сполучні артерії, зрідка спостерігаються варіанти формування та мозкових артерій: якщо від однієї внутрішньої сонної артерії утворюються обидві передні мозкові артерії - це позначається передньою трифуркацією внутрішньої ; якщо від внутрішньої сонної артерії позаду йде не задня сполучна артерія, а задня мозкова артерія, тоді говорять про задню трифуркацію внутрішньої сонної артерії. Такі варіанти будови судинної системиголовного мозку доводиться враховувати під час аналізу особливостей клінічної картиниу випадках тромбозу внутрішньої сонної артерії. Віллізій багатокутник є артеріальним резервуаром для живлення обох півкуль і призначений для компенсації та вирівнювання артеріального тискуу випадках порушення припливу крові до мозку однією з основних артеріальних магістралей.
Задня мозкова артерія (а. сerebri posterior) утворюється лише на рівні середнього мозку у зв'язку з поділом (біфуркацією) базилярної артерії на праву і ліву задні мозкові артерії. Вони огинають ніжки мозку і через отвір намета мозочка проходять по внутрішній поверхні скроневої частки і досягають полюса потиличних часток.
Поверхневі гілки задньої мозкової артерії кровопостачають медіальну поверхню скроневою та потиличною часткою головного мозку, спленіум corporis callosii.
Глибинні гілки: медіальні задні ворсинчасті гілки, таламічні гілки (таламо-перфоруюча, премамілярна та таламо-колінчаста), задні відділи мозолистого тіла.
Переходячи на конвекситальну поверхню півкулі, задня мозкова артерія анастомозує із середньою та передньою мозковими артеріями.
Регуляція мозкового кровообігу здійснюється через м'язову системусудинної стінки, стан реології крові та перфузійний тиск. Є базисний механізм саморегуляції мозкового кровообігу з допомогою артеріального тиску: у разі підвищення артеріального тиску настає звуження просвіту артерії, а при зниженні артеріального тиску просвіт судини збільшується (феномен Остроумова - Бейліса). В його основі лежить поведінка мембрани м'язових клітин судинної стінки – при розтягуванні м'язової клітинимембранні потенціали викликають скорочення міофібрил. У нормі цей механізм працює при перепадах артеріального тиску від 60 до 180 мм рт. При артеріальному тиску вище 180-200 мм рт. судинна стінкамеханічно перетягується, починає пропотівати плазма крові через капілярні стінки, розвивається набряк тканини мозку, що призводить до клініки гіпертонічного кризу.
Велика роль у регуляції мозкового кровообігу належить рефлексогенним впливам артеріальної синокаротидної зони та збудженню симпатичної. нервової системи, які викликають рефлекторний спазм великих та середніх артеріальних стовбурів як на поверхні, так і всередині мозкової речовини
Певний вплив на стан мозкової гемодинаміки надає біохімічний та газовий складкрові. При зниженні вмісту артеріальної кровікисню виникає розширення мозкових судин, а при гіпероксигенації – їх звуження. При зменшенні змісту Вуглекислий газв артеріальній крові судини звужуються, а при наростанні концентрації вуглекислого газу – розширюються. Наприклад, при інгаляції газової суміші з 5% вмістом вуглекислого газу мозковий кровотік може збільшуватись майже на 50%.
На стан кровопостачання мозку впливає тиск внутрішньочерепної цереброспінальної рідини та венозний тиск у синусах твердої. мозковий оболонки, а також морфологічні зміни в магістральних судинах голови та мозку, стан анастомозів між ними.
На швидкість мозкового кровотоку впливає стан загальної гемодинаміки, загального венозного тиску і особливо різниця між артеріальним та венозним тиском у структурах черепа.
Наявність численних анастомозів між артеріями шиї і всередині черепа призводить до того, що стеноз або оклюзія однієї з кількох екстрацеребральних артерій можуть призводити до порушень функції мозку, тобто. бути безсимптомними. Істотний анастомоз є між і басейном зовнішньої та внутрішньої сонної артерії по очній артерії
Порушення мозкового кровообігу поділяють на хронічні (повільно прогресуючі) та гострі.
До хронічним порушенняммозкового кровообігу відносять: початкові проявинедостатність кровопостачання мозку, дисциркуляторну енцефалопатію та дисциркуляторну мієлопатію.
Гострі порушення мозкового кровообігу проявляються за типом:
Минущі порушення мозкового кровообігу;
Мозкового інсульту – ішемічного, геморагічного чи змішаного типів.
Головні причини виникнення та розвитку дисциркуляторної енцефалопатії – артеріальна гіпертонія та атеросклероз.
Гіпертонічною хворобою страждають понад 40% дорослого населення Росії. Хворіють чоловіки та жінки, старі та молодь. Лише у 5% випадків причина виникнення гіпертонії зрозуміла. Це можуть бути ниркова недостатність, ендокринні порушення, атеросклероз та деякі інші захворювання. У 95% випадків причина гіпертонії залишається нез'ясованою, саме тому її називають есенціальною (дослівно – власне гіпертонія). При гіпертонічної хворобистінки судин ущільнюються, формуються локальні звуження (стенози) та звивистості. Все це призводить до порушень кровообігу і навіть кровопостачання мозку. Іноді справа сягає оклюзії - повного закриття просвіту судини.
На відміну від гіпертонії причина атеросклерозу відома – це порушення ліпідного обміну. У хворих на атеросклероз у крові підвищується рівень жироподібних речовин - холестерину, ліпопротеїнів низької щільності, тригліцеридів, які осідають на стінках судин, формуючи ліпідні плями. Потім плями розростаються у звані бляшки. Через відкладення солей кальцію бляшки ущільнюються і зрештою звужують або закривають просвіт судин. Потім вони починають розпадатися, їх частки - емболи потрапляють у кров'яне русло і іноді закупорюють інші дрібні та великі судини.
Іноді розвитку дисциркуляторної енцефалопатії сприяє остеохондроз, оскільки при цьому захворюванні через деформацію міжхребцевих дисківможуть затискатися хребетні артерії, які забезпечують мозок кров'ю.
Порушення кровопостачання призводять до поступового відмирання нейронів у різних ділянках мозку, і у хворого виникають неврологічні симптоми. Для дисциркуляторної енцефалопатії найбільш характерні емоційно-особистісні порушення. На початку захворювання відзначаються астенічні стани: загальна слабкість, дратівливість, поганий сон. Нерідко астенія супроводжується депресією. Поступово починають виявлятися такі хворобливі властивості особистості, як егоцентризм, періодично виникає безпричинне збудження, яке може бути різко вираженим і виявлятися в неадекватній поведінці. При подальшому розвитку недуги емоційна реактивність знижується і поступово переходить у тупість та апатію.
Раз розпочавшись, захворювання неухильно прогресує, хоча у його перебігу можуть спостерігатися як різкі періодичні погіршення (пароксизмальний перебіг), і періоди повільного наростання симптомів захворювання.
Не слід забувати, що дисциркуляторна енцефалопатія збільшує ризик виникнення багатьох тяжких захворювань головного мозку і насамперед інсульту. гострого порушеннякровообігу мозку (Манвелов А., канд. мед. наук; Кадиков А., докт. мед. наук. «Інсульт - проблема соціальна та медична» // «Наука і життя» 2002 № 5.). У Росії інсульти реєструються більш ніж 400 тис. чоловік на рік. З них 35% гинуть у перші три тижні захворювання, а річний рубіж долає лише половина хворих. Не слід виключати і можливості виникнення епілептичних нападів на тлі дисциркуляторної енцефалопатії, що розвивається.
Види хронічної недостатностікровопостачання мозку
Розрізняють три основні види порушень мозкового кровообігу.
При хворобі Бінсвангера через потовщення стінок та звуження просвіту дрібних артерій виникає дифузне ураження внутрішніх структур мозку – так званої білої речовини. Множинні дрібні осередки поразки є ділянки відмерлих нейронів. У хворих відбувається порушення циркадних (добових) коливань тиску: у нічний час воно або падає дуже різко, або, навпаки, підвищується, хоча тиск вночі має незначно знижуватися. Один із основних симптомів хвороби – порушення сну. Хворий погано засинає або спить з частими пробудженнями. Інші типові ознаки- повільне прогресування порушень пам'яті та інтелекту до деменції (недоумства); наростаючі порушення ходи, розлади сечовипускання та дефекації. Відомо, що хвороба Бінсвангера може спіткати навіть відносно молодому віці- До 35 років.
Для іншого виду дисциркуляторної енцефалопатії - про мультиінфарктних станів - характерні множинні невеликі інфаркти в мозку (мікроінсульти). Це означає, що на певній ділянці мозку через закупорювання судини відбувається омертвіння нервової тканини. У цьому уражаються як поверхневі (сіра речовина), і глибокі (біла речовина) структури мозку.
Головна причина розвитку мультиінфарктних станів – звуження та ущільнення внутрішньомозкових артерій при артеріальній гіпертонії. Інша поширена причина - захворювання серця, що супроводжуються миготливою аритмією. У таких хворих у порожнинах серця утворюються згустки крові – тромби, які можуть закупорити судини, що забезпечують мозок кров'ю. Утворенню тромбів сприяє і підвищена згортаннякрові. Ще одна причина виникнення мультиінфарктних станів атеросклеротична поразкавнутрішньомозкових артерій.
Дисциркуляторна ецефалопатія розвивається також при ураженні магістральних (сонних та хребетних) артерій, що знаходяться не всередині мозку, а забезпечують приплив крові до мозку. Поразки можуть мати різну природуі причини - тромбози, стенози, вигини та перегини різної етіології.
Розрізняють три стадії дисциркуляторної енцефалопатії. Тривалість кожної з них може бути різною. Багато залежить від ступеня гіпертонічної хвороби або атеросклерозу, способу життя, звичок, спадковості, супутніх захворюваньі т.д. на початковій стадіїхвороби люди часто скаржаться на головний біль, запаморочення, шум у голові, зниження пам'яті (непрофесійної) та працездатності. Хворі бувають розсіяні, дратівливі, сльозливі, настрій вони часто пригнічений. Їм зазвичай важко перейти з одного виду діяльності на інший
На наступній стадії захворювання прогресують порушення пам'яті, у тому числі професійної. Звужується коло інтересів, з'являються в'язкість мислення (зациклювання на якійсь проблемі), неуживливість, страждає на інтелект, відбувається зміна особистості. Для таких хворих характерні денна сонливістьі поганий нічний сон. Посилюється неврологічна симптоматика, рухи сповільнюються, порушується їх координація, з'являються легкі порушення мови, похитування під час ходьби, суттєво знижується працездатність.
на останній стадіїгрубі зміни мозкової тканини роблять неврологічні симптоми ще більш вираженими, посилюються психічні розладиаж до деменції (недоумства). Хворі повністю втрачають працездатність, перестають впізнавати близьких, неадекватні дії, можуть загубитися, вийшовши на прогулянку.
Діагностика енцефалопатії
При обстеженні у переважної кількості хворих на дисциркуляторну енцефалопатію виявляються характерні захворюванняабо фізіологічні особливостіта звички. До таких факторів ризику належать:
артеріальна гіпертонія (артеріальний тиск від 140/90 мм рт. ст. та вище);
захворювання серця (ішемічна хвороба, ревматичні ураження, порушення серцевого ритмута ін.);
цукровий діабет;
надлишкова масатіла;
малорухливий образжиття;
гіперхолестеринемія (загальний холестерин понад 6,2 ммоль/л);
тривалі та часті нервово-психічні перенапруги (стреси);
обтяжена спадковість серцево-судинних захворювань (інсульт, інфаркт міокарда або артеріальна гіпертонія у найближчих родичів);
куріння;
зловживання алкоголем.
У чоловіків із швидко прогресуючою дисциркуляторною енцефалопатією зазвичай в анамнезі психо-емоційна перенапруга, малорухливий спосіб життя, зловживання алкоголем, відсутність регулярного лікуваннята наявність двох або більше супутніх захворювань. У жінок, крім перерахованих факторівНесприятливому перебігу хвороби часто сприяє надмірна маса тіла.
Якщо у хворих артеріальною гіпертонієюта атеросклерозом (або у представників інших груп ризику) з'являються скарги на головний біль, запаморочення, зниження працездатності, погіршення пам'яті, то можна запідозрити початкову стадію дисциркуляторної енцефалопатії. Пацієнти з такими симптомами повинні насамперед постійно контролювати артеріальний тиск, пройти електрокардіографічне дослідження, здати загальні аналізикрові та сечі, аналізи крові на цукор та ліпіди. Не завадить і психологічне дослідження, за допомогою якого оцінюється стан пам'яті, інтелекту, уваги та мови.
Провісниками серцево-судинних захворювань, що проявляються у порушенні кровообігу мозку, можуть бути навіть невеликі неспецифічні зміни електрокардіограми До речі, нормальні електрокардіограми або ехокардіограми не виключають наявності хвороби, оскільки зміни можуть бути помітні лише в момент ішемії (малокровості) міокарда або нападу стенокардії. Важливу інформаціюдає електрокардіограму, зняту при фізичному навантаженні. Добовий моніторингроботи серця також дозволяє виявити порушення.
Важливе значення для встановлення діагнозу має інформація про стан очного дна ( задньої стінкиочі), клітини якого безпосередньо пов'язані з нейронами мозку. Зміни судин та нервових клітин очного дна дозволяють судити про порушення структури мозкової тканини. У хворих на дисциркуляторну енцефалопатію нерідко знижується слух, порушується ковтальний рефлекс, нюх. Тому для встановлення діагнозу потрібно провести отоневрологічне дослідження, що виявляє порушення вестибулярного апарату, слухового, нюхового та смакового сприйняттів.
Корисну інформацію дає дослідження реологічних властивостейкрові – її плинності. Головним фактором, що впливає на рідинні властивостікрові та на ступінь насичення її киснем, вважається гематокрит – відношення об'єму еритроцитів до об'єму плазми. Його підвищення сприяє збільшенню в'язкості крові та погіршенню кровообігу. Між високим гематокритом та інфарктами мозку існує прямий зв'язок.
Після проведення попередніх досліджень хворого зазвичай направляють на рентгенографічне дослідженнясудин головного мозку – ангіографію. Ангіографію лікарі вважають золотим стандартом, з яким порівнюють результати інших методів дослідження. Після введення спеціальної контрастної речовини одержують рентгенівські зображеннясудин мозку. Ангіографія дає інформацію про тривалість і послідовність заповнення судин крові, про сформовані «обхідні» шляхи кровообігу при закупорці або звуження судин мозку. Результати дослідження мають важливе значення під час вирішення питання про доцільність операції.
Електроенцефалографія - старий і дуже поширений метод дослідження мозку, що ґрунтується на реєстрації його електричних потенціалів. Зміни на енцефалограмі свідчать про органічні зміни в мозковій тканині, тому на початковій стадії захворювання на дисциркуляторну енцефалопатію енцефалографія ніяких порушень може не виявити.
Справжню революцію у дослідженнях мозку зробила поява методу комп'ютерної томографії, що поєднує досягнення рентгенографії та комп'ютерних методів обробки даних. З його допомогою можна отримати не непрямі, а прямі дані про структури мозку та їх зміни. Метод дозволяє визначити розташування та розміри вогнищ ураження мозку та їх характер.
У Останнім часомдля діагностики порушення кровообігу мозку застосовують магнітно-резонансні методи: ядерний магнітний резонанс, магнітно-резонансну томографію та магнітно-резонансну ангіографію. Ядерний магнітний резонанс дає інформацію про фізико-хімічні властивостіструктур мозку, завдяки чому можна відрізнити здорові тканинивід змінених. Магнітно-резонансна томографія дозволяє отримати зображення мозку, визначити розташування, розміри, форму та кількість вогнищ, вивчити мозковий кровотік. Магнітно-резонансна ангіографія є модифікацією магнітно-резонансної томографії. З її допомогою можна дослідити проходження і калібр позачерепних і внутрішньочерепних артерій і вен.
В даний час створені та успішно застосовуються високоінформативні методиотримання тривимірного зображення структур мозку: однофотонна емісійна комп'ютерна томографія та позитронна емісійна томографія
Широко використовуються для обстеження хворих не тільки у стаціонарі, а й в амбулаторних умовах ультразвукові методи: доплерографія та ехотомографія, дуплексне сканування та транскраніальна доплерографія. Ультразвукова доплерографіязастосовується виявлення поразок сонних і хребетних артерій. Вона дає можливість отримати інформацію про профіль кровотоку в судинах. При дуплексне скануванняколірне контрастування потоків дозволяє чіткіше розмежувати рухомий (кров) і нерухомі (стінки судин) об'єкти. Основні ураження судин, що виявляються методом транскраніальної доплерографії, - закупорки, стенози, спазми та аневризми. Найбільш повну інформаціюпро стан судинної системи мозку можна отримати, зіставивши дані різних методів ультразвукового дослідження. Нещодавно з'явився новий метод ультразвукової діагностики- транскраніальна сонографія з кольоровим кодуванням доплерів. З його допомогою можна побачити структури мозку через кістки черепа.
Лікування дисциркуляторної енцефалопатії
Лікарям давно відомий так званий закон половинок, що ґрунтується на результатах великих епідеміологічних досліджень. Суть його полягає в тому, що половина хворих не знає про своє захворювання, а з тих, хто знає, половина – не лікується. З тих, хто лікується, половина приймає ліки нерегулярно, тобто лікується неефективно. Отже, лікування одержують лише близько 12% хворих. Така гнітюча картина складається тому, що, як казав французький письменник Франсуа де Ларошфуко, «нам бракує характеру, щоб покірно дотримуватися веління розуму».
Тим часом відомо, що артеріальна гіпертонія та обумовлена нею дисциркуляторна енцефалопатія досить добре піддаються лікуванню. Дослідницькі програми боротьби з артеріальною гіпертонією, що проводилися як у нашій країні, так і за кордоном, показали, що за їх допомогою можна за п'ять років знизити захворюваність на інсульт на 45–50%. Якби програма боротьби з гіпертонією працювала в масштабах усієї охорони здоров'я Росії, то за п'ять років вдалося б зберегти життя більше двох мільйонів людей, що гинуть від інсульту. І це не рахуючи втрати хворих з іншими ураженнями мозку, серця, нирок, очей та інших органів, викликаними гіпертонією.
Відповідно до рекомендацій Всесвітньої організації охорони здоров'я та Міжнародного товариства гіпертонії, її терапія має ґрунтуватися на двох принципах:
Для зменшення можливості побічної дії гіпотензивний препаратпризначають у мінімальних дозах, а за недостатнього зниження артеріального тиску дозу збільшують.
Для досягнення максимального ефектувикористовують комбінації препаратів (до маленької дози одного додають низьку дозу іншого).
Хворим на дисциркуляторну енцефалопатію на тлі вираженої гіпертонії не слід прагнути знизити артеріальний тиск до норми (нижче 140/90 мм рт. ст.), оскільки це може призвести до погіршення кровопостачання мозку; достатньо зменшити його на 10–15% від вихідного рівня.
Крім медикаментозного лікуванняхворим на гіпертонію необхідно дотримуватися прості правила: обмежити вживання кухонної солі(До 5 грамів на день - 0,5 чайної ложки); довгостроково, практично довічно, приймати антиагреганти (ліки, що перешкоджають утворенню тромбів); приймати вітаміни та вітамінні комплекси, що містять аскорбінову кислоту(вітамін С), піридоксин (вітамін В6) та нікотинову кислоту(Вітамін РР).
При дисциркуляторній енцефалопатії, зумовленій атеросклерозом, лікування має свої особливості та має на увазі низькокалорійну дієту (до 2600-2700 ккал на день) з обмеженням тваринних жирів. При стійких показниках загального холестеринукрові (понад 6,2 ммоль/л), що зберігаються не менше шести місяців на тлі суворої дієти, призначають препарати, що знижують рівень холестерину (статини).
Для профілактики прогресування мультиінфарктних станів головного мозку застосовують комбіновану антиагрегантну та антикоагулянтну терапію. Антикоагулянти (препарати, що знижують згортання крові) підбирають відповідно до показників згортання та протромбіну крові і рекомендують приймати практично довічно. При цьому необхідно контролювати рівень протромбіну крові один раз на два тижні. Хворі, які приймають антикоагулянти, повинні повідомляти лікаря про будь-які ознаки кровотечі.
Крім лікування, спрямованого на усунення причин дисциркуляторної енцефалопатії, хворим призначають симптоматичну терапію, спрямовану на зниження симптомів. Для профілактики погіршення пам'яті та зниження інтелекту застосовують засоби, що покращують обмін речовин у мозку. При рухових порушенняхрекомендують лікувальну гімнастику, масаж та інші методи відновлювальної терапії При запамороченнях призначають судинні препаратита засоби, що впливають на вегетативну нервову систему.
Нерідко дисциркуляторна енцефалопатія проявляється як астено-депресивного синдрому. При його симптомах лікарі призначають психотерапію, психологічну допомогу, медикаментозну терапію: антидепресанти, заспокійливі засоби. Але насамперед слід подбати про створення доброзичливої обстановки в сім'ї та на роботі. Адже ще видатний лікар Середньовіччя Парацельс наголошував: « Найкращі лікивід хвороб - гарний настрій».
У хворих із грубими звуженнями магістральних судин голови (понад 70%) вирішується питання про хірургічне втручання. Під ним маються на увазі три види операцій: стентування (розширення просвіту судини за допомогою спеціального каркасу - стенту), реконструкція судинної системи (з'єднання різних судин між собою, формування відгалужень) або видалення частини судини та заміна її на протез.
Для профілактики дисциркуляторної енцефалопатії важливе значення має здоровий образжиття: дотримання режиму праці, дієта з обмеженням кухонної солі, рідини (до 1-1,2 л на добу), продуктів, що містять тваринні жири ( жирні сортим'яса, печінка, сметана, вершкове масло, яйця та ін), та висококалорійної їжі. До висококалорійним продуктамкрім жирів відносяться алкоголь і кондитерські вироби. Добре, щоб у раціоні переважали овочі та фрукти. Харчуватися слід не рідше за чотири рази на день, розподіляючи їжу по калорійності таким чином: сніданок до роботи - 30%, другий сніданок - 20%, обід - 40%, вечеря - 10%. Вечеряти рекомендується не пізніше ніж за дві години до сну. Інтервал між вечерею та сніданком не повинен перевищувати десяти годин.
Хворим необхідно стежити за вагою, але знижувати її слід поступово. У людини, яка веде малорухливий спосіб життя, енерговитрати становлять у середньому 2000–2500 ккал на добу. Якщо жінка зменшить калорійність їжі до 1200-1500 ккал, а чоловік до 1500-1800 ккал, то за тиждень вони схуднуть на 0,5-1 кг. Такий темп втрати ваги вважається оптимальним. Хороший профілактичний ефект дає збільшення фізичної активності. Тренування підвищують стійкість серцево-судинної системидо фізичним навантаженням, що виявляється у зниженні частоти серцевих скорочень та артеріального тиску. В результаті покращується настрій, з'являється впевненість у своїх силах, зменшуються або проходять депресія, страхи, головний біль, запаморочення, порушення сну. Хворі стають фізично міцнішими, витривалішими. Значне поліпшення стану відзначається під час проведення занять 3–4 десь у тиждень по 30–45 хв. Однак навіть після коротких тренувань (по 15-20 хв) хворому стає краще.
Лікувальну фізкультуру слід проводити регулярно, з підвищенням навантаження. Інтенсивність вправ розраховують, використовуючи показник максимальної частоти серцевих скорочень (від 220 віднімають вік хворого на роки). Для хворих, які ведуть малорухливий спосіб життя і не страждають ішемічну хворобусерця, вибирають таку інтенсивність фізичних вправ, коли частота серцевих скорочень становить 60-75% від максимальної. Зрозуміло, перш ніж почати займатися лікувальною фізкультуроюпотрібно обов'язково проконсультуватися з лікарем.
Хворим на І-й та ІІ-й стадіях дисциркуляторної енцефалопатії показано санаторно-курортне лікування. Краще, якщо це санаторій серцево-судинного типу у звичному кліматі.
Вчасно діагностована дисциркуляторна енцефалопатія та правильно підібране комплексне лікуванняпродовжують активне, повноцінне життя.
Загальна схема кровопостачання мозку. Кров надходить у мозок по чотирьох великих магістральним артеріям: двом внутрішнім сонним та двом хребетним. В основі стовбура головного мозку хребетні артерії зливаються в одну базилярну. У головному мозку внутрішня сонна артерія ділиться на дві головні гілки: передню мозкову артерію, за якою кров надходить у передні відділи лобних часток, і середню мозкову артерію, що забезпечує частину лобової, скроневої та тім'яної часткою. Хребетні та базилярна артеріїздійснюють кровопостачання стовбура мозку та мозочка, а задні мозкові артерії - потиличних часток мозку 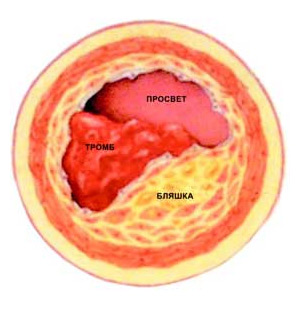
Кров'яні згустки, тромби, що розвиваються в області атеросклеротичних бляшок, що утворюються на внутрішніх стінках судини Тромби можуть повністю перекривати навіть великі судини, спричиняючи серйозні порушення мозкового кровообігу. 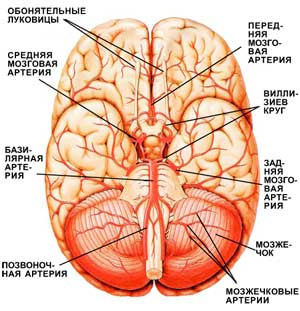
Головний мозок з кровоносними судинами(вигляд знизу). Гілки магістральних судин головного мозку у його основи утворюють замкнуте коло, названий Віллізієвим. Завдяки цьому при звуженні або закупорці одного з судин кровопостачання головного мозку повністю чи частково відновлюється. 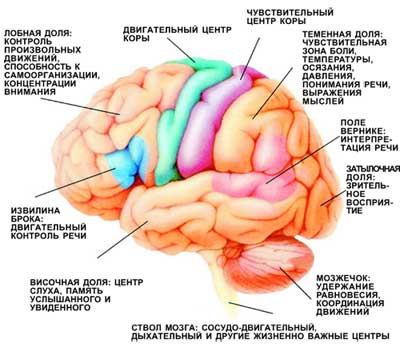
Функціональні зони мозку. За порушення кровопостачання певних ділянок мозку у хворих виникають відповідні неврологічні симптоми 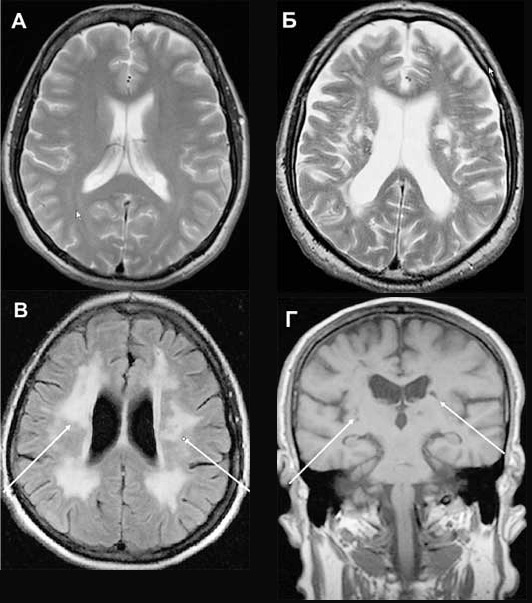
Магнітно-резонансна томографія мозку. Знімок здорового мозку(А); зміни мозкової речовини при хворобі Бінсвангера – розрідження білої речовини мозку (Б); гідроцефалія – накопичення рідини в мозкових тканинах – проявляється у вигляді розширення борозен та шлуночків мозку (показані стрілками) (В); мультиінфарктний стан - омертвіла нервова тканинавиглядає як невеликі темні плями(Показані стрілками) (Г). 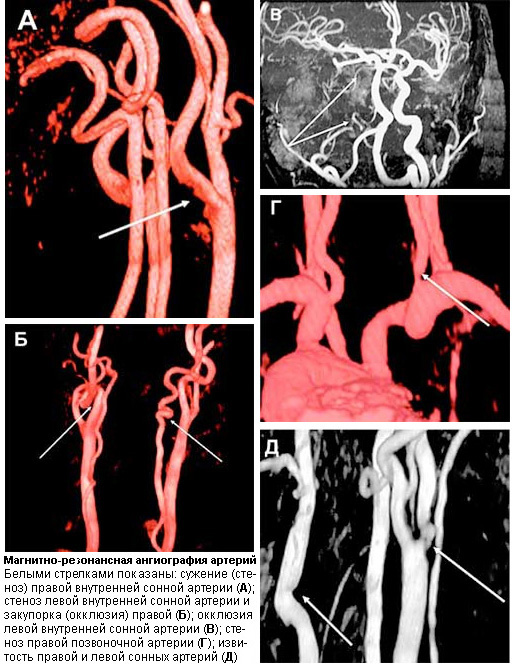
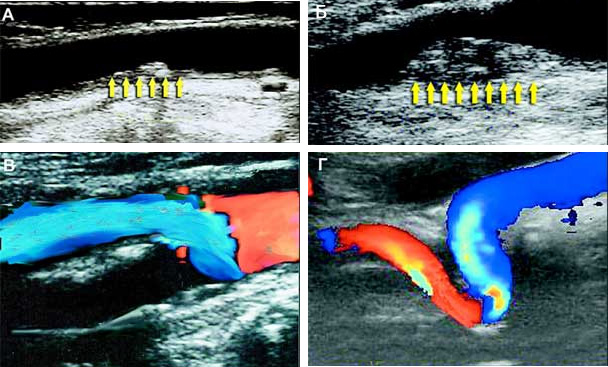
Дуплексне сканування внутрішньої сонної артерії. Видно сформована невелика атеро-склеротична бляшка, просвіт судини трохи звужений (А); більше пізня стадіяатеросклерозу – просвіт судини внутрішньої сонної артерії частково перекритий великою бляшкою (Б); оклюзія - повне закриття просвіту судини бляшкою (В); звивистість артерії (Г)
Головний мозок отримує харчування з двох внутрішніх сонних артерій, що відходять від загальних сонних артерій, та двох хребетних артерій, що відходять від підключичних артерій. Внутрішні сонні артерії проникають у порожнину черепа через канали сонної артерії, проходять через печеристі пазухи, де роблять крутий вигин (внутрішній сифон), і діляться на підставі черепа біля зовнішнього кута зорового перехреста на дві великі мозкові судини: передню мозкову артерію (a. ) та середню мозкову артерію (a. cerebri media). До поділу на ці дві судини від кожної внутрішньої сонної артерії на підставі мозку відходять очна (a. ophtalmica), передня ворсинчаста (a. chorioidea anterior) та задня сполучна артерії (a. communicans posterior). Обидві передні мозкові артерії з'єднуються поперечним анастомозом – передньою сполучною артерією (a. communicans anterior).
Хребетні артерії піднімаються до основи черепа через отвори в поперечних відростках шести верхніх шийних хребців і проникають у порожнину черепа через великий потиличний отвір. Вони розташовуються на підставі довгастого мозку і поступово зближуючись один з одним у нижнього краю варолієвого мосту, зливаються, утворюючи основну артерію (a. basilaris). Остання, пройшовши основою варолієвого мосту до його кордону з ніжками мозку, поділяється на дві задні мозкові артерії (a. cerebri posterior). Кожна задня мозкова артерія з'єднується із внутрішньою сонною артерією за допомогою задньої сполучної артерії (a. commiunicans posterior).
Анастомозуюче артеріальне кільце, утворене на підставі мозку внутрішніми сонними артеріями та їх гілками, основною артерією та її гілками, зветься віллізієвим колом, або віллізієвим багатокутником (ciroulus arteriosus Willisii). На підставі довгастого мозку є мале, або бульбарне, артеріальне коло (circukis arteriosus bulbaris), утворене хребетними та спинальними артеріями. Великі півкуліголовного мозку постачаються в основному передній, середній та задній мозковими артеріями. Стовбури та гілки цих артерій розташовуються на поверхні мозку в субарахноїдальному просторі. Від них беруть початок артерії, що входять до мозку. Гілки однієї і тієї ж артерії та гілки різних артерій на поверхні мозку анастомозують між собою; Більшість анастомозів зосереджена в зонах колатерального кровообігу. Важливу рольв рівномірному розподілі крові між обома півкулями мозку грає віллізієве коло. У фізіологічних умоввнаслідок однакового тиску в судинах віллізієвого кола кров із внутрішньої сонної артерії однієї сторони не надходить у протилежну півкулю. Порушення кровотоку в одній із внутрішніх сонних артерій або хребетної компенсується за рахунок колатерального кровообігу головним чином через внутрішню сонну артерію протилежної сторони та основну артерію через посередництво віллізієвого кола.
У світлі нових уявлень про патологію магістральних судин, колатеральний кровообіг і взагалі про мозкову гемодинаміку класичні концепції, що стосуються тих чи інших клінічних синдромів ішемічного ураження мозку з виключенням кінцевих судин, Останніми рокамипереглядаються. У багатьох випадках ішемічні зміни в басейні тієї чи іншої судини є результуючою, яка залежить від стану магістральних та кінцевих судин.
Іноді інфаркт мозку може виникнути за відсутності патології кінцевої судини внаслідок того, що певна ділянка мозку виявляється у несприятливих умовах кровообігу при тому чи іншому варіанті поєднаного ураження магістральних судин. У деяких випадках інфаркт виникає при цьому навіть не в зоні іригації найбільш ураженого магістральної судини, а в іншому басейні у зв'язку з «неадекватним» перерозподілом крові та реалізацією так званого синдрому обкрадання.
При патології кінцевих судин розміри інфаркту мозку, отже, і вираженість клінічного синдрому переважно також залежить від можливостей колатерального кровообігу.
На підставі клінічного синдрому можна судити про величину інфаркту, його локалізації та приуроченості його до басейну тієї чи іншої мозкової судини. Однак далеко не завжди за одним клінічним критеріямвдається вирішити, чи зумовлений цей синдром патологією магістральної або кінцевої судини, пов'язаний він з повною або частковою оклюзією судини, і достовірна інформація про це може бути отримана лише за допомогою ангіографії.
Правило розташування вогнищ при мозкових інфарктах, сформульоване Фуа і полягає в тому, що найбільш важко страждають відділи мозку, розташовані проксимально, тобто ближче до місця закупорки артерії, справедливе лише для артерій, розташованих дистальніше вілізієвого кола, причому і в цих випадках воно витримується лише за повних закупорках артеріального ствола. При стенозах артерії розташування вогнищ інфаркту залежить в основному від можливостей колатерального кровообігу, а отже, від стану анастомозів та від умов гемодинаміки.
Нижче наводяться дані про басейни, що забезпечуються різними мозковими артеріями, у тому числі магістральними, та про клінічні синдроми, що спостерігаються при інфарктах у басейні тих чи інших артерій.
Внутрішня сонна артерія
Внутрішня сонна артерія забезпечує кров'ю більшу частину півкуль головного мозку - кору лобової, тім'яної, скроневої областей, підкіркову білу речовину, підкіркові вузли, внутрішню капсулу. Оклюзуюче ураження сонної артерії (тромбоз, стеноз) - часта причинаминущі і стійких порушень мозкового кровообігу; у чоловіків патологія сонної артерії трапляється частіше, ніж у жінок. Атеросклеротичний стеноз і тромбоз частіше зустрічаються в області біфуркації загальної сонної артерії або синусі внутрішньої сонної артерії. Рідше має місце оклюзуюче ураження загальної або зовнішньої сонної артерії; іноді спостерігається поєднане ураження зовнішньої та внутрішньої сонної артерії або сонних артерій з обох боків. Однією з форм ураження сонної артерії є її патологічна звивистість і перегини, які можуть призводити до порушення мозкового кровообігу.
Ступінь вираженості осередкових змін у мозку та клінічні прояви при оклюзирующих процесах у сонних артеріях залежать головним чином стану колатерального кровообігу. При хорошому колатеральному кровообігу осередкові змінив мозку і будь-які клінічні симптоминавіть при повній закупорці внутрішньої сонної артерії можуть бути відсутні (приблизно 15% випадків). Це спостерігається зазвичай при екстракраніальному ураженні внутрішньої сонної артерії, коли не порушується прохідність віллізієвого кола і здійснюється повноцінний замісний кровообіг із контралатеральної сонної артерії. При недостатності колатерального кровообігу виникають зазвичай дрібні осередки інфаркту мозку в зонах суміжного кровопостачання у кірково-підкіркових відділах півкулі, переважно у басейні середньої мозкової артерії.
При інтракраніальному тромбозі внутрішньої сонної артерії, що супроводжується роз'єднанням віллізієвого кола висхідним тромбом, розвиваються великі вогнища розм'якшення в басейні поверхневих і глибоких гілок середньої та передньої мозкової артерії, що супроводжуються масивною неврологічною симптоматикою.
Клінічні прояви при оклюзуючому ураженні екстракраніального відділу внутрішньої сонної артерії в своєму початковому періоді протікають у вигляді минучих порушень мозкового кровообігу: у хворих виникають короткочасні оніміння і слабкість в кінцівках, іноді - афатичні розлади, у деяких - зниження зору на одне око або інші симптоми. Період транзиторних ішемічних порушень може мати різну тривалість.
Порушення мозкового кровообігу з розвитком стійкого осередкового синдромупротікають неоднаково. Гостра формахарактеризується раптовим апоплектиформним початком. Підгостра формарозвивається повільно, протягом кількох годин чи 1-2 днів. Хронічна чи псевдотуморозна форма відрізняється дуже повільним (протягом днів і навіть тижнів) наростанням симптомів.
Неврологічна симптоматика при оклюзуючому ураженні внутрішньої сонної артерії різноманітна. Приблизно в 1/3 випадків її закупорки має місце альтернуючий оптико-пірамідний синдром: сліпота або зниження зору, іноді з атрофією. зорового нервана боці ураженої артерії, та пірамідні порушенняна протилежній стороні. Іноді ці порушення виникають одночасно, але часом дисоціюють: з'являються зорові, рухові або чутливі порушення. Найбільш частим симптомомоклюзії сонної артерії є парези протилежних кінцівок зазвичай кортикального типу з сильнішим ураженням руки, іноді виникає лише монопарез руки. При ураженні лівої сонної артерії часто розвивається афазія, зазвичай моторна. Можуть зустрітися також порушення чутливості та геміанопсія. Зрідка відзначаються епілептиформні напади.
При інтракраніальному тромбозі внутрішньої сонної артерії, що роз'єднує вілізії коло, поряд з геміплегією та гемігіпестезією спостерігаються різко виражені загальномозкові симптоми: головний більблювання, порушення свідомості, психомоторне збудження, вторинний стовбуровий синдром Ці симптоми є наслідком набряку мозку та зміщення та здавлення мозкового стовбура.
Діагноз оклюзії внутрішньої сонної артерії полегшується за наявності альтернуючого оптико-пірамідного синдрому. Наявність в анамнезі транзиторних ішемічних атак з ознаками ураження каротидного басейну також значною мірою (хоч і не абсолютно!) патогномонічна. Істотне значення для діагнозу мають ослаблення або зникнення пульсації сонної артерії, наявність при аускультації судинного шуму над сонною артерією та зниження ретинального тиску на боці ураженої артерії. Здавлення здорової сонної артерії викликає запаморочення, іноді непритомність, судоми у здорових кінцівках. Важливе значення для діагностики має ангіографія. При оклюзуючому ураженні сонної артерії, крім консервативного лікування, може бути застосовано хірургічне втручання, яке найбільш доцільно при атеросклеротичному стенозі та за відсутності або малої вираженості стійкої неврологічної симптоматики
Передня мозкова артерія
Поверхневі гілки її постачають кров'ю медіальну поверхню лобової і тім'яної часткою, парацентральну часточку, частково орбітальну поверхню лобової частки, зовнішню поверхню першої лобової звивини, верхню частину центральних і верхньої тім'яної звивини, більшу частину мозолистого тіла (за винятком його задніх відділів). Глибокі гілки (найбільша з них - зворотна артерія Гейбнера) постачають кров'ю переднє стегно внутрішньої капсули, передні відділи головки хвостатого ядра, шкаралупу, бліду кулю, частково гіпоталамічну область, епендиму переднього рогу бокового шлуночка. Великі інфаркти, що охоплюють всю іригацію зону передньої мозкової артерії, розвиваються рідко. Вони можуть виникнути при закупорці стовбура передньої мозкової артерії після відходження від неї передньої сполучної артерії, а також при поєднаних ураженнях судин, що перешкоджають виникненню колатерального кровообігу, що компенсує, через передню сполучну артерію.
Клінічний синдром при великих інфарктах у басейні передньої мозкової артерії характеризується спастичним паралічем протилежних кінцівок. проксимального відділуруки та дистального відділу ноги. Нерідко спостерігаються затримка чи нетримання сечі. Дуже характерною є наявність хапального рефлексу та симптомів орального автоматизму. При двосторонніх осередках часто відзначається порушення психіки (аспонтанність, зниження критики, ослаблення пам'яті та інших.). Нерідко має місце апраксія лівої руки (при лівосторонніх осередках), що є наслідком ураження мозолистого тіла. Іноді спостерігаються різко виражені розлади чутливості на паралізованій нозі.
Найчастіше у басейні передніх мозкових артерій розвиваються не великі, а обмежені інфаркти, зумовлені як особливостями колатерального кровообігу, і нерівномірним ураженням атеросклеротическим процесом кінцевих гілок передньої мозкової артерії. При ураженні парацентральної артерії зазвичай має місце монопарез стопи, що імітує периферичний парез; при ураженні мозолистої артерії виникає лівостороння апраксія. У випадках вираженого ураження премоторної області та провідних шляхів від цієї області може спостерігатися так званий синдром пірамідного розщеплення, коли ступінь спастичності значно переважає над ступенем парезу та відзначається різке підвищення сухожильних рефлексів при збереженні черевних; із патологічних рефлексів превалюють рефлекси згинального типу.
Середня мозкова артерія
Середня мозкова артерія є найбільшою з мозкових артерій; вона забезпечує кров'ю великі відділи мозку. Розрізняють такі гілки середньої мозкової артерії: а) глибокі гілки (найбільші з них a. putamino-capsulo-caudata, a. lenticulo-striator або a. haemorrhagica), які відходять від початкової частини стовбура середньої мозкової артерії і живлять значну частину підкорків та внутрішньої капсули; б) кірково-підкіркові гілки: передня скронева артерія, що відходить від початкової частини стовбура середньої мозкової артерії і живить більшу частину скроневої області; висхідні гілки, що відходять від загального стовбура: орбіто-фронтальна, прероландова, роландова, передня тім'яна артерія; задня тім'яна, задня скронева та кутова артерії.
Басейн середньої мозкової артерії є областю, де інфаркт мозку розвивається особливо часто. Це тим, що середня мозкова артерія більше, ніж інші артерії мозку, схильна до атеросклеротичних змін, що призводять до звуження її просвіту, що нерідко ускладнюється тромбозом. Крім того, у басейні середньої мозкової артерії частіше, ніж у басейні інших мозкових артерій, спостерігаються емболії, як кардіогенні, так і артеріо-артеріальні. Нерідко інфаркт мозку виникає внаслідок процесу оклюзування в сонній артерії за відсутності вираженої патології самої середньої мозкової артерії.
Клінічні синдроми, що розвиваються при закупорці та звуженні середньої мозкової артерії, пов'язані з розміром інфаркту та його локалізацією, що у свою чергу залежить від рівня оклюзуючого процесу та від ефективності колатерального кровообігу.
При ураженні стовбура середньої мозкової артерії до відходження глибоких гілок може страждати весь її басейн (тотальний інфаркт), при ураженні стовбура середньої мозкової артерії після відходження глибоких гілок страждає лише басейн корково-підкіркових гілок (широкий корково-підкірковий інфаркт).
Тотальний інфаркт у басейні середньої мозкової артерії охоплює задні відділи 1, 2, 3-ї лобових звивин, нижні дві третини - прецентральної та постцентральної звивини, оперкулярну область, значну частину тім'яної та скроневої області, острівець, напівовальний центр, внутрішню капсулу (частково передню , коліно, передні відділи заднього стегна), підкіркові вузли та частина зорового бугра. Басейн задніх гілок середньої мозкової артерії страждає зазвичай лише при супутньому ураженні вертебрально-базилярної системи або задньої мозкової артерії.
Клінічний синдром при тотальному інфаркті в басейні середньої мозкової артерії складається з контралатеральної геміплегії, геміанестезії та геміанопсії. При лівопівкульних інфарктах виникає афазія (змішаного типу або тотальна), при правопівкульних - анозогнозія. Якщо басейн задніх кірково-підкіркових гілок середньої мозкової артерії не страждає, то геміанопсія відсутня, порушення чутливості менш глибокі, порушення зазвичай по типу моторної афазії. При інфаркті у басейні глибоких гілок спостерігається спастична геміплегія, непостійно – порушення чутливості, при осередках у лівій півкулі – короткочасна моторна афазія. При великому кірково-підкірковому інфаркті в басейні середньої мозкової артерії відзначаються геміплегія або геміпарез з переважним ураженням функції руки, порушення всіх видів чутливості, геміанопсія, при лівопівкульних вогнищах - афазія змішаного типу або тотальна, порушення рахунку, листи, чт. При правопівкульних вогнищах у гострий період інсульту часто має місце анозогнозія та аутотопагпозія.
Інфаркт у басейні загального стовбура висхідних гілок середньої мозкової артерії супроводжується геміплегією або геміпарезом з переважним порушенням функції руки, гемігіпестезією кортикального типу, при лівопівкульних осередках - моторною афазією.
Інфаркт у басейні задніх гілок середньої мозкової артерії проявляється так званим тім'яно-скронево-кутовим синдромом, що включає геміанопсію (половинну або нижньоквадрантну) та гемігіпестезію з астереогнозом; у зв'язку з порушенням чутливості, особливо глибокої, може мати місце так званий аферентний парез кінцівок. При лівопівкульних вогнищах, крім цих симптомів, відзначаються сенсорна та амнестична афазія, апраксія, акалькулія, аграфія та пальцева агнозія. При правопівкульних вогнищах можуть мати місце розлади схеми тіла.
Інфаркти в басейні окремих гілок середньої мозкової артерії протікають із більш обмеженою симптоматикою. При інфаркті в басейні прероландової артерії спостерігається параліч переважно нижньої частини обличчя, язика та жувальної мускулатури; при лівих осередках виникає моторна афазія. При двосторонніх осередках у цій галузі розвивається псевдобульбарний синдром із порушенням артикуляції, ковтання та фонації.
При інфаркті в басейні роландової артерії спостерігається геміплегія або геміпарез з величезним переважанням парезу в руці (без афазії). При інфаркті в басейні задньої тім'яної артерії відзначається гемігіпестезія або геміанестезія на всі види чутливості, часом з аферентним парезом. Цей синдром називають «псевдоталамічним», проте за нього відсутні болі, настільки характерні ураження зорового бугра.
Передня ворсинчаста артерія бере участь у кровопостачанні задніх двох третин заднього стегна, а іноді й ретролентикулярної частини внутрішньої капсули, хвостатого ядра, внутрішніх сегментів блідої кулі, бічної стінки нижнього рогу бічного шлуночка. Клінічний синдром, що спостерігається при інфаркті в басейні цієї артерії, включає геміплегію, геміанестезію, іноді геміанопсію, вазомоторні порушення в області паралізованих кінцівок. Афазія (на відміну інфаркту в басейні середньої мозкової артерії) відсутня.
Задня мозкова артерія
Корково-підкіркові її гілки постачають кров'ю кору і підлягає біла речовина потилично-тім'яної області, задні та медіо-базальні відділи скроневої області. Глибокі гілки (таламоперфорирующие, таламоколенчатые, премамиллярные) забезпечують кров'ю значну частину зорового бугра, задній відділ гіпоталамічної області, потовщення мозолистого тіла, зоровий вінець і люїсове тіло; від артерії відходять також гілочки до середнього мозку.
Інфаркти в басейні задньої мозкової артерії виникають як у зв'язку із закупоркою самої артерії або її гілки, так і у зв'язку з ураженням основної або хребетних артерій. Нерідко має місце їх поєднане ураження.
Гілки задньої мозкової артерії анастомозують з іншими артеріями (середньою, передньою, ворсинчастими, з гілками основної); у зв'язку з цим тотальні інфаркти у басейні задньої мозкової артерії майже зустрічаються.
Інфаркт у басейні кірково-підкіркових гілок задньої мозкової артерії може захопити всю потиличну частку, третю та почасти другу скроневі звивини, базальні та медіо-базальні звивини скроневої частки (зокрема, гіпокампову звивину). Клінічно при цьому спостерігається гомонімна геміанопсія або верхньоквадрантна геміанопсія; рідше виникають явища метаморфопсії та зорової агнозії. При лівопівкульних інфарктах можуть спостерігатися алексія та нерізко виражена сенсорна афазія.
При поширенні інфаркту на медіо-базальні відділи скроневої області виникають виражені розлади пам'яті типу корсаковського синдрому з переважним порушенням короткочасної (оперативної) пам'яті та емоційно-афективні порушення.
Інфаркт у басейні a. Thalamogeniculata охоплює зовнішню частину вентро-латерального ядра зорового бугра, вентральне задньо-латеральне ядро, нижні дві третини каудального ядра, більшу частину подушки зорового бугра і латеральне колінчасте тіло. При ураженні цієї області виникає класичний таламічний синдром Дежеріна-Руссі, що включає гемігіпестезію або геміанестезію, а також гіперпатію та дизестезію, таламічні болі в протилежному осередку половині тіла, минущий контралатеральний геміпарез; непостійно спостерігаються геміанопсія, гіперкінези атетозного або хореоатетозного характеру, геміатаксия, трофічні та вегетативні порушення.
Інфаркт у басейні a. thalamo-perforata руйнує задню частину гіпоталамічної області, дорсо-медіальне ядро зорового бугра, серединне ядро, люїсове тіло, дентато-рубро-таламічний шлях.
Клінічний синдром характеризується наявністю тяжкої атаксії та інтенційного тремору в контралатеральних кінцівках. Іноді замість тремору у руці виникає гіперкінез хореоатетозного типу чи гемібалізм. Може також спостерігатися своєрідна тонічна установка руки - «таламічна» рука: передпліччя зігнуте і проноване, кисть також знаходиться в положенні згинання, пальці злегка зігнуті у п'ястково-фалангових суглобах, середні та кінцеві фаланги розігнуті.
Основна артерія
Основна артерія дає гілки до варолієвого мосту, мозочка і триває двома задніми мозковими артеріями. У 70% хворих на повну закупорку (тромбоз) основної артерії передують багаторазові минущі порушення кровообігу в вертебрально-базилярній системі - напади запаморочення, дизартрії, минущі парези та паралічі кінцівок черепних нервів та інші симптоми. Гостра оклюзія (тромбоз) основної артерії супроводжується симптомами переважної поразкиваролієвого мосту з розладом свідомості, аж до коми. Протягом кількох годин або 2-5 днів наростають двосторонні паралічі черепних нервів (III, IV, V, VI, VII), паралічі кінцівок (гемі-, пара- або тетраплегії), порушення м'язового тонусу (короткочасні горметонічні судоми, децеребраційна ригідність змінюються на м'язову. гіпо- та атонією), іноді розвивається «кіркова сліпота». Часто відзначаються двосторонні патологічні рефлекси, симптоми орального автоматизму, тризм. Спостерігаються вегетативно-вісцеральні кризи, гіпертермія, розлад вітальних функцій.
Хребетна артерія
Хребетна артерія забезпечує кров'ю довгастий мозок, частково шийний відділ спинного мозку (передня спинальна артерія), мозок. Причиною порушення мозкового кровообігу в басейні хребетної артерії часто є атеросклеротичні стенози, тромбоз, вертеброгенні зсуви і здавлення, патологічна звивистість і перегини. Вогнища інфаркту при оклюзії хребетної артерії можуть розвинутися і на відстані - у басейні кровопостачання основної та задніх мозкових артерій, оскільки вони є частинами єдиної вертебрально-базилярної системи. Для оклюзує ураження екстракраніального відділу хребетної артерії характерна «плямистість» ураження різних відділів басейну вертебрально-базилярної системи: часто мають місце вестибулярні порушення (запаморочення, ністагм), розлади статики та координації рухів, зорові та окорухові порушення, дизартрія; рідше визначаються виражені рухові та чутливі порушення. У деяких хворих відзначаються напади раптового падіння у зв'язку із втратою постурального тонусу (drop atacks), адинамія, гіперсомнія. Досить часто спостерігаються розлади пам'яті, особливо поточні події, типу корсаковского синдрому.
Для закупорки інтракраніального відділу хребетної артерії характерне поєднання стійких альтернуючих синдромів ураження довгастого мозку з минущими симптомами ішемії оральних відділів мозкового стовбура, потиличних та скроневих часток. Приблизно у 75% випадків розвиваються синдроми Валленберга-Захарченка, Бабинського – Нажотта та інші синдроми одностороннього ураження нижніх відділів мозкового стовбура. При двосторонньому тромбозі хребетної артерії виникає тяжкий розладковтання, фонації, порушення дихання та серцевої діяльності.
Іноді дисциркуляція у хребетній артерії виникає внаслідок так званого подключичного синдрому обкрадання, обумовленого закупоркою безіменної артерії або початкового відділупідключичній. У цих умовах тиск у хребетній артерії на боці закупорки падає і в ній виникає ретроградний струм крові, вона відсмоктує частину крові з протилежної хребетної артерії, «обкрадаючи» мозок, і кров через неї потрапляє до підключичної артерії і далі судини руки. В результаті обмежується приплив крові до стовбура мозку і можуть з'явитися стовбурові симптоми, а іноді і симптоми з боку півкуль мозку, якщо кров у хребетну артерію на стороні ураження потрапляє також і з каротидної системи. Багато випадків подключичного синдрому обкрадання протікають латентно; клінічні симптоми з'являються лише тоді, коли уражається кілька судин, що обслуговують мозок, що обмежує можливості компенсації. Поява або посилення стовбурових симптомів можна викликати, пропонуючи хворому посилено попрацювати рукою при гомолатеральній закупорці підключичної артерії, що супроводжується збільшенням припливу крові до неї. Слід пам'ятати, що пульс на артеріях цієї руки зазвичай відсутня чи різко ослаблений; іноді є ознаки ішемічного ураження м'язів. Для діагностування подключичного синдрому обкрадання виробляють аксілярну ангіографію з протилежного боку, причому контрастна речовиназаповнює спочатку хребетну артерію тієї ж сторони, але в наступних ангіограмах виявляється вже у хребетної артерії за поразки.
Артерії мозкового стовбура
Кровопостачання мозкового стовбура здійснюється гілками основної та хребетних артерій, а також задньою мозковою артерією. Від них відходять три групи гілок: парамедіанние артерії, що живлять головним чином середні частини мозкового стовбура (в основі); короткі бічні (обгинальні) артерії, що забезпечують кров'ю бічні відділистовбура, і довгі бічні (обгинальні) артерії, що живлять дорсо-латеральні відділи стовбура та мозок.
Інфаркти в ділянці мозкового стовбура є результатом ураження артерій вертебрально-базилярної системи на різних рівнях. Іноді провідна роль належить поразці кінцевої судини; часто має місце їх поєднане ураження. Для ішемічних поразокмозкового стовбура характерна відома «плямистість» розкиданість кількох, зазвичай невеликих, вогнищ розм'якшення. Звідси великий поліморфізм клінічних проявіву різних випадках.
Артерії середнього мозку
Парамедіанні артерії середнього мозку відходять від задніх мозкових та основної артерії та живлять переважно середню та медіальну частину ніжок мозку (пірамідний тракт, чорну субстанцію, червоне ядро, верхню мозочкову ніжку, ядра III та IV пари черепних нервів та задній поздовжній пучок). При інфаркті в басейні цих артерій найчастіше спостерігається так званий нижній синдромчервоного ядра - параліч окорухового нерва на боці вогнища, атаксія та тремтіння інтенційного характеру в контралатеральних кінцівках (за рахунок ураження волокон верхньої мозочкової ніжки на ділянці від перехрестя Вернекінга до червоного ядра або ураження самого червоного ядра); іноді спостерігається хореіформний гіперкінез. При ураженні найоральніших відділів червоного ядра окоруховий нерв може не постраждати, у таких випадках виникає верхній синдромчервоного ядра (атаксія у контралатеральних кінцівках). При інфаркті, що захоплює основу ніжок мозку, розвивається синдром Вебера. Поразка заднього поздовжнього пучка викликає параліч чи парез погляду, що іноді поєднується з ністагмом.
Короткі бічні артерії середнього мозку (задні ворсинчасті артерії) постачають кров'ю бічні відділи ніжок мозку; вважають, що інфаркти у зоні їх кровопостачання проявляються парезом протилежних кінцівок і гемигипестезией. Довгі бічні відділи середнього мозку є гілками верхньої мозочкової артерії (гілки основної артерії) та чотирипогорбової артерії (гілки задньої мозкової артерії); вони забезпечують кров'ю верхню мозочкову ніжку, спино-таламічний пучок, частково латеральну та медіальну петлі, центральний пучок покришки, мезенцефалічний корінець. трійчастого нерва, сітчасту субстанцію, частково чотиригір'я. Клінічно при ураженні басейну верхньої мозочкової артерії спостерігаються хореіформні та атетоїдні гіперкінези на боці вогнища, порушення больової та температурної чутливості на протилежному боці: іноді – міоклонія м'якого неба. При інфаркті в басейні четверохолмной артерії спостерігаються симптоми ураження ядер окорухового нерва до повної офтальмоплегії, і навіть парези і паралічі погляду. Особливо характерний параліч погляду нагору і парез конвергенції (синдром Парино або синдром задньої комісури). Часто мають місце також мозочкові симптоми. При великих, особливо двосторонніх, інфарктах у сфері середнього мозку, що вражають ядра ретикулярної формації, часто має місце порушення свідомості та функції сну; іноді спостерігається "педункулярний галюциноз".
Артерії варолієвого мосту
Парамедіанні артерії відходять від основної артерії і постачають кров'ю головним чином основу моста: пірамідні шляхи, сірі ядра моста, власні волокна мосту та частину медіальної петлі. В області покришки іноді страждає ядро нерва, що відводить. Інфаркт у цій галузі характеризується контралатеральною геміплегією, центральним паралічемлицьового та під'язичного нервів. М'язовий тонус у паралізованих кінцівках у початковий період після інсульту зазвичай млявий, захисні рефлекси відсутні або виражені слабко. При локалізації інфаркту в нижньому відділімоста відзначається парез погляду мостового типу (очі дивляться на паралізовані кінцівки) або параліч нерва, що відводить на стороні вогнища. Іноді до цього приєднується параліч лицьового нерваз тієї ж стороні. Двосторонній інфаркт у басейні парамедіанних артерій мосту призводить до тетраплегії або тетрапарезу, псевдобульбарних та мозочкових симптомів.
Короткі бічні гілки відходять від основної артерії і постачають кров'ю бічні відділи мосту - ніжку моста, іноді спино-таламічний шлях, а також латеральні частини медіальної петлі та пірамідного тракту. При інфаркті в середній третині бічної частини моста може бути уражене ядро трійчастого нерва, при осередку в нижній третині бічної частини моста - ядро лицевого нерва. Клінічно найбільше постійно спостерігається гомолатеральний мозочковий синдром, що поєднується з порушенням чутливості, а іноді й пірамідними знаками на протилежному боці; на боці вогнища може спостерігатися симптом Горнера.
При вогнищах у середній та нижній третині бічної частини мосту у зв'язку з ураженням чутливого ядра, желатинозної субстанції трійчастого нерва та спино-таламічного пучка виникає розлад больової та температурної чутливості обличчя на боці вогнища та розлад цих видів чутливості на протилежній половині тулуба та кінцівок. е. може з'явитися альтернуюча гемігіпестезія або геміанестезія. При вогнищах у нижній третині бічної частини мосту поряд з основним синдромом може мати місце периферичний параліч лицевого нерва на боці вогнища.
Довгі бічні артерії є гілками трьох мозочкових артерій: верхньої, середньої та передньо-нижньої.
Інфаркт оральних відділів покришки варолієвого мосту в зоні кровопостачання верхньої мозочкової артерії охоплює верхню мозочкову ніжку, спино-таламічний пучок, центральний шлях покришки, частково задній поздовжній пучок. Клінічно спостерігаються розлад больової та температурної чутливості на протилежному осередку боці, мозочкові порушенняна гомолатеральному боці, парез погляду мостового типу, іноді ністагм при погляді у бік вогнища. До цього може приєднуватись гіперкінез хореіформного або атетоїдного характеру та синдром Горнера на боці вогнища, іноді міоклонічний синдром. При супутній дисциркуляції в коротких артеріях моста, що обгинають, може постраждати ядро трійчастого нерва, і тоді виникає синдром альтернуючої гемігіпестезії або геміанестезії.
Інфаркт у каудальній частині покришки варолієвого мосту, кровопостачання якої здійснюється передньо-нижньою мозочковою артерією та короткими артеріями, що обгинають, супроводжується негрубими гомолатеральними. мозочковими симптомами, дисоційованим розладом чутливості на протилежній половині тіла, іноді периферичним паралічемлицьового нерва на боці вогнища.
При двосторонніх інфарктах в області покришки варолієвого моста буває чітко виражений псевдобульбарний синдром; при великих інфарктах у цій галузі, що протікають з ураженням активуючих відділів ретикулярної формації, нерідко спостерігається різний ступіньпорушення свідомості (кома, сопор, оглушення, акінетичний мутизм).
Артерії довгастого мозку
Парамедіанні артерії в оральному відділі довгастого мозку відходять від хребетних артерій, у каутальному відділі – від двох передніх спинальних артерій; вони постачають кров'ю пірамідний шлях, медіальну петлю, інфрануклеарні волокна та ядро під'язичного нерва. Клінічно при інфаркті в цій галузі відзначається параліч під'язикового нерва на боці вогнища та параліч протилежних кінцівок. Іноді уражається тільки пірамідний шлях з одного або з двох сторін і, залежно від цього, спостерігається одно-або двосторонній спастичний параліч. Зрідка виникає перехресний параліч руки і ноги (якщо пірамідний тракт уражається дещо латеральнішим за перехрестя). Інфаркт у басейні артерій бічної ямки довгастого мозку, що відходять від хребетних артерій, поширюється на верхні частини бульварного відділу мотузкових тіл, верхню частину рухового ядра IX і X пар черепних нервів, дугоподібні волокна, верхні половини бульбаних олив, центральний шлях. та його желатинозну субстанцію. Клінічно при цьому спостерігається синдром Бабінського – Нажотта, близький до синдрому Валленберга – Захарченко: параліч піднебінної фіранки, гортані, перехресний геміпарез з порушенням больової та температурної чутливості та мозочкова атаксіяна боці вогнища.
Нижня задня мозочкова артерія
Найбільша гілка хребетної артерії є довгою бічною артерією для довгастого мозку. Вона живить ретрооліварні латеральні відділи довгастого мозку (мотузкове тіло, область вестибулярних ядер, низхідне ядро і корінець трійчастого нерва, спино-таламічний шлях; ядра язиково-глоточного і блукаючого нервів) та мозочок. Інфаркт у цій галузі розвивається при закупорці хребетної та нижньої задньої мозочкової артерії, клінічно він проявляється синдромом Валленберга – Захарченко.



