Lineární rychlost průtoku krve je normální. Tortuozita krevních cév v páteři, krku a mozku: příčiny, příznaky, léčba
Časté bolesti hlavy, závratě, pocit tíhy v týlní oblast tinnitus je onemocnění nejčastěji uváděné pacienty s vertebrobazilární insuficiencí. Ve více těžké případy Objevují se poruchy řeči a polykání, vidění a záchvaty pádů (náhlý pád pacienta neprovázený ztrátou vědomí a výskytem varovných příznaků). Pokud tyto důležité příznaky Pokud nebudete věnovat pozornost včas, může se u vás rozvinout ischemická cévní mozková příhoda, zejména u lidí starších 40-45 let. Bylo zjištěno, že cévní mozková příhoda se objeví do 5 let u 30 % pacientů s příznaky vertebrobazilární insuficience. Screeningové instrumentální metody pro identifikaci poruch krevního oběhu v vertebrálních tepnách jsou: reoencefalografie (REG) - neinvazivní studie průtoku krve mozkem, umožňuje posoudit poruchy cévní systém způsobené aterosklerózou, hypertenzí, identifikovat změny v intrakraniálním žilním oběhu a obstrukce ve vertebrobazilárním cévním systému, stejně jako ultrazvuk duplexní skenování velká plavidla hlavu a krk. Specialisté z Městského zdravotního ústavu „Městská klinika č. 11“ v Kazani provádějí tyto techniky ke studiu mozkového krevního toku, což jim umožnilo pozvednout diagnostický a léčebný proces na kvalitativně novou úroveň.
Syndrom oběhové insuficience ve vertebrobazilárním systému se jako samostatný klinický koncept zformoval v 50. letech 20. století v období revize názorů na patogenezi ischemických poruch mozkové cirkulace a formování konceptu vedoucí role v tento mechanismus cerebrální vaskulární insuficience. Čas dal vše na své místo a určil tomuto patogenetickému (hemodynamickému) subtypu mozkové ischemie mezi řadou dalších důstojné, ale skromnější postavení. Ischemické poruchy cerebrální cirkulace v tomto cévním systému, odlišné svým původem a mechanismy vývoje, se tak začalo uvažovat z obecného hlediska jejich heterogenity.
Současně se strukturální vlastnosti a funkce tohoto arteriálního systému, který poskytuje životně důležité struktury mozku, a originalita klinické příznaky při discirkulaci v něm způsobil jeho uvolnění do Nejnovější verze mezinárodní klasifikace do samostatného komplexu symptomů - „syndrom vertebrobazilárního arteriálního systému“ v rámci „přechodných přechodných mozkových ischemických ataků (attack) a příbuzných syndromů“ (ICD-X, G 45.0).
Stručná funkčně-anatomická a klinicko-fyziologická charakteristika. Vertebrobazilární systém (VBS) zásobuje krví jednu třetinu mozku. Zastřešuje svá oddělení, která se výrazně liší jak konstrukčně, tak funkčně. Toto je cervikální oblast mícha, mozkový kmen a mozeček, část thalamus a hypotalamická oblast, částečně okcipitální, parietální a mediobazální oblasti temporálních laloků mozek Při nedostatečném prokrvení jsou pozorovány příznaky v různých kombinacích. V rámci klinického polymorfismu je však možné identifikovat skupiny charakteristických komplexů symptomů, jak bude diskutováno níže.
Mezi rysy extrakraniálních sekcí VBS patří umístění vertebrálních tepen v otvorech kostního kanálu příčných výběžků krčních obratlů, které se během pohybů hlavy a krku snadno vzájemně posouvají. Navíc těsně přiléhají k tělům obratlů. Navíc i v běžném fyziologické stavy stlačení a omezení průtoku krve nastává v jedné nebo obou tepnách. Normálně v nich krevní oběh nebývá narušen kvůli dostatečným kompenzačním schopnostem. Situace se mění s hypoplazií nebo aterosklerotickou stenózou tepen. Rozhodujícími v genezi oběhového selhání ve VBS se pak stávají extravazální faktory (komprese kloubními procesy v důsledku nestability krční páteře nebo osteofytů v neovertebrálních oblastech apod.). Kompresi vertebrálních tepen umožňují i krční svaly (scalenus, longus colli, inferior oblique capitis), když se stahují v určitých polohách hlavy. Role vrozených a získaných deformit je prokázána primář oddělení těchto tepen s tvorbou septálních stenóz, prudce a náhle omezujících průtok krve s jasným klinickým obrazem, obvykle vestibulární poruchy.
Podcenění faktoru extravazální komprese a role deformací extrakraniální oblasti vertebrálních tepen je jednou z častých diagnostických chyb a příčinou neúspěšnosti léčba drogami oběhové selhání ve VBS. Přidání charakteristického klinického „syndromu“ k jeho symptomům vertebrální tepna„se silnou bolestí a angiodystonickými známkami vyžaduje systémové vyšetření atlantookcipitální oblasti, krční páteře a extrakraniálních částí vertebrálních tepen k cílené léčbě.
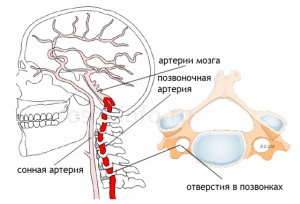
Největších úspěchů ultrazvuk v diagnostice cévní patologie dosáhl na konci minulého století, kdy se objevily přístroje pracující v duplexním režimu. Teprve před několika lety se začala používat triplexní dopplerografie, která umožňuje trojrozměrnou rekonstrukci jakékoli cévy v „reálném čase“. Moderní zařízení pro ultrazvukovou diagnostiku nejvyšší a expertní třídy umožňují zobrazit cévy o průměru menším než 1 mm, určit patologické změny v nich nebo okolních tkáních. To je velmi důležité při vyšetřování pacientů se syndromem vertebrální tepny. Jak známo, vertebrální tepny vycházejí z podklíčkových tepen v horní části hrudní dutina, procházejí otvory příčných výběžků krčních obratlů, poté vstupují do lebeční dutiny, kde se spojují do jediné bazilární tepny umístěné ve spodní části mozkového kmene. Větve odcházejí z bazilární tepny a zajišťují krevní zásobení mozkového kmene, mozečku a okcipitálních laloků mozkových hemisfér. Vertebrobazilární insuficience neboli syndrom vertebrální tepny je stav, kdy je snížen průtok krve v vertebrálních a bazilárních tepnách. Příčinou těchto poruch může být extravazální komprese, zvýšený tonus vertebrální tepny (arteriální discirkulace, vegetativně-vaskulární dystonie), ateroskleróza, anatomické rysy struktur atd. Poruchy objemové a lineární rychlosti průtoku krve vertebrálními tepnami spojené s extravazální kompresí lze detekovat na jedné nebo obou stranách. Nejčastějším kompresním faktorem je sval, která je spojena s anatomickou lokalizací vertebrálních tepen. Komprese vertebrálních tepen je také možná kostní tkáně(osteofyty, kýla meziobratlová ploténka, subluxace krčních obratlů atd.).
Určení lokalizace a možný důvod komprese vertebrální tepny podporuje cílenou terapeutickou nebo chirurgickou intervenci k normalizaci krevního oběhu.
Hodnota metody spočívá v tom, že studie se provádí nejen s pacientem ve stacionární poloze vleže na zádech, ale také pomocí četných funkčních polohových testů. Ve standardní studii jsou použity lineární snímače s frekvencí 7,5 MHz snímající podél přední a boční plochy krku. V tomto případě se provádí kvalitativní a kvantitativní (spektrální analýza) hodnocení průtoku krve v cévách. Kvalitativní analýza zahrnuje posouzení průměru (norma je 2,8-3,8 mm) a tvaru cévy (přítomnost ohybů, smyček atd.). Při provádění standardní spektrální analýzy vertebrálních tepen měří (nejčastěji v intervalu mezi V. a VI. krční páteř) systolická (normální je 31-51 cm/s), průměrná (normální je 15-26 cm/s), diastolická (normální je 9-16 cm/s) a objemová (normální je 60-125 ml/min) rychlost, a také pulzní (normální - 1,1-2,0) a odporové (normální - 0,63-0,77) impulzy.
Nicméně u takových patologických stavů, jako je osteochondróza krční páteře, nestabilita obratlů, kýla meziobratlové ploténky, při provádění triplexního skenování cév hlavy a krku ve standardní poloze nemusí být narušena průchodnost vertebrálních tepen. Současně při provádění polohových testů (otočení a záklony hlavy, různé pohyby rukou v ramenní kloub) céva může být stlačena do té či oné míry, což se projeví změnou ultrazvukového signálu. Tato technika nám tedy umožňuje detekovat přítomnost nejen statické, ale i „skryté“ komprese vertebrálních tepen.
Informace získané z těchto testů umožňují lékaři určit několik důležité body: lokalizace a příčina patologického procesu, stupeň vaskulární obstrukce, změny průtoku krve při vystavení různé faktory, včetně farmakologických testů. Zohlednění charakteristik dynamické komprese vertebrální tepny v důsledku patologie krční páteře pomáhá určit optimální objem a techniku chirurgické intervence - extravazální dekomprese cévy, která umožňuje dosáhnout lepších výsledků při léčbě syndromu vertebrální tepny.
Operace, techniky manuální terapie a masáže lze provádět pod ultrazvukovou kontrolou. Tato technika umožňuje vyhodnotit účinnost zvolené léčebné metody a v případě potřeby upravit léčebný režim.
Za období od roku 2009 do roku 2010. Absolvovali jsme 614 ultrazvukových vyšetření extrakraniální oblasti hlavní tepny hlavy. Všechny studie byly provedeny na ultrazvukovém skeneru LODIG 3 PRO s použitím lineárního senzoru a 228 studií reoencefalografie na 6kanálovém multifunkčním počítačovém reografu REO-spectrum-3 od Neurosoft. Hlavní hodnota Náš výzkum je neinvazivní při zjišťování stavu průtoku krve mozkem, což umožňuje studovat objemové pulzní zásobení krve v hlavních cévních oblastech, hodnotit tonus cév různých velikostí a stav žilní hemodynamiky a provádět funkční testy a individuální výběr léků.
Intravaskulární obstrukce je nejčastějším nálezem v našich studiích. Aterosklerotické léze brachiocefalických tepen různé lokalizace a stupně závažnosti byly zjištěny u 42 % pacientů, které jsme vyšetřili. Z toho 61 % pacientů mělo hemodynamicky významné stenózy, což odpovídá vyšetřovanému souboru. Mezi vyšetřovanými bylo 72 % pacientů starších 60 let.
Druhou nejčastější příčinou hemodynamických poruch v tepnách brachiocefalické zóny u námi vyšetřených pacientů je narušení normálního průběhu cév. To platí pro tepny karotických a vertebrobazilárních oblastí. Identifikovali jsme tortuozitu různých tvarů: ve tvaru C, ve tvaru S, ve tvaru kolena a nakonec ve tvaru smyčky. Hemodynamické poruchy při tortuozitě cév byly pozorovány zpravidla tehdy, když byl v místě inflexe cévy ostrý úhel. Objevuje se hemodynamicky významná tortuozita různé míry závažnost turbulence, stejně jako zvýšení rychlosti v místě angulace.
Vrozené vady cév (angiodysplazie, cévní malfarmacie) jsou důsledkem geneticky podmíněného narušení normálního vývoje cévního systému v embryogenezi. Většina společná neřest vývoj krevních cév identifikovaných během našich studií jsou angiodysplazie ve formě hypoplazie. Podle našich údajů je hypoplazie vertebrálních tepen detekována asi u 18,9–19,2 % pacientů s patologií brachiocefalických tepen. Spolu s těmi zmíněnými je mezi příčinami oběhového selhání ve vertebrobazilárním systému extravaskulární obstrukce - extravazální komprese - frekvence - 4 % mezi námi vyšetřenými pacienty. Extravazální komprese je spojena s narušením průsvitu cévy procesem působícím na cévu zvenčí. Jde o případy komprese cévy nádorem, hematomem, zanícenou tkání, osteofyty nebo vyhřezlou meziobratlovou ploténkou.
Ultrazvukové duplexní skenování extrakraniálního úseku hlavních tepen hlavy spolu s reoencefalografií významně rozšiřuje možnosti screeningu v diagnostice syndromu vertebrálních tepen.
Kurbangaleev V M, Terentyeva L A,
MUZ "Městská klinika č. 11" Kazaň
Gimaeva S. T.
Federální státní instituce "Hlavní úřad" lékařské a sociální vyšetření za republiku Tatarstán"
Hypoplazie vertebrální tepny: příznaky, léčba, důsledky
Hypoplazie vertebrální tepny je nejčastěji vrozená vada, může být buď pravostranná, nebo levostranná. V budoucnu vede onemocnění k narušení hemodynamiky (krevní oběh), což postihuje zejména zadní oblasti mozku. Nejčastěji se to stává příčinou četných dysfunkcí v srdci a oběhový systém obvykle, vestibulární aparát a další orgány.
Obecné informace o hypoplazii
Plný krevní oběh ve všech částech mozku je možný díky; je tvořena z pravé a levé větve míšních tepen.
Na normální podmínky jak pravá, tak levá vertebrální tepna jsou stejně vyvinuté. V oblasti podklíčkové tepny směrem k lebeční dutině jsou rozděleny do malých cév.
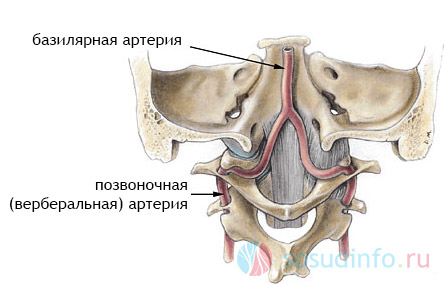
Termín „hypoplazie“ v medicíně popisuje nedostatečný vývoj tkání nebo orgánů; to může být vrozená patologie a získal.
Bilaterální hypoplazie je mnohem méně častá než pravostranná nebo levostranná, i když druhý případ je již považován za poměrně vzácný. Ale protože adaptační schopnosti těla nejsou neomezené, jejich vyčerpání velmi rychle vede do stadia dekompenzace a nutnosti chirurgického zákroku.
Příčiny a následky onemocnění
Jak hypoplazie vzniká?
Faktory ovlivňující vznik hypoplazie ovlivňují Lidské tělo i v matčině lůně však lze totéž říci o většině nemocí a vrozených vad.
Předpokládá se, že hypoplazii mohou způsobit následující procesy a jevy:
- Modřiny a různá zranění matky během těhotenství;
- Zneužívání některých léky, alkohol, nikotin, stejně jako omamných látek při nošení dítěte mohou mít podobný účinek i toxické chemické sloučeniny;
- Infekční onemocnění nastávající matky;
- Genetická predispozice k onemocněním oběhového systému;
Hypoplazie vertebrálních tepen se ne vždy vyvine kvůli výše uvedeným situacím, tyto případy pouze významně zvyšují riziko patologií ve vývoji a fungování oběhového systému. Někdy se však děti s vrozenou hypoplazií narodí bez jakékoli z nich uvedené důvody. Moderní lékařská světonázory tedy ještě nemají v této věci shodu, ačkoli existuje mnoho protichůdných teorií.
Jaká jsou rizika onemocnění do budoucna?
V některých případech se vada projeví až po určité době nebo dokonce po celý život, protože hemodynamické poruchy jsou připisovány jiným onemocněním nebo jednoduše špatnému zdraví, pokud příznaky nejsou zvláště výrazné.
Zúžení otvoru tepny v místě, kde vstupuje do kostního kanálu při hypoplazii, výrazně brání průtoku krve do mozkové tkáně. Důsledky hypoplazie proto mohou být nepředvídatelné a identifikovatelné skutečný důvod V tomto případě nejsou vícenásobné dysfunkce okamžitě možné. Některé z nich však nepředstavují vážné ohrožení zdraví, ale rozhodně zhoršují kvalitu života. Patří mezi ně zvýšená únava, periodické silné bolesti hlavy, snížená zraková ostrost a sluch.
Symptomy a diagnostika hypoplazie
Známky problému
Hlavní charakteristikou onemocnění je různorodost symptomů, které se mohou u každého jednotlivého pacienta výrazně lišit. To platí pro obě intenzity bolest, stejně jako projevy nedostatečného rozvoje vertebrálních tepen obecně. V některých případech se pacient dozví o možné diagnóze až při absolvování plánovaného lékařské vyšetření, protože klinický obraz je velmi vágní a příznaky hypoplazie jsou velmi podobné vnějším projevům jiných onemocnění.
Můžete mluvit o přítomnosti hypoplazie pravé nebo levé tepny, pokud jsou přítomny následující příznaky:
- Časté bezpříčinné závratě;
- Bolesti hlavy různé intenzity;
- Zkreslené vnímání polohy těla v prostoru, vyskytující se náhle;
- Dysfunkce nervový systém;
- Zhoršená nebo úplná ztráta citlivosti v určitých oblastech (včetně končetin);
- Častý vysoký krevní tlak.
Nespecifické příznaky hypoplazie jsou důsledkem poruch krevního oběhu v těle, ale identifikují je skutečný důvod poměrně obtížné i pro zkušeného specialistu. Patří mezi ně závratě, doprovázené ztrátou vědomí, náhlá dezorientace v prostoru v důsledku porušení koordinace pohybů, což může vést k pádu a zavrávorání při chůzi nebo změně polohy těla.
Ztráta motorické koordinace je vzácná, ale zcela běžná nepříjemný projev hypoplazie. Obvykle to vypadá jako pád bez důvodu nebo kolize s lidmi nebo předměty a člověk sám může zažít pocity podobné těm, které se dostaví po dlouhé jízdě na kolotoči.
Typicky se intenzita a frekvence všech příznaků hypoplazie vertebrálních tepen zvyšuje s tím, jak tělo stárne, protože jevy související s věkem zahrnují snížení elasticity malých a velké nádoby a jejich ucpání. Lumen v tepnách postižených hypoplazií se tedy dále snižuje a hemodynamika se zhoršuje.
Detekce onemocnění
Pokud máte nějaké podezření, bylo by dobré se objednat k neurologovi. Vyšetření pacienta a existující stížnosti na pohodu jsou důvodem k důkladnější kontrole než vstupní vyšetření. Pokud při vyšetření odborník objeví anomálie v krční páteř, pak to asi stojí za to ultrasonografie páteřních tepen.
Výsledek ultrazvuku potvrdí nebo vyvrátí možnou diagnózu. Konvenční normou je průměr lumenu od 3,6 do 3,8 mm; za hlavní se považuje zúžení cév do 2 mm diagnostické znamení. Jako doplňkové vyšetření může lékař doporučit i test, který pomocí rentgenového záření a některých kontrastních látek umožňuje přesně určit stav cév.
„Pravá“ a „levá“ hypoplazie
Hypoplazie pravé vertebrální tepny
Většina specialistů nerozlišuje příznaky pravé a levé hypoplazie jako specifické, pokud mluvíme o tomÓ vnější projevy nemocí.
Významný rozdíl v příznacích je pozorován pouze v případě porušení určitých mozkových funkcí, protože větve podklíčkové tepny krmí její různé části. To vede k různým důsledkům v různých oblastech. Stojí za zmínku, že příznaky hypoplazie pravé vertebrální tepny jsou téměř vždy obecné.
Kromě dříve uvedených projevů tuto patologii vývoj oběhového systému může způsobit emocionální neshody. Pacienti často zažívají bezdůvodná změna nálady s vysokými výkyvy polarity. Slabost a letargie se často objevují i bez nadměrné zátěže a stresu jako takového a depresivní stav může trvat i několik dní po sobě. Stížnosti na zvýšenou únavu a ospalost se vyskytují téměř u každého pacienta, stejně jako těžké bolest hlavy. vyskytuje se u hypoplazie pravé i levé vertebrální tepny.
Přecitlivělost popř totální ztráta citlivost v určitých oblastech těla často naznačuje, že část mozku zodpovědná za určitou oblast trpí špatným průtokem krve. Někdy to umožňuje dát správná diagnóza nebo potvrďte aktuální.
Hlavním problémem s patologií pravé vertebrální tepny je doprovodné nemoci, u kterého hypoplazie působí jako jakýsi katalyzátor degenerativních procesů. Jednou z těchto chorob je, která vede k dalším poruchám krevního oběhu, protože výrazně zužuje krevní cévy.
Pro hypoplazii pravá tepna V budoucnu se může vyvinout silná citlivost na počasí a někdy se objeví problémy se spánkem.
Rozdíl v důsledcích hypoplazie pravé a levé vertebrální tepny se vysvětluje tím, že živí různé části mozku.
Hypoplazie levé vertebrální tepny
Na rozdíl od pravého se hypoplazie levé vertebrální tepny nemusí projevit hned, ale blíže zralý věk, protože příznaky jsou spojeny s poruchami krevního oběhu.
Hemodynamická dysfunkce se projevuje nejen špatnou průchodností cév a následkem ischemie orgánů, ale i stagnací krve u jiných. K tomu dochází až po dostatečně dlouhé době, neboť adaptační mechanismy umožňují prozatím velmi účinně předejít problémům ve fungování vyvíjejícího se organismu v důsledku zhoršení průtoku krve. Klinický význam příznaky se zvyšují jako změny související s věkem v orgánech a tkáních a v primárních stádiích by měly být obráceny Speciální pozornost na nějaké vnější projevy.
Bolest v krční páteři je považována za jeden z nejindikativnějších příznaků hypoplazie levé tepny, i když při absenci jiných příznaků není možné stanovit správnou diagnózu.
Vznik spojnic mezi větvemi hlavních hlavních cév (cévní anastomózy) je typickým projevem působení kompenzačních mechanismů při nedostatečném rozvoji obou vertebrálních tepen. Dosažený efekt se ztrácí, pokud se v důsledku doprovodných onemocnění zhorší průchodnost cév.
V případě hypoplazie levé tepny je hypertenze (zvýšený tlak). sekundární onemocnění a ve skutečnosti je to mechanismus pro přizpůsobení těla stávajícímu stavu věcí. Při vysokém tlaku proniká krev do mozku mnohem snadněji i otvorem o malém průměru, protože lumen tepny je v případě hypoplazie mnohem užší.
Léčba hypoplazie
Paradoxně v určitých případech člověk nepotřebuje léčbu hypoplazie vertebrální tepny, protože adaptační schopnosti těla mu umožňují dlouhodobě se vyrovnávat s hemodynamickými poruchami a v zásadě zabraňují vzniku klinických příznaků a prokrvení. mozek se nezhoršuje.
Pokud se však příznaky onemocnění již projevily, neměli byste odkládat návštěvu lékaře, protože živé příznaky téměř vždy naznačují docela vážné problémy se zdravím. Nejčastěji k tomu dochází kvůli neustálému vysokému fyzickému a emočnímu stresu, stejně jako poruchám kompenzačních mechanismů.
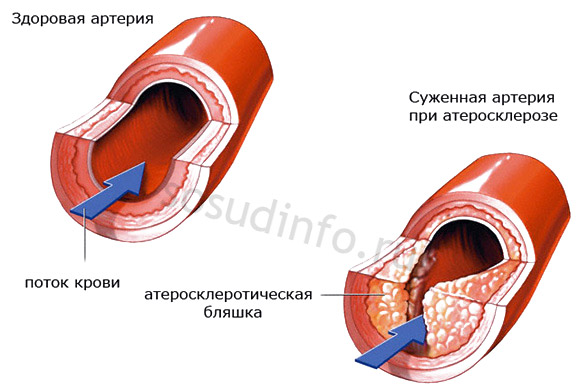
Ateroskleróza, stejně jako cévní stenózy jiné povahy, je jednou z hlavních příčin hypoplazie. Proto, abychom se zbavili zdravotních problémů, léčba musí být komplexní a vyloučit jevy, které bolestivě stahují cévy.
V tomto případě by léčba hypoplazie měla začít co nejdříve, aby se zabránilo výraznému zhoršení zdravotního stavu, a pokud je to možné, vyhnout se chirurgickému zákroku, i když nejčastěji chirurgický zákrok(například a/nebo) je jedinou alternativou, protože se nemoc stává závažnou.
S poměrně včasnou diagnózou se odborníci stále snaží vyhnout chirurgický zákrok do těla pacienta pomocí medikamentózní terapie. Základem léčby jsou léky snižující krevní tlak, ale doporučují se jako adjuvans.
Kromě výše uvedených metod další prostředky moderní medicína nemá, ač některá „centr alternativní medicína„Jako terapie jsou nabízeny další procedury – akupunktura, masáže, různé gymnastické komplexy. Neměli byste se bezpodmínečně spoléhat na sliby lidí, kteří je většinou ani nemají Speciální vzdělání. V případě potřeby a pouze po konzultaci s lékařem můžete obě metody kombinovat.
Video: stenóza levé vertebrální tepny. Angioplastika se stentováním
Stůl 1. Diferenciální diagnostika stenóza, vazospasmus a arteriovenózní malformace.
Název funkce |
vazospazmus |
||
Dopplerovo spektrum: vysoká frekvence - nízká frekvence - |
Frekvenční šíření Výrazně vylepšené |
Nezměněn |
Venózní typ |
Vlastnosti hluku: vysoká frekvence - nízká frekvence - |
Vyjádřený Vyjádřený |
Vyjádřený Mírný |
Vyjádřený Chybí |
Index oběhového odporu (RI) |
|||
Index pulzace (PI) |
|||
Mozková reaktivita |
Uložené (sníženo) |
Udržované (snížené) |
Prudce sníženo |
Autoregulační reakce |
Zachováno (sníženo) |
Zachováno (sníženo) |
Výrazně sníženo (nepřítomno) |
Dynamika změn průtoku krve (BFC) |
Chybí |
Změny v průběhu času |
Chybí |
Diagnostická přesnost při použití dopplerovských známek podle literatury je od 85 do 93 %.
IV. Transkraniální dopplerografie
1982 je východiskem transkraniální dopplerogathie (R. Aaslid), která umožnila diagnostikovat intrakraniální léze brachiocefalických tepen.
Metoda transkraniální dopplerovské sonografie (TCD) se používá ke studiu průtoku krve v tepnách, které tvoří velký arteriální kruh (Willisův kruh): intrakraniální úseky ICA: střední, přední a zadní mozkové tepny; oční tepny, bazilární tepny a intrakraniálních částí vertebrální tepny.
První fází studie je určení umístění akustického „okna“, kterým může ultrazvukový paprsek pronikat s minimální ztrátou energie. Hlavní podmínkou je volba úspěšného snímání a polohy snímače pro získání optimálního signálu.
Byly popsány tři hlavní cesty pro umístění intrakraniálních tepen:
- 1. Časové okno (studie MCA, PCA, PCA).
- 2. Orbitální okénko (sifon a. carotis interna a a. orbitalis).
- 3. Subokcipitální okno (hlavní popř bazilární tepna a intrakraniální segmenty vertebrálních tepen).
Lokalizace v časové oblasti se provádí přes váhy spánková kost. U starších pacientů je tloušťka nebo hustota kosti tak změněna, že je někdy obtížné získat spolehlivé signály kvůli sníženému akustickému přenosu. Ve všech případech je třeba sondou pohybovat pomalu, po malých krocích, dbát na dobrý ultrazvukový kontakt mezi sondou a kůží, pro který je nanesena dostatečná vrstva gelu.
Časová okna nachází se nad jařmovým obloukem. Časové okno má tři polohy:
- - přední okno je umístěno nad proximální částí zygomatického oblouku;
- - zadní okno je umístěno před uchem. V některých případech toto okno leží nad ostatními;
- - prostřední okno se nachází mezi předním a zadním oknem, v oblasti růstu vlasů.
Kritéria pro identifikaci SMA jsou:
a) průtok krve se nachází v hloubce 55-65 mm.
b) směr průtoku krve k senzoru.
c) signál reaguje snížením nebo oslabením během komprese homolaterálního CCA.
Kritéria pro identifikaci PMA:
a) průtok krve se nachází v hloubce 65-70 mm.
b) směr toku krve ze senzoru.
c) reakce průtoku krve v ACA během komprese CCA závisí na přítomnosti nebo nepřítomnosti funkce přední komunikující tepny (ACA). Ve většině případů se směr průtoku krve v ACA změní, když je homolaterální CCA stlačena na opačný, když je ACA funkční. Při absenci funkce PSA vede komprese CCA ke snížení průtoku krve v ACA.
Kritéria pro identifikaci PMA:
a) průtok krve se nachází v hloubce 65-75 mm.
b) průtok krve v proximálním segmentu PCA směřuje k senzoru a může mít obousměrné spektrum. V distálních segmentech PCA je zaznamenáván průtok krve ve směru od senzoru.
c) komprese stejnojmenné CCA způsobuje zvýšený průtok krve v PCA, když je PCA zdravá, nebo nedochází k žádným změnám.
Orbitální okno
Při skenování orbitálním okénkem je nutné snížit radiační výkon snímače na 10-20 %, aby nedošlo k poškození sítnice a čočky oka. Senzor je umístěn na zavřeném očním víčku, bohatě lubrikovaném gelem. To umožňuje dobrý ultrazvukový kontakt bez nadměrného tlaku na oko. Sifon ICA je umístěn přes orbitální okno v hloubce 60-70 mm. Směr průtoku krve je antegrádní (směrem k senzoru).
Umístění orbitální tepny se provádí přes orbitální okénko v hloubce 30-45 mm, normálně se zaznamenává antegrádní průtok krve s charakteristickou formou pulzní vlny. V této hloubce není detekována ani jedna intrakraniální céva.
Subokcipitální okno
Akustická dostupnost tohoto okna závisí na postoji pacienta: předklon hlavy, s pacientem vleže na břiše nebo vsedě na židli. Přes subokcipitální okno se vyšetřují parametry průtoku krve v intrakraniálních vertebrálních tepnách a v a. basilaris. Vertebrální tepna se nachází v hloubce 60 mm, přičemž senzor je umístěn laterálně vzhledem k sagitální rovině. Směr toku krve ze senzoru.
Bazilární tepna (BA) se nachází v hloubce 80-120 mm, senzor je umístěn přesně podél střední čára v místě mezi trnovým výběžkem obratle C2 a okrajem týlní kost, pod úhlem menším než 30 stupňů a směr průtoku krve v OA je retrográdní (od senzoru).
V tabulkách 2 a 3 jsou uvedeny průměrné hodnoty lineární rychlosti průtoku krve a indexy v závislosti na věku podle MAG.
Tabulka 2 Normální ukazatele průtok krve podél MAG na extrakraniální úrovni (cm/s) (Nikitin Yu.M. 1989).
LSC médium |
LSC diast. |
SBI (%) |
||||
Tabulka 3. Normální parametry průtoku krve během transkraniální studie MAG (cm/s) (Nikitin Yu.N.).
SIPHON VSA |
||||||||
PROTI. Změny hemodynamických parametrů s lézemi cévního systému dle dopplerovské sonografie.
5.1. Diagnostika stenózy společné krkavice.
V 70. letech byla navržena metoda „spektrální analýzy“ Dopplerova spektra, která umožnila kvantifikovat stupeň stenózy běžného krční tepny.
Když je velikost překážky menší než 30 % Nedochází k redukci průměru lumenu, jsou zaznamenány lokální hemodynamické posuny. Charakterizováno:
- - mírné zvýšení indexu spektrální expanze v důsledku mírné turbulence proudění;
- - mírné zvýšení systolické maximální frekvence ve srovnání s příbuznou tepnou;
- - malá změna systolického vrcholu;
- - signál v pre- a poststenotických zónách se nemění.
Při tomto stupni stenózy je udržováno dostatečné zásobení mozku krví pro jeho normální fungování.
Příznaky stenózy tepny až do 50 %:
- - v místě překážky a bezprostředně za ní se výrazně zvyšuje lineární rychlost průtoku krve;
- - šíření spektra vysoké frekvence;
- - index oběhové rezistence se zvyšuje v prestenotické a stenotické zóně;
- - spektrální expanzní index se zvyšuje, plné vyplnění spektrálního okna;
- - koncentrace výkonu spektra systolické fáze ve středofrekvenčních oblastech;
- - vysoký „pískavý“ zvuk;
- - v distální části cévy dochází k vyrovnání průtoku krve, prakticky bez poklesu lineární rychlosti průtoku krve;
- - distálně k překážce se může snížit hodnota indexu periferního odporu.
Při tomto stupni stenózy může při zvýšené zátěži dojít k reverzibilní dysfunkci centrálního nervového systému.
Známky arteriální stenózy od 50 do 75 %:
- - výrazné zvýšení maximální systolické frekvence;
- - tvar dopplerovské křivky je deformován v důsledku poklesu diastolické složky;
- - výrazné rozšíření vysokofrekvenčního spektra;
- - neexistuje žádné spektrální okno kvůli výskytu nízkorychlostních složek spektra;
- - koncentrace výkonového spektra systolické fáze v oblasti průměru a zvláště nízké frekvence;
- - objevení se nízkofrekvenčního spektra systolické fáze pod základní linií;
- - je zvýšen index oběhové rezistence v prestenotické a stenotické zóně;
- - snížení maximální systolické frekvence a indexu cirkulační rezistence v poststenotické zóně;
- - nad místem stenózy se přeruší pískavý zvuk, hrubý nízkofrekvenční šum.
Jedná se o hemodynamicky významnou stenózu, projevující se poklesem lokálního prokrvení do kritická úroveň, s možností rozvoje ložiskových příznaků za nepříznivých podmínek.
Na vysoké stupně stenóza (více než 75 %) „meztotální stenóza“:
- - výrazné snížení maximální systolické frekvence v prestenotické a stenotické zóně;
- - systolické a diastolické rychlosti průtoku krve mají nerozlišitelné absolutní hodnoty, objevuje se tzv. „stenotická stěna“,
- - zaznamenají se spektrální složky pod nulovou čarou;
- - koncentrace výkonového spektra systolické fáze v nízkofrekvenční oblasti nad a pod základní linií;
- - vrchol křivky je nejasný, tlumený;
- - index spektrální expanze je zvýšen, neexistuje žádné spektrální okno;
- - zvýšení indexu oběhové rezistence v prestenotické a stenotické zóně;
- - výrazný pokles maximální systolické frekvence a indexu cirkulační rezistence v poststenotické zóně;
- - patologické zvukové jevy - tlumení, zadrhávání, skřípání, hrubý nízkofrekvenční hluk;
- - v distální části cévy lineární a objemová rychlost průtok krve klesá, spektrální plnění se posouvá do nízkorychlostní oblasti spektra, indexy periferního odporu se snižují;
- - kombinovaná porážka několika MAG.
Při tomto stupni stenózy dochází ke snížení průtoku krve pod kritickou úroveň a při absenci dostatečného kolaterálního oběhu se rozvíjí lokální mozková ischemie.
5.2. Diagnostika stenózy a. carotis interna.
V patologii karotických tepen je zvláštní pozornost věnována hemodynamickým poruchám v supratrochleárních tepnách (STA) - buď retrográdní průtok krve, nebo bifázický, nebo výrazná asymetrie průtoku krve podél STA v jednostranném procesu.
Se stenózou ICA jsou možné dvě možnosti průtoku krve v supratrochleární tepně:
1. Retrográdní průtok krve v supratrochleární tepně. Kompresní test homolaterální CCA vede ke snížení nebo snížení průtoku krve v supratrochleární tepně, případně k její inverzi až antegrádní. Přítomnost retrográdního průtoku krve v supratrochleární tepně se stenózou ICA ukazuje na její nepochybný hemodynamický význam (více než 75 %).
2. Antegrádní snižuje průtok krve s asymetrií ve srovnání s opačnou supratrochleární tepnou o více než 30 %(při jednostranném poškození ICA), snížení průtoku krve v supratrochleární tepně na 12 cm/s nebo méně se stenózou obou ICA a nemožností použití kritéria asymetrie.
CCA kompresní test ze strany studie (snížení nebo snížení průtoku krve v supratrochleární tepně) indikuje plnění a. carotis interna ze stejnojmenného systému společné karotidy. Kombinace těchto kritérií zpravidla odpovídá hemodynamicky nevýznamné stenóze (až 75 %) ICA v extrakraniálním segmentu.
Diagnostika stenózy ICA je založena na identifikaci vzorů obtížné perfuze v předstěnných segmentech CCA a ICA; zbytkový průtok krve v MCA na postižené straně. Fenomén obstrukční perfuze, stejně jako deficit průtoku nad postiženou oblastí, je pozorován u hemodynamicky významných lézí – stenóz IV-V stupně: více než 75 %. Podle klasifikace stenózy podle stupně je 5 možností: I – stenóza do 40 %, II – 40-60 %, III – 60-75 %, IV – 75-90 %, V > 90 %. Stupeň stenózy lze zhruba určit výpočtem Arbelliho indexu (index spektrální expanze), jehož hodnoty se blíží skutečné závažnosti zúžení cév. Pro stanovení ISR je nutné použít kontinuální vlnové (CW) senzory.
Při stenóze CCA nepřesahuje deficit průtoku krve v MCA 15 %, což je vysvětleno uspokojivým fungováním kolaterálních cest krevního zásobení. Stenózy ICA I-III stupně s fungující přední komunikující tepnou (PCoA) nezpůsobují deficit průtoku krve v MCA na postižené straně. Při IV stupni je LSC o 40 % sníženo o 25-35 %; u stupně V přesahuje deficit LSC ve 100 % případů 25 %. Mnohočetné stenotické léze mozkových cév jsou podle literatury pozorovány ve 42 % případů. V tomto případě je fenomén deficitu průtoku krve u obou MCA pozorován v méně než 50 % a není symetrický.
5 .3. Diagnostika stenózy vertebrální tepny.
Stenóza vertebrální tepny může být podezření, když je asymetrie průtoku krve více než 30 % (u jednostranných lézí). Pokles průměrná rychlost průtok krve do 2 - 10 cm/s nepochybně ukazuje na přítomnost stenózy VA (extravasální komprese nebo tortuozita). U bilaterální stenózy VA se musíme zaměřit pouze na absolutní ukazatele rychlosti průtoku krve. V místě stenózy dochází ke zvýšení lineární rychlosti průtoku krve, většinou systolického, zvýšení systolického-diastolického poměru a zvýšení indexu periferní rezistence. Při těžké stenóze ZO diastolická složka mizí na základní linii. Horní část dopplerogramu je zaoblená a „zlomená“, „plató“ zmizí, maximální spektrální výkon se posune do nízkofrekvenční oblasti a spektrální výkon se rozšíří pod základní linii, spektrální „okno“ se sníží. Když je PA stenotický, je slyšet pískání.
Pro konečné rozlišení změn PA by měl být proveden test rotace hlavy. Při zvýšení rychlosti průtoku krve ve VA to hovoří ve prospěch vertebrogenních účinků. Dále je nutné lokalizovat intrakraniální segmenty ZO pomocí 2 MHz senzoru - snížení rychlosti průtoku krve podél ZO v segmentu V 4 (až na reziduální průtok - výrazné snížení systolického vrcholu) způsobuje je možné diagnostikovat stenózu ZO v proximálních úsecích.
Stenózy menší než 50 % lumen nezpůsobují znatelné změny v dopplerogramu. Při absenci výrazné stenózy kontralaterální ZO nezpůsobuje stenóza jedné ZO významné hemodynamické změny v tepnách vertebrobazilární oblasti.
Stenóza ZO se odlišuje od hypoplazie ZO, při které se lineární rychlost průtoku krve také snižuje, ale ostatní ukazatele dopplerogramu se nemění a při lokalizaci ZO na intrakraniální úrovni zůstávají stejné změny.
5 .4. Známky stenózy podklíčkové tepny (SCA).
Známky stenózy proximální část: asymetrie lineární rychlosti průtoku krve v podklíčkových a axilárních tepnách o více než 30 %. Na dopplerogramu RCA zmizení negativní zuby; latentní nebo přechodný podklíčkový steal syndrom; pozitivní test reaktivní hyperémie. Při podezření na syndrom subclavian steal se provádí test reaktivní hyperémie. Pomocí manžety sfygmomanometru se rameno stlačuje po dobu 1,5–2 minuty (tlak v manžetě stoupne na hodnoty, které převyšují systolický krevní tlak v brachiální tepně o 20–30 mm Hg), následuje rychlá dekomprese. Normálně se průtok krve nemění ( negativní test). Pokud po dekompresi ramene dojde ke zrychlení průtoku krve v ZO, jedná se o pozitivní test reaktivní hyperémie a zvýšený průtok krve má retrográdní směr. Existují tři typy syndromu podklíčkové krádeže: konstantní(s uzávěrem RCA nebo ústí ZO) – průtok krve ZO je neustále v retrográdním směru, zvyšuje se při provádění testu reaktivní hyperémie; přechodný(s těžkou stenózou RCA ústí ZO) - retrográdní průtok krve podél ZO v systole a antegrádní průtok krve v diastole a pozitivní výsledek testu - latentní(při středně těžké stenóze ústí RCA ZO) – antegrádní průtok krve ZO v klidu, pozitivní výsledek testu.
5 .5. Střední stenóza mozková tepna(SMA).
Stenóza MCA se vyznačují, kromě obdobných změn popsaných výše, známkami aktivace kolaterálního prokrvení jeho povodí prostřednictvím piálních anastomóz z povodí ACA a PCA, což se projevuje zvýšením lineární rychlosti průtoku krve v těchto cévách proti pozadí poklesu periferního odporu. Kritické stenózy MCA, stejně jako ICA, jsou charakterizovány rezonanční oscilací cévní stěny, která se projevuje monotónním zvukem, jak je aplikován na cerebrální vazospasmus - „mur-mur“.
V případech uzávěru ICA s nefunkčním PSA se průtok krve v MCA zpravidla nezaznamenává nebo má minimální hodnoty, průtokový deficit přesahuje 80 %.
5 .6. Stenóza a uzávěr bazilární tepny.
Diagnostika stenózy bazilární tepny možné pouze s TCD. Hlavním kritériem je prudké zvýšení průtoku krve v izolované oblasti a zvýšení periferního odporu. Při vysokých stupních stenózy je možný symetrický pokles průtoku krve ve ZO na extra- a intrakraniální úrovni se zvýšením indexů periferní rezistence. Může být pozorováno kompenzační zvýšení průtoku krve podél ICA na obou stranách.
Okluze OA charakterizované nedostatečným průtokem krve distálně od místa okluze nebo kolaterálním plněním OA z PCA. Výrazné symetrické snížení průtoku krve ve ZO na extra- a intrakraniální úrovni se zvýšením indexů periferní rezistence. V přítomnosti PCA může být průtok krve v P1 segmentu PCA nasměrován k postiženému OA.
VI. Funkční vlastnosti cerebrální oběhový systém
Hlavní rys zásobení mozkovou krví– kolaterální oběh. Význam kolaterálního oběhu při zajišťování kompenzačních procesů v cévním systému mozku je extrémně vysoký. Bohatá síť anastomóz mezi tepnami přivádějícími krev do mozku otevírá velké možnosti pro redistribuci krve mezi různými oblastmi jeho cévního systému. Normálně fungují anastomózy cévního systému s určitou periodicitou v závislosti na aktuální potřebě mozku v daném čase. Používají se k zajištění průtoku krve do mozkového fondu, jehož prokrvení se zhoršilo v důsledku jakéhokoli dočasného omezení průtoku krve v aferentní cévě, které vzniklo např. v důsledku otáčení hlavy nebo hyperextenze krku s kompresí jedné z hlavních tepen hlavy. Vede to k prudký pokles tlak v něm a poté - k průtoku krve tepnami Willisova kruhu směrem k náhle sníženému tlaku. Nejdůležitější bazální anastomóza – Willisův kruh – tedy funguje jako přerozdělovač krve.
K aktivaci mechanismů kolaterální cirkulace dochází při stenóze nebo trombóze mozkových tepen a je nejdůležitější součástí kompenzace.
Existují čtyři úrovně kolaterálního oběhu:
- - extrakraniální;
- - na základě mozku;
- - na povrchu mozku;
- - intracerebrální.
Extrakraniální anastomóza provádí kolaterální oběh mezi supratrochleární a supraorbitální tepnou - koncovými větvemi a. orbitalis a představuje orbitální anastomózu.
Extra-intrakraniální anastomóza - mezi svalovými větvemi ZO a větvemi okcipitální tepny - větvemi ECA. Také anastomóza mezi horní štítnou tepnou z ECA a dolní štítnou tepnou, větví podklíčkové tepny.
Druhou úrovní kolaterálního oběhu je velký arteriální kruh, který je hlavním kolaterálním kolektorem mozku. Výhodou anastomóz, jako je Willisův kruh, je to, že když jsou zahrnuty, nevyžaduje mnoho času na vytvoření kolaterálních cirkulačních drah, takže mechanismem jsou ty druhé. „rychlá“ kompenzace hemodynamických poruch.
Kortikální a intracerebrální anastomózy mají výrazně menší kompenzační hodnotu pro kolaterální hemodynamiku.
Při postižení extrakraniálních MAG (CCA, ICA) se kolaterální oběh nejčastěji realizuje přes přední část Willisova kruhu (přes PSA) a zadní část Willisova kruhu (PCA).
K zahrnutí orbitální anastomózy dochází při funkční insuficienci Willisova kruhu nebo při oboustranném uzávěru vnitřních karotických tepen.
Možnosti kolaterálního oběhu v případech poškození hlavních tepen jsou rozmanité a závisí na individuální vlastnosti struktura Willisova kruhu a lokalizace poškození mozku, které je nutné vzít v úvahu při interpretaci dat dopplerovské sonografie.
VII. Uultrazvukové Dopplerovská studie dolní končetiny.
7 .1. DOplerografie tepen dolních končetin.
Metoda ultrazvukové dopplerografie tepen dolních končetin je založena na záznamu ultrazvukového dopplerovského signálu rychlosti průtoku krve, analýze zvukových signálů a měření segmentových krevní tlak. Studie se provádí s pacientem v klidu, v poloze na zádech při lokalizaci průtoku krve ve femorální tepně (BA), zadní a přední tibiální tepně (PAT), tepnách dorza nohy (AT) a na žaludku při záznamu průtoku krve v podkolenní tepně (PA). 4 MHz snímače se používají pro insonaci BA, PA a 8 MHz pro SBA, PBA a ATS. Senzor se instaluje v projekci anatomického umístění tepny nebo v místě maximální pulsace pod úhlem přibližně 45° k povrchu kůže. Charakterizace průtoku krve je založena na posouzení tvaru křivky. Normálně je hlavním typem průtok krve tepnami horních a dolních končetin.
Většina důležitá vlastnost Tvar vlny průtoku krve má vrchol v systole, což odráží velikost a povahu dopředného průtoku krve. V periferních tepnách je systolický vrchol normálně ostrý, vysoký a dobře definovaný. Snížení amplitudy, zkreslení tvaru píku ve formě rozšíření, rozdělení nebo zaoblení indikuje přítomnost překážky průtoku krve proximálně k vyšetřovanému bodu.
Po skončení systolického vrcholu bezprostředně následuje období významného reverzního průtoku krve na začátku diastoly. Závažnost zpětného průtoku krve v časné diastole je určena hodnotou arteriální puls a periferní odpor. Přítomnost zpětného průtoku krve ukazuje na normální průchodnost tepen proximálně k vyšetřovanému bodu. Absence pulsace zpětného průtoku krve na začátku diastoly je důležitým ultrazvukovým příznakem okluzivních arteriálních lézí.
Od střední do pozdní diastoly je obvykle pozorována jedna nebo více průtokových vln v průběhu průtoku krve, což je odrazem elasticity arteriální stěny. Vyhlazení nebo vymizení oscilací na konci diastoly naznačuje pokles elasticity, ale může také indikovat okluzivní lézi lokalizovanou více proximálně.
Při stenóze lokalizované proximálně k místu lokalizace je detekována jednofázová pulzace s expanzí, rozdělením systolického vrcholu a absencí zpětného průtoku krve v časné diastole. Zvukový signál je určen s oslabenou první složkou a hladkostí druhého a třetího vrcholu, protože rychlost průtoku krve je snížena. Popsané změny charakterizují hlavní proměnný typ průtoku krve.
Jak postupuje okluzivní proces, dochází k dalším změnám tvaru vlny. V případě kritické stenózy nebo okluze je průtok krve v proximálním segmentu charakterizován vyhlazenou pulsací, poklesem a zaoblením systolického vrcholu a pomalým vzestupem a poklesem křivky průtoku krve. Čím závažnější je léze, tím horší je kolaterální oběh a tím více změn je pozorováno v křivce průtoku krve. Uchem je detekován nepřetržitý nízkofrekvenční zvuk nízké intenzity. Popsaný obrázek je typický pro kolaterální typ průtoku krve ve vyšetřované tepně.
Pro kvantitativní analýza Průběhy průtoku krve používají indikátory maximálních hodnot rychlosti průtoku krve. Při interpretaci absolutních ukazatelů je nutné vzít v úvahu úroveň systémového krevního tlaku a srdečního výdeje.
Semikvantitativní hodnocení tvaru krevního toku se provádí pomocí řady vypočítaných indexů:
- - pulzační index (PI) je poměr součtu maximálních rychlostí dopředného a zpětného průtoku krve k průměrné rychlosti. Normálně PI přesahuje 5,5 v OBOU OBĚ a zvyšuje hodnotu v distálním směru. Jeho hodnota nezávisí na úhlu mezi směrem ultrazvukového paprsku a cévou.
- - Dumping - faktor nebo faktor tlumení (DF) - odhaluje, stejně jako PI, okluzivní lézi v periferních tepnách. DF se vypočítá jako poměr distálního PI k proximálnímu. Například DF1=PI BOTH/PI brachiální tepna. Normální hodnoty DF leží v rozmezí 1,15-1,48 a nemění se podél tepenného řečiště končetiny.
Analýza průtoku krve je tedy založena na kvalitativní hodnocení průběh a jeho deriváty, tzn. kalkulační indexy. Charakteristické vlastnosti vývoj okluzivní léze jsou: změna tvaru a velikosti systolického vrcholu, vymizení vlny zpětného průtoku krve, pokles hodnot PI méně než 4 a DF méně než 1.
Měření krevního tlaku.
Studie se provádí v poloze na zádech. Nejprve se měří krevní tlak v horní části paže, přičemž se lokalizuje průtok krve v radiální tepně. Předpokladem je měření krevního tlaku na obou pažích. Měření krevního tlaku na dolních končetinách se provádí na 4 úrovních: kotník a nejlepší část holeně, dolní a horní třetina stehna. Velikost pneumatické manžety by měla odpovídat velikosti končetiny, její šířka by měla být 40 % obvodu končetiny, jinak může dojít k nesprávným výsledkům. Segmentový tlak je určen pro každou úroveň končetin sledováním signálu průtoku krve. Průtok krve se nachází v PTA nebo ATS. V případech, kdy není možné určit průtok krve těmito tepnami, je průtok krve lokalizován přes VA pro měření tlaku na stehně. Všimněte si, že systolický krevní tlak je tlak v tepně umístěné pod manžetou a ne v tepně, kde se nachází průtok krve.
U zdravých jedinců převyšuje tlak naměřený v horní třetině stehna tlak v rameni o 20-30 mmHg. Art., a na úrovni kotníku se blíží nebo je mírně vyšší než systémová úroveň. U okluzivních arteriálních lézí vede snížený průtok krve do končetiny k lokální hypotenzi. Pokles systolického tlaku v kotníku je úměrný stupni arteriálního poškození. Tak je obvykle spojena ischemická bolest v klidu s systolický tlak v kotníku méně než 40 mmHg. Umění.
Za normální variantu se považuje tlakový rozdíl menší než 20 mmHg. Umění. mezi končetinami na stejné úrovni. Tlakový gradient mezi sousedními úrovněmi měření krevního tlaku normálně nepřesahuje 30 mmHg. Umění. Rozdíl je více než 30 mmHg. Umění. je považován za znak odrážející okluzi nebo těžkou stenózu tepen mezi těmito segmenty.
Výsledky měření lze vyjádřit nejen ve formě absolutní hodnoty, ale také ve formě indexů. Kotník-pažní index nebo kotníkový tlakový index (API) se vypočítá jako poměr TK kotníku k TK pažní. Hodnota LID menší než 1,0 ukazuje na přítomnost okluzivní léze v tepnách končetiny. Obecně platí, že u končetin s okluzí nebo kritickou stenózou na jedné úrovni je LID větší než 0,5 au končetin s lézemi na několika úrovních menší než 0,5. Hodnota LID umožňuje posoudit stupeň rozvoje kolaterálního oběhu a funkční stav tepen dolních končetin. Hodnoty LID do 0,7 indikují okluzivní lézi tepny s CC ve stádiu kompenzace; od 0,7 do 0,4 – v subkompenzačním stadiu pokles LID pod 0,4 ukazuje na oběhovou dekompenzaci. Závažnost ischemie dolní končetiny, rozvíjející se s okluzivními lézemi tepen, závisí na lokalizaci, počtu pater, stupni poškození a stavu distálního lůžka. Nicméně, hlavní faktor určující klinický obraz onemocnění, je stupeň rozvoje CC. Všimněte si, že pokles LID koreluje se stupněm ischemie dolních končetin. S prvním stupněm se tedy hodnoty LID pohybují mezi 0,8-1,0, s druhým stupněm - 0,6-0,8, se třetím stupněm - 0,4-0,6 a se čtvrtým - méně než 0,4.
Měření systolického krevního tlaku na úrovni kotníku s výpočtem LID je tedy spolehlivým kritériem při hodnocení arteriálního průtoku krve dolní končetinou. Hodnota LID menší než 1,0 za prvé ukazuje na rozvoj hemodynamicky významné okluzivní léze v tepnách dolní končetiny a za druhé umožňuje posoudit úroveň kolaterálního oběhu a funkční stav tepny vyšetřované končetiny. LID však neumožňuje lokalizaci léze. Měření segmentálního systolického krevního tlaku na končetině dává Dodatečné informace o lokalizaci léze.
Klinické vyšetření pacientů s poškozením tepen dolních končetin by mělo začít dotazováním a vyšetřením končetin.
V závislosti na závažnosti ischemie existuje klasifikace Pokrovsky-Fontan syndrom bolesti na dolních končetinách, podle kterých existují 4 stupně okluzivních lézí:
Stádium I (funkční kompenzace) – bolest v dolních končetinách se objevuje pouze při silné fyzická aktivita např. při chůzi na vzdálenost větší než 1 km se na dolních končetinách objevují křeče nebo parestézie po dlouhá zastávka více než 1 hodinu ve statické poloze jsou zaznamenány studené nohy;
II (subkompenzace) – bolest se objevuje při chůzi na kratší vzdálenost; pokud pacient může běžným tempem bez bolesti ujít více než 200 m, tíže ischemie odpovídá stadiu IIA, pokud se bolest objeví při chůzi méně než 200 m - stadium II B, také trofické poruchy (ochabování svalů, suchá kůže, lámavost nehty, praskliny kůže na nohou) a chlad dolních končetin, mrazivost (ponožky se nosí i v létě)
III (dekompenzace) – bolest je pozorována v klidu nebo při chůzi méně než 25 m; neuritida se vyskytuje v důsledku ischemie, otoku dolních končetin, cyanózy, lymfadenitidy;
IV (destruktivní změny) – jsou pozorovány ulcerativně-nekrotické změny v tkáních, silné otoky dolních končetin.
Tabulka 4. Normální rychlosti průtoku krve v tepnách dolních končetin.
Vmax (cm/s) |
Vdiast. (cm/s) |
|
7 .2. Ultrazvuková technika pro vyšetření žil dolních končetin.
Žíly dolních končetin se dělí na povrchové, umístěné v podkoží a hluboké, doprovodné tepny stejného jména. Oba žilní systémy spolu anastomují.
Povrchový žilní systém. Je tvořena velkou safénou (GSV) a malou safénou (SSV).
GSV, který je pokračováním mediální marginální žíly nohy, začíná před mediálním kotníkem a pokračuje vzhůru podél mediálního okraje holenní kost, přechází na anteromediální povrch stehna a vtéká do společné femorální žíly (CFV).
SVC se tvoří z laterální marginální žíly nohy, stoupá podél posterolaterálního povrchu nohy a vtéká do podkolenní žíly (PCV) v oblasti podkolenní jamky.
Hluboký žilní systém Fúze dorzálních a plantárních žil tvoří párové zadní a přední tibiální a peroneální žíly, které se následně spojí a vytvoří PCV.
Podkolenní žíla, lokalizovaná v podkolenní jamka zadní a laterální od popliteální tepny, jde nahoru a přechází do femorální žíly (FV). BV doprovází povrchovou femorální tepnu (SFA) podél spodních 2/3 stehna. V horní třetině stehna se BV spojuje s hlubokou femorální žílou (DFE), která provází stejnojmennou tepnu, a stává se společnou femorální žílou (CFV).
EIV, procházející inguinální rýhou, se stává zevní ilickou žílou (IIV), která po spojení s vnitřní ilickou žílou tvoří společnou ilickou žílu (IVI).
Dolní dutá žíla je soutok pravé a levé SVC.
Spojení mezi povrchovým a hlubokým žilním systémem, především v bérci a v menší míře v oblasti stehen, je realizováno perforujícími žilami, které za normálních podmínek svádějí krev z povrchového žilního systému do hlubokého. Obstrukční proces v hlubokém žilním systému, stejně jako dysfunkce žilních chlopní perforujících žil, vede k patologickému posunu krve z hlubokého žilního systému do povrchového, k rozvoji křečové žíly, žilní hypertenze a trofické změny v tkáních dolních končetin.
Femorální žíla:
Převodník 4 MHz je umístěn v tříselném vazu těsně mediálně k signálu z a. femoralis.
Pro posouzení zdravotního stavu ventilů se provádějí funkční testy:
- 1. Valsalvův manévr používá se k posouzení funkce chlopňového aparátu, především velkých žil dolních končetin. Princip manévru je následující: při nádechu u zdravých jedinců výrazně klesá žilní průtok krve a při zadržování dechu a namáhání podbřišku se zcela zastaví a hluk je maximální při následném výdechu. Nedostatečnost chlopně je indikována retrográdní vlnou po namáhání s maximální rychlostí přibližně 30 cm/sa trváním delším než 1 sekunda nebo vlnou s nižší rychlostí, ale delším trváním.
- 2. Distální komprese se používá k posouzení průchodnosti studované oblasti cévního systému. Komprese se provádí jeden po druhém pod umístěním senzoru. Normálně je při distální kompresi detekováno zvýšení rychlosti antegrádního průtoku krve v žíle dvakrát nebo vícekrát. Při mokaci femorální tepny se střídavě provádí komprese stehna, bérce a dorzoreflexe nohy.
- 3. Proximální komprese se provádí k posouzení stavu chlopňového aparátu podkolenních žil a žil nohy a hodnotí se podobně jako Valsalvův manévr. Snímač je umístěn pod kompresním bodem. Normálně by proximální komprese neměla způsobit změnu žilního signálu (protože nezměněné chlopně umožňují průchod krve pouze v proximálním směru). V případě i subklinického poškození chlopňového aparátu způsobuje proximální komprese zvýšený flebomurmur, což ukazuje na regurgitaci krevního toku.
Literatura
- 1. Gaidar B.V., Dudanov I.P., Parfenov V.E., Svistov D.V. // Ultrazvukové metody výzkum v diagnostice lézí větví aorty. Petrozavodsk. 1994. - 70 s.
- 2. Dadvani S.A., Ternovoy S.K., Sinitsin V.E., Artyukhina E.G. // Neinvazivní metody diagnostika v chirurgii břišní dutina a tepny dolních končetin. M.: Vidar, 2000. - 139 s.
- 3. Klinický průvodce ultrazvukovou diagnostikou. T. IV /edituje Mitkov V.V. M.: Vidar, 1997. - 338 s.
- 4. Kulikov V.P. //Barevné duplexní skenování v diagnostice cévních onemocnění. Novosibirsk, 1997. - 155 s.
- 5. Lelyuk V.G., Lelyuk S.E. //Ultrazvuková angiologie. M.: Reálný čas, 2003. 322 s.
- 6. Nikitin Yu.M. //Fyzikální principy ultrazvukové dopplerografie: Referenční příručka/ JSC “Spectromed”, 1995.- 21 s.
- 7. Průvodce pro lékaře // Klinické ultrazvuková diagnostika patologie žil dolních končetin. Ed. Yu. V. Novikova. Asociace „Ruský Doppler Club“. Kostroma: DiAr, 1999.-72 s.
- 8. Sinelnikov R.D., Sinelnikov Ya.R. „Atlas anatomie člověka“, svazek 3. M. Medicína, 1992.- 232 s.
- 9. Vzdělávací a metodická příručka // Dopplerovský ultrazvuk v diagnostice okluzivních lézí tepen mozku a končetin. Science Center kardiovaskulární chirurgie jim. A. N. Bakuleva RAMS. M., 1996.- 72 s.
- 10. Shakhnovich A.R., V.A. Shakhnovich //Diagnostika poruch prokrvení mozku. Transkraniální dopplerografie. M., Svaz knižních nakladatelů 1996. - 446 s.
- 11. Šachnovič V.A. //Cerebrální ischemie. Neurosonologie. M., 2002. - 306 s.
Tortuozita krevních cév v páteři, krku a mozku: příčiny, příznaky, léčba
Jak vzniká klikatá tepna?
Obvykle, výskyt tortuozity karotických a vertebrálních tepen – dědičný faktor kdy v tkáni cév převažují elastická vlákna nad vlákny kolagenními. Tím se stěny velkých cév opotřebovávají, ztenčují a deformují se. Další faktor slouží jako riziko - při ukládání aterosklerotických plátů na stěnách se lumen cévy snižuje, což také způsobuje narušení průtoku krve. Ve většině případů může být tortuozita tepen asymptomatická, ale postupně může u pacienta dojít k přechodným cévním mozkovým příhodám, které v některých případech způsobí rozvoj, pokud se nepodaří včas odhalit příčinu. Ve 20 % případů u dospělých odhalí preventivní vyšetření tortuozitu cév na krku – krčních tepen.
Patologická tortuozita krční tepny
V hrudní dutině se tvoří krční tepny: levá krční tepna začíná v oblouku aorty a pravá CA (karotidní tepna) začíná v pažním kmeni, poté se dělí na zevní a vnitřní tepna. Existuje patologická tortuozita a. carotis interna nebo tortuozita obou ICA (arteria carotis interna). Častěji pozorováno následující projevy patologická tortuozita ICA a CCA (common carotis arteria).
Typy vaskulárních patologií:
- Tortuozita ICA ve tvaru písmene S. Jeho prodloužení vede ke vzniku hladkého ohybu podél průběhu tepny (jedna nebo několik). Nezpůsobuje to žádné nepříjemnosti, většinou se neočekávaně odhalí při preventivní prohlídce. V průběhu času se cévní ohyby zesílí a mohou se zalomit, což nevyhnutelně vede k poruchám průtoku krve v budoucnu.
- Ohnutí cévy v ostrém úhlu se nazývá zalomení. V některých případech je tato vada vrozená, v tomto případě může dítě trpět poruchami prokrvení mozku již od dětství. V jiných případech se vyvíjí z ohybu tepny ve tvaru písmene S s prodlouženým a kornatěním cév. S touto patologií se cerebrovaskulární příhoda vyvíjí s vývojem příznaků: nevolnost, zvracení, pocit nestability, tinitus, bolesti hlavy.
- Tortuozita tepny má tvar smyčky – vinutí. Na tepně se tvoří smyčky. V tomto případě nedochází k prudkému ohybu, ale průtok krve v této oblasti se zpomaluje, v některých případech výrazně, a příznaky se rozvíjejí náhle a nepředvídatelně. Útoky závisí na výši krevního tlaku, poloze pacienta a dalších nepřímých důvodech.
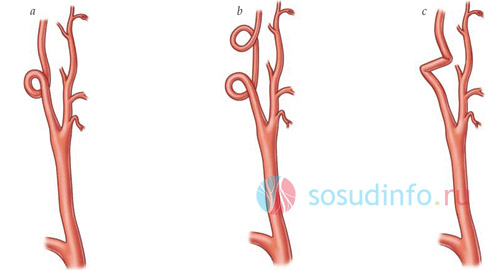
Různé formy arteriální tortuozity. Pod bodem „c“ - zalomení
Příznaky a identifikace patologické tortuozity karotických tepen
- Trvalé bolesti hlavy různé intenzity;
- Hluky a zvonění v uších, tíha v hlavě;
- Blikání much před očima, krátkodobé;
- Pravidelné problémy s koordinací a rovnováhou;
- Periodicky se vyskytující paréza horní končetiny, možná porucha řeči.
Diagnostiku onemocnění komplikuje skutečnost, že Příznaky tortuozity krční tepny jsou podobné jako u jiných cévní onemocnění : mrtvice, aterosklerotické vaskulární léze,.
K vyšetření pacienta budou používat moderní metody ke stanovení diagnózy: radioizotopové a duplexní skenování. Tyto metody jsou založeny na ultrazvukové diagnostice a echo skenování. Více pozdní fáze Rentgenová kontrastní angiografie také poskytuje dobré výsledky při určování povahy deformace cévy. Definováno komplexem diagnostické metody hemodynamicky významná tortuozita ICA slouží jako podklad pro chirurgickou intervenci.
Léčba tortuozity krční tepny
Patologická tortuozita tepen může být pouze vyléčena chirurgicky . V případech, kdy je zjištěna tortuozita ICA s výrazným hemodynamickým postižením, je rozhodnuto o operaci. Tato komplexní operace je prováděna ve specializovaných cévních centrech chirurgy se zkušenostmi s prováděním takovýchto výkonů.
 Céva se napřímí, v tomto případě se zkrátí její oblast, která byla exponována nebo postižena aterosklerózou (plaky), čímž se obnoví průchodnost tepny. V některých případech nemusí být operace na ICA obtížné, v jiných může být vyžadována protetika části cévy. Tato operace se provádí při rozsáhlém poškození krční tepny. Když je tortuozita doprovázena stenózou, rozšířit oblast tepny vystavené zúžení a které zůstávají uvnitř cévy, aby se zabránilo jejímu opětovnému zúžení.
Céva se napřímí, v tomto případě se zkrátí její oblast, která byla exponována nebo postižena aterosklerózou (plaky), čímž se obnoví průchodnost tepny. V některých případech nemusí být operace na ICA obtížné, v jiných může být vyžadována protetika části cévy. Tato operace se provádí při rozsáhlém poškození krční tepny. Když je tortuozita doprovázena stenózou, rozšířit oblast tepny vystavené zúžení a které zůstávají uvnitř cévy, aby se zabránilo jejímu opětovnému zúžení.
V naprosté většině případů po operaci symptomy kyslíkové hladovění mozek mizí beze stopy. Riziko pro život pacienta je minimální, ale dosáhnout dobrý efekt Z operace je nutné přesně stanovit příčinu onemocnění a doložit souvislost mezi tortuozitou tepen a cévní mozkovou příhodou. Když se zjistí, že tortuozita ICA není hlavní příčinou cerebrovaskulární příhody, provádí se konzervativní léčba. komplexní léčba, jsou pacienti evidováni na dispenzarizaci pod dohledem lékaře.
Prevence onemocnění karotických tepen
Aby se zabránilo rozvoji patologické změny ve struktuře stěn karotických tepen je nutné:
- Kontrola, vyloučení mastných, uzených, slaných potravin ze stravy;
- Mělo by být opuštěno špatné návyky zejména z kouření, protože nikotin má negativní vliv na stěny krevních cév, způsobuje jejich tuhnutí a;
- Je nutné kontrolovat tělesnou hmotnost, doporučuje se mírná pravidelná fyzická aktivita;
- Kontraindikováno manuální terapie, zvedání závaží, náhlé pohyby hlava a profesionální sport.
Video: Tortuozita ICA na počítačové tomografii
Tortuozita vertebrálních tepen
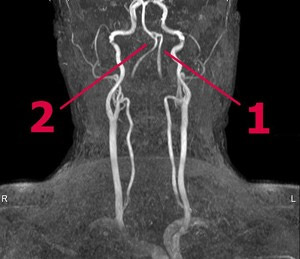
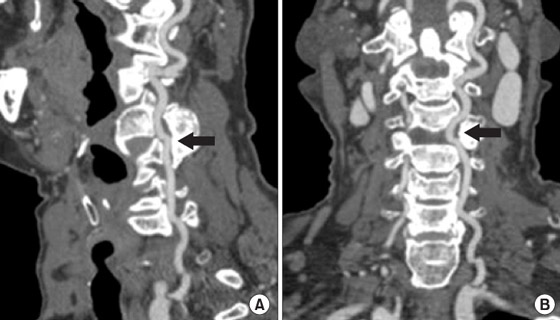
1) Normální pohyb levého PA
2) S-tvarovaná tortuozita pravé ZO
Vertebrální tepny (VA) jsou také důležité pro zásobování mozku krví. Jsou umístěny uvnitř páteř a podléhají stejným rizikovým faktorům jako krční tepny. Patologická tortuozita vertebrálních tepen je ve většině případů dědičnou anomálií, na kterou se pacient postupně adaptuje. Problémy nastávají, když aterosklerotické plaky. Častěji než ostatní dochází k tortuozitě intrakraniálních segmentů vertebrálních tepen.
Při deformaci vertebrální tepny dochází k různým poruchám cerebrální cirkulace spojeným s porušením lumen cévy a snížením rychlosti průtoku krve. Poměrně často se může zlom vytvořit při samotném ponoření tepny do kostního kanálu. Uvnitř se ohyby zpravidla shodují se sousedními intervertebrálními otvory a jsou kombinovány se stenózami, pokud je céva stlačena kostní procesy obratel Největší tortuozita ZO se vyskytuje na úrovni 1-2 krčních obratlů. V tomto místě se mohou tvořit smyčky, zlomy, ostruhy stěny cévy a aneuryzmata.
S doprovodným aterosklerotická léze průsvit tepny se zužuje, což dále zhoršuje průchodnost cévy. Ve většině případů se u pacientů mohou rozvinout příznaky syndromu vertebrální artérie, ale protože může existovat několik důvodů pro výskyt této patologie, je nutné Komplexní přístup ke studiu krevních cév.
Diagnóza tortuozity PA
Poměrně často je patologická tortuozita ZO doprovázena poruchami kochleo-vestibulárního aparátu: pacienti si stěžují na ztrátu nebo zhoršení sluchu, nevolnost, typ .
NMC s patologickou tortuozitou ZO se objevují náhle. Často během spánku člověk ztrácí vědomí, v tuto chvíli je to možné dlouhé zpoždění dýchání, nepravidelné pohyby paží a nohou nebo při bdění se náhle dostaví pocit závratě nebo stav nestability, hluk a zvonění v uších.
Pro stanovení správné diagnózy musí neurolog pacientovi předepsat další vyšetření, která umožní zvolit správnou taktiku léčby. Moderní úspěchy medicína umožňuje hluboké komplexní diagnostika, posoudit kvalitu cévní stěny, změřit rychlost proudění krve v ní, určit konkrétní místa a charakter deformací tepny.
Předepsaná vyšetření jsou obvykle podobná vyšetřením předepsaným pro podezření na tortuozitu karotických tepen:
- Kompresní funkční testy hodnotí zdroje dodatečného krevního zásobení mozku a pomáhají najít způsob ochrany mozku při stlačování cévy během chirurgická operace;
- umožňuje získat údaje o průchodnosti, rychlosti a směru průtoku krve v vertebrálních tepnách;
- Duplexní skenování vizualizuje stěny tepen, povahu a strukturu stenózy, její stav;
- Dopplerovská sonografie je důležitá při stanovení hemodynamické rezervy mozku při stanovení indikací k operaci;
- Dopplerovský ultrazvuk dává představu o riziku vaskulární blokády.
- cév mozku a krku na MRI poskytne představu celkový stav velké cévy hlavy;
- Kontrastní angiografie je důležitá pro rozhodnutí o možnosti chirurgické korekce PA;
- Otoneurologické vyšetření může charakterizovat stav mozku před angiografickým vyšetřením.
Léčba tortuozity vertebrálních tepen
S touto patologií chirurgická intervence je indikována při hrozbě akutní ischemické cévní mozkové příhody v případě poškození 1. segmentu VA. V ostatních případech pacienti podstupují konzervativní symptomatická léčba, zaměřený na snížení krevního tlaku a zmírnění příznaků kochleo-vestibulárních poruch. Tato metoda není schopna korigovat arteriální defekt, ale může kvalitativně zlepšit život pacienta. Náhlé pohyby hlavy, zvedání těžkých břemen a manuální terapie jsou kontraindikovány, na rozdíl od toho, kdy se masáž doporučuje podle indikací.
Tortuozita mozkových cév
Paralelně s tortuozitou vertebrálních a karotických tepen se objevují patologie spojené s tortuozitou velkých a malých plavidel mozku, což může také způsobit poruchy prokrvení životně důležitých center. Důvody jejich deformace jsou podobné jako u výše popsaných cévních defektů. Častěji než ostatní jsou postiženy tepny základny mozku, včetně Willisova kruhu a přilehlých segmentů. Často se deformace těchto cév kombinují se stenózami. Poměrně často se v místech ohybů vyskytují krevní sraženiny a také uzávěr (obstrukce) tepen. Tento stav způsobuje akutní ischemie a rozvoj mrtvice v té části mozku, za jejíž zásobování krví byla postižená céva zodpovědná.
Kromě tortuozity tepen může docházet ke změnám ve struktuře žil mozku. V důsledku narušení normálního odtoku krve z mozkové tkáně, vývoj patologické procesy, je diagnostikována, jejíž příčina je velmi obtížné určit, protože příznaky onemocnění budou podobné jiným vaskulárním poruchám, bez ohledu na příčinu vývoje patologie.
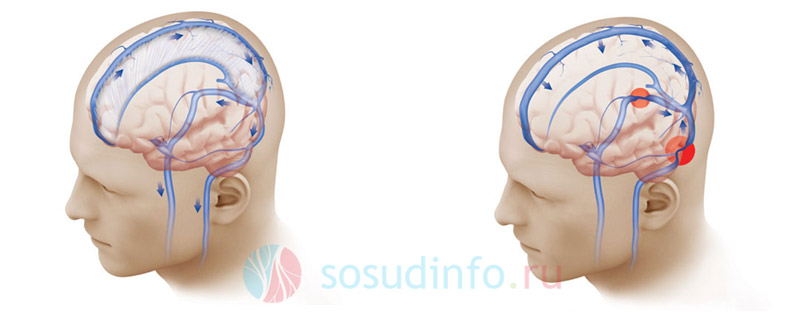
Příznaky žilní stagnace mozku a její příčiny
V závislosti na umístění tortuozity žíly se mohou příznaky lišit, ale v obecný obrys příznaky jsou následující:
- Silná bolest hlavy provázená neurologickými příznaky: nevolnost, zvracení, změny vědomí, event psychomotorická agitace. V budoucnu se spojí fokální příznaky: paréza, ochrnutí končetin, epileptické záchvaty a další komplikace.
- Při výskytu v ohnisku žilní stagnace Rozvíjí se zánět žilního kmene, může se zvýšit tělesná teplota. Zánětlivá ložiska jsou labilní a mohou migrovat do sousedních oblastí mozku. Pokud není pomoc poskytnuta včas, může se vyvinout mozkové krvácení; otok mozku, často s komatózní stav nebo smrt.
Příčiny tortuozity mozkových cév mohou být buď vrozené, nebo získané v důsledku dlouhodobého chronického hypertenze. Příznaky nemoci se podobají symptomům všech ostatních cévní poruchy mozek.
Hlavním znakem žilní stagnace je přetrvávající vysoký krevní tlak, který je obtížné upravit, a neustálé bolesti hlavy různého typu - od ostrých záchvatovitých až po bolavé. Bolest je lokalizována zpravidla v parietální oblasti a je doprovázena poruchami vědomí a epileptimorfními záchvaty. Často se stává, že to pacientům přináší úlevu. Často se objevuje bolest očí, otok očního bělma, dilatace očních žilek, překrvení a tortuozita žilek očních víček, na temeni, čele a spáncích.
Léčba a prevence mozkových patologií
Pro úspěšná léčba Je nutná správná a včasná diagnóza. Pokud je zjištěna stagnace žil, je nutné zahájit boj proti tvorbě trombu. K tomuto účelu se používají léky ke snížení viskozity krve a zamezení tvorby krevních sraženin. Častěji než ostatní se k tomuto účelu používá heparin podle individuálního režimu. Kromě toho je paralelně předepsána léčba ke snížení krevního tlaku a prevenci hemoragické mrtvice. S doprovodným zánětlivý proces Jsou indikována antibiotika, při bolestech lékař předepíše analgetika.
Pacienti musí brát recepty lékaře zodpovědně a dodržovat všechny stanovené pokyny, protože situace se bude v budoucnu pravděpodobně opakovat. Po odstranění akutní příznaky lékař musí posoudit situaci jako celek, předepsat dodatečné vyšetření a rozhodnout o další taktice léčby. Pokud vznikne potřeba a ukáže se, že je to technicky možné, a chirurgická operace k nápravě cévního defektu. Pokud chirurgický zákrok není možný, léčba je symptomatická, pacient je poučen zdravý obrazživot, vzdát se špatných návyků, přísně kontrolovat krevní tlak a systematicky přijímat léčbu zaměřenou na udržení normální hladiny viskozity krve. Doporučuje se také podstoupit roční Lázeňská léčba ve specializovaných neurologických sanatoriích.
Pacienti s patologickou tortuozitou centrálních cév a mozkových cév by si měli pamatovat, že musí neustále sledovat své zdraví, podstupovat pravidelné lékařské prohlídky, sledovat dynamiku onemocnění a okamžitě se poradit s lékařem, pokud se něco v jejich zdravotním stavu změnilo k horšímu. Tímto způsobem mohou minimalizovat pravděpodobnost rozvoje komplikací a budou moci vést plnohodnotný společenský a osobní život.
Hypoplazie vertebrální tepny je patologický stav projevující se poruchou krevního zásobení různé zóny mozku a změny celkové hemodynamiky v těle. V důsledku toho se nemoc vyvíjí vrozená vada a změny průměru cévy.
Co je hypoplazie?
Hypoplazie je charakterizována intrauterinním nedostatečným vývojem tkání nebo orgánů. Nedokončený vývoj vertebrální (vertebrální) tepna se projevuje zúžením jejího průměru. Hypoplazie může být oboustranná nebo jednostranná (pravá nebo levá). Častější je hypoplazie pravé vertebrální tepny.
Vlivem intrakraniálního segmentu vertebrální tepny vzniká bazilární tepna, která dává vzniknout zadním cerebrálním arteriálním cévám, které jsou součástí Willisova arteriálního kruhu a tvoří vertebrobazilární pánev. Cévy vertebrobazilární oblasti zajišťují krevní zásobení zadní oblasti mozek (cerebellum, medulla, krční segment míchy), které trpí v důsledku narušení normální hemodynamiky.
Příčiny onemocnění
Cévní nedostatečnost nastává v důsledku vystavení tělu těhotné ženy a plodu:
- léky;
- infekční choroby;
- špatné návyky;
- ionizující radiace;
- toxické látky.
Může to být i výsledek genetická predispozice na cévní onemocnění. 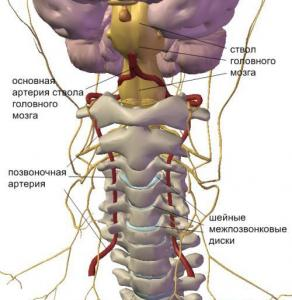
Onemocnění se zřídka projevuje v dětství, ale může nastat při kritickém zúžení průsvitu tepny a oddělení Willisova kruhu. Častěji jsou postiženi lidé středního a staršího věku. Patologie se nemusí projevit kvůli kompenzačním schopnostem těla:
- rozvoj kolaterál a dalších anastomóz vertebrální tepny v důsledku jejich tvorby méně vyvinutých větví krevní céva převzít část zátěže a dočasně zajistit normální zásobování krví;
- zvýšení krevního tlaku se vyvine sekundárně a dočasně usnadní průtok krve pod tlakem do mozku zúženým krevním zásobením.
Často se hypoplazie vertebrálních tepen může objevit na pozadí jiných onemocnění:
- osteochondróza krční páteře a její komplikace;
- spondylolistéza (posunutí obratlů);
- aterosklerotické vaskulární léze;
- tvorba krevní sraženiny v lumen postižené krevní cévy.
Příznaky a následky
Příznaky hypoplazie vertebrálních tepen jsou velmi rozmanité a závisí na stupni poškození. Často kvůli podobnosti příznaků není nemoc dlouho diagnostikována a mylně dochází k různým neurologickým diagnózám. Příznaky onemocnění se mohou lišit a přímo záviset na tom, ve které oblasti mozku je zásobování krví bráněno.
Hlavní rysy:
- Časté závratě, možné mdloby.
- Dlouhotrvající bolesti hlavy, migrény.
- Letargie, ospalost.
- Změny krevního tlaku.
- Snížená zraková ostrost.
- Tinnitus, ztráta sluchu.
- Snížená paměť a koncentrace.
- Cerebelární poruchy: nestabilita při chůzi, zhoršená jemná motorika.
- Slabost paží a nohou, necitlivost, změny citlivosti.
- Zřídka pohybové poruchy ve formě parézy a paralýzy.
Hypoplazie levé vertebrální tepny dle obec klinické příznaky se málo liší od poškození pravé vertebrální tepny. Fokální léze se mohou mírně změnit neurologické příznaky cévní poruchy. Přetrvávající vertebrobazilární insuficience v důsledku hypoplazie vede k přechodným ischemickým atakám, ischemické mrtvice různé závažnosti, mozečkový infarkt.
Diagnostika
Cévní inkompetenci lze diagnostikovat pomocí:
- angiografie vertebrálních tepen a všech cévních struktur mozku;
- ultrazvukové vyšetření cév krku a hlavy;
- magnetická rezonance vícevrstvá tomografie hlavy a krku s kontrastem.
Uvedené metody výzkumu umožňují určit intenzitu průtoku krve a odhadnout průměr tepen. Normálně je průměr vertebrální tepny asi 3,6-3,9 mm, při zjištění zmenšení průměru pod 3 mm je potvrzena hypoplazie.
Léčba
V závislosti na intenzitě poruch prokrvení mozku v vertebrobazilární oblasti je předepsána konzervativní nebo chirurgická léčba.
Konzervativní léčba na základě aplikace léky a je symptomatická. Používají se následující léky:
- cerebrální vazodilatátory (trental, vinpocetin, agapurin) zajišťují cerebrální vazodilataci a zlepšují mikrocirkulaci;
- antihypertenziva pomáhají normalizovat krevní tlak;
- protidestičkové látky (aspirin, dipyridamol) zabraňují tvorbě krevních sraženin;
- nootropika (Cerebrolysin, glycin, piracetam, Fezam) zlepšují metabolické procesy v mozku.
Symptomaticky se předepisují také léky proti bolesti, antiemetika, antidepresiva a prášky na spaní. Konzervativní léčba neodstraní vaskulární hypoplazii, ale při menší hypoplazii vertebrálních tepen se může zlepšit cerebrální oběh a vyhnout se operaci.
Chirurgická operace
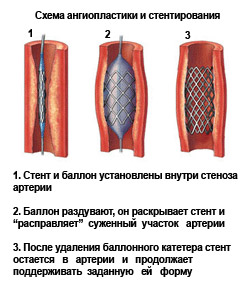
V případě segmentální stenózy, omezené okluze vertebrální tepny a výrazných známek vertebrobazilární insuficience se provádí následující:
- Balónková angioplastika je metoda endovaskulární intervence pod rentgenovou kontrolou. Do lumen periferní tepny se zavede vodič, kterým se do místa stenózy zavede balónkový katétr. Po nafouknutí balónku a rozšíření průměru tepny se balónkový katétr vytáhne;
- stenting vertebrální tepny - před zavedením stentu je provedena balonková angioplastika a následně pro udržení průchodnosti tepny instalován rámový kovový stent, který pevně fixuje cévní stěnu a zabraňuje případnému opakovanému zúžení průsvitu.



