Metodi per lo studio dei vasi sanguigni periferici. Angiografia: esame dei vasi sanguigni
2METODI CLASSICI PER LO STUDIO VASCOLARE
2N.P.Shilkina
Accademia medica statale di Yaroslavl
La medicina moderna dispone di un ampio arsenale di metodi di ricerca
terapia vascolare, comprese le metodiche tradizionali, invasive e non invasive
metodi finali, nonché angioscansione duplex-triplex.
Una rivoluzione incondizionata nella diagnostica è stata fatta dagli ultrasuoni
metodi diagnostici lesioni vascolari, ma non hanno perso il loro valore e
metodi tradizionali per determinare la patologia di vasi di diverse dimensioni,
partendo dall'aorta e dai suoi grandi rami fino ai vasi microcircolatori
Le tradizioni della scuola domestica degli internisti suggeriscono l'uso di
introduzione 2 del metodo di interrogazione 0, i cui fondatori sono considerati in Russia
G.A. Zakharyina, S.P. Botkina, A.A.
I 2 principali reclami di 0 pazienti con danno vascolare includono: dolore
localizzazione e intensità variabili, intorpidimento, freddezza, brividi
e parestesia delle estremità distali, sensazione di pesantezza e
ferite agli arti dopo la posizione eretta o l'attività fisica, l'aspetto
rigonfiamento, prurito alla pelle, diminuzione della forza muscolare, crampi, alterazioni
scolorimento della pelle sotto forma di sbiancamento, cianosi o arrossamento,
vertigini, instabilità dell'andatura. Potrebbe esserci un sintomo di "cambiamento-
"zoppia rannicchiata" (2claudicatio intermittens 0) o segno di Erb
(W.H.Erb, medico tedesco), quando si cammina provoca dolore al polpaccio
muscoli, costringendo il paziente a fermarsi periodicamente per la prima volta lui
è stato descritto veterinari nei cavalli, poi nelle persone nevrotiche
magazzino, e Charcot (J.M. Charcot, medico francese) lo considerò un segno
aterosclerosi.
Con la malattia e la sindrome di Raynaud (M. Raynaud, medico francese), dolore
Le persone lamentano un improvviso intorpidimento delle dita o delle loro parti distali
(sintomo di un “dito morto”), nonché dolore bruciante e doloroso. Dopo la fase
ischemia, quando le dita diventano fredde, bianco-alabastro, l'inizio
C'è una fase di iperemia reattiva e poi di cianosi.
Sensazioni dolorose dopo l'infortunio navi collegate, di regola, con
ischemia della corrispondente regione vascolare e coinvolgimento dei nervi
grappoli. Il dolore nell'area del manubrio dello sterno si verifica con l'aortalgia.
Il dolore acuto e intenso che inizia improvvisamente è caratteristico di
trombosi del tronco arterioso, con l'embolia il dolore progredisce rapidamente,
Inoltre il paziente può indicare le ore e anche i minuti di malattia. Forte,
dolore a volte insopportabile con irradiazione diffusa, accompagnato da dolore acuto
si verificano debolezza, soffocamento, convulsioni e sintomi di shock doloroso
in caso di rottura dell'aorta o di un grosso vaso principale.
irritazione o compressione da aneurisma aortico n.vagus e n.reccurens. Dis-
la fagia accompagna la compressione della vena cava superiore.
Vomito con presenza di sangue (ematemesi) e feci catramose (melena,
melas - nero) sono caratteristici del coinvolgimento gastrico e bro-
arterie digiunali. Dolore addominale dopo un pasto pesante, stitichezza, flatulenza
tipico dell'aterosclerosi delle arterie mesenteriche. Attacchi di dolore
vacillante o scoppiante nella cavità addominale con irradiazione
diverse direzioni sono caratteristiche dell'angina addominale.
Stabilire la dipendenza dei reclami dalla posizione del corpo del paziente, dal tempo
meno di un anno, scopri la loro connessione con malattie comuni, traumi, gravidanza
ness, operazioni. Determina la sequenza e il tempo di apparizione
ogni lamentela.
2Quando si raccoglie l'anamnesi 0 prestare particolare attenzione al professionista e
rischi domestici: congelamento, frequente raffreddamento delle estremità, fumo
2L'ispezione e la palpazione di 0 vasi normalmente possono rilevare un polso
tutte le grandi arterie (polso arterioso), e in alcuni casi vi-
identificare visivamente la pulsazione delle vene giugulari, cioè il polso venoso. In modifica
In alcuni casi, viene determinato il polso arteriolare.
L'esame delle arterie inizia con 2 esami della zona del collo. Normalmente
la debole pulsazione delle arterie carotidi può essere assente o moderata
nei volti magri. La pulsazione delle arterie carotidi diventa visibile durante l'esame fisico
carico, così come nelle malattie accompagnate da un aumento
Mangio il volume sistolico del sangue: con tireotossicosi, anemia, febbre
stati. La pulsazione pronunciata delle arterie carotidi è chiamata "danzante"
carotideo", che è un segno patognomonico di insufficienza aortica
valvola tal, in cui vi è una forte fluttuazione arteriosa
pressione arteriosa dovuta alla presenza di rigurgito sanguigno in diastole. Sintomo
è stata descritta da Traube (L. Traube, medico tedesco). La pulsazione può segnare-
anche sulle arterie succlavia, brachiale, talvolta radiale, poplitea
riyah. La pulsazione può essere evidente sul palato molle, sull'ugola, sul pulsatore
costrizione e dilatazione delle pupille. A volte contemporaneamente alla pulsazione dell'arteria
teria c'è uno scuotimento ritmico della testa - sintomo di Musset (Mus-
set - poeta francese che ha un difetto cardiaco - insufficienza aortica
valvola tal) o gamba libera, se si incrociano le gambe
("uomo pulsante"). Il numero di contrazioni cardiache a volte può essere
Nelle persone dal fisico astenico, a volte è visibile la pulsazione nella giugulare
fossa (pulsazione retrosternale), causata dal passaggio di un impulso
onde lungo l'arco aortico. In patologia, visibile all'occhio retrosternale
pulsazione o presenza di tumore elastico pulsante alla palpazione
nello spazio intercostale 2-3 a destra si osserva con allungamento pronunciato o
dilatazione dell'aorta, soprattutto con un aneurisma dell'aorta ascendente. Con la sifilide
l'aneurisma dell'aorta da tic può causare un assottigliamento del tessuto toracico anteriore
pareti, quindi la pulsazione viene determinata su una vasta area adiacente alle pareti
zuppa di cavolo cappuccio fino al manico dello sterno. Con un aneurisma dell'arco aortico distale o
Il sintomo di Oliver si osserva nella parte prossimale dell'aorta discendente.
Darelli (W.S. Oliver, medico inglese; A. Cardarelli, medico italiano) -
spostamento verso il basso della laringe con ciascuno sistole cardiaca, visibile quando inclinato -
soffiare la testa del paziente e ritrarre la cartilagine tiroidea in alto e a sinistra. IN
In questi casi si può osservare un aumento della pulsazione dell'arteria succlavia.
ria - Il sintomo di Trunecek (K.Trunecek - medico ceco), che successivamente
La diminuzione dell'elasticità della parete aortica diventa più forte che in
normale onda d'urto del sangue.
Pulsazione visibile della parete addominale anteriore, soprattutto nella regione epigastrica
zona, la cosiddetta pulsazione epigastrica, si verifica quando
aneurisma aortico - sintomo di Corrigan (D.J.Corrigan, medico irlandese).
Dovrebbe essere distinto da un impulso cardiaco e da una vera pulsazione del fegato.
Se chiedi al paziente di inspirare e trattenere il respiro, allora l'aorta
la pulsazione scompare. La presenza di un tumore pulsante nella cavità addominale,
situato leggermente a sinistra linea mediana addome, a livello dell'ombelico
o leggermente più in basso è tipico di un aneurisma dell'aorta addominale.
Con aneurisma aortico, anisocoria e retrazione dell'oculare
mela a causa della compressione del tronco simpatico.
Sono caratteristiche le arterie dilatate, tortuose e pulsanti della parete toracica
spine per la coartazione dell'aorta. Pulsazione visibile sotto la pelle dell'arteria
vengono chiamati movimenti sotto forma di movimenti a zigzag in un'area limitata
"sintomo del verme", che si verifica quando la parete della nave diventa più spessa
Sul collo si nota la pulsazione delle vene giugulari - polso venoso (pul-
sus venosus fisiologico), che è caratterizzato da fluttuazioni di volume
vene (gonfiore e collasso) durante un ciclo cardiaco, causando
catturato dalla dinamica del deflusso del sangue nell'atrio destro in diverse fasi
sistole e diastole. Normalmente, durante la sistole ventricolare,
dilatazione delle arterie e collasso delle vene giugulari, che è considerato negativo
polso venoso. IN condizioni normaliè appena percettibile alla vista e
diventa più distinto quando le vene si gonfiano a causa del ristagno in esse
Se il gonfiore delle vene giugulari si verifica contemporaneamente alla sistole,
ventricoli e la comparsa di un'onda di polso arteriosa, quindi viene diagnosticata
polso venoso positivo patologico, tipico di insufficienza
ty valvola tricuspide (pulsus venosus patologicus). Dato ciò
il difetto è un'onda inversa di sangue che entra durante la sistole da destra
ventricolo nell'atrio destro, ritarda il deflusso del sangue dalle vene e dalle vene
gonfiarsi contemporaneamente alla sistole ventricolare. Questo fenomeno può verificarsi
essere affollato fibrillazione atriale con sintomi di insufficienza sanguigna
trattamento quando la sistole atriale è praticamente assente. Quando
premendo una vena con un dito, la sua pulsazione continua sotto il dito e sopra il dito -
la vena non pulsa. Con il paziente in posizione eretta si può notare
eseguire un'inclinazione ritmica della testa all'indietro, sincrona con la pulsazione visibile
le sue vene giugulari gonfie sono un sintomo di N.A. Vinogradov. Con questo vizio
si nota la pulsazione del fegato. Eiezione durante la sistole del grande
la quantità di sangue proveniente dall'atrio destro determina la sistolica
retrazione Petto e costole a causa della rapida caduta dell'intratoracico
pressione e allo stesso tempo gonfiore sistolico del fegato. Se la
posizionare una mano sulla zona del cuore e l'altra sul fegato, quindi segnare
c'è un abbassamento di una mano e un sollevamento dell'altra ("fenomeno oscillante" o
"fenomeno oscillante").
Le oscillazioni di trasmissione possono essere erroneamente scambiate per il polso venoso.
pulsazione delle vene giugulari prodotta dalla pulsazione delle arterie carotidi. In tali casi
pulsazione del segmento periferico della vena (sopra il punto di compressione)
zione) si ferma e, nel caso della trasmissione, le pulsazioni sono chiaramente visibili
fluttuazioni del rigonfiamento del segmento periferico della vena.
Dilatazione bilaterale delle vene del collo, delle braccia e della parte superiore del torace
le cellule si notano quando la vena cava superiore viene compressa da tumori localizzati
nel mediastino, gozzo retrosternale, linfonodi, aneurisma e
anche con pericardite. Il gonfiore del collo osservato in questi casi è frequente
la testa, gli arti superiori e l'area della scapola danno un'immagine del cosiddetto
il cosiddetto “collare Stokes” (W. Stokes, medico irlandese). Unilaterale
con la compressione si notano vene varicose e gonfiore sul lato interessato
vene brachiocefaliche.
Si osserva la dilatazione delle vene sulla superficie anteriore del torace
con pericardite costrittiva. Vene dilatate e tortuose sul pelo
la superficie anteriore dell'addome attorno all'ombelico è caratterizzata dalla sindrome intraanteriore
ipertensione portale calcolotica nella cirrosi epatica, che si chiama
la testa di Medusa - caput Medusae (della mitica creatura Medusa
Le Gorgoni avevano serpenti sulla testa al posto dei capelli). Con pori sovraepatici
tal ipertensione, le vene dilatate sono localizzate più spesso sul lato laterale
pareti addominali, schiena e arti inferiori.
L'esame degli arti viene effettuato sia anteriormente che posteriormente, nella posizione dolorante
in piedi e sdraiato. Viene effettuato un confronto tra sezioni simmetriche, osservando
la loro configurazione, il colore della pelle, la presenza di pigmentazione e l'umidità
sovramia, natura della struttura delle vene safene, dilatazione delle vene superficiali,
la loro localizzazione e prevalenza, nonché la presenza di oggetti pulsanti
formazioni lungo i fasci vascolari. Patologia vascolare accompagnata
è una violazione del trofismo della pelle 2 0 sotto forma di assottigliamento, secchezza, desquamazione,
la presenza di crepe, conflitti (bolle sulla pelle), ulcerazioni, trofiche
ulcere e pigmentazione regionale (emosiderosi, macchie senili).
Cambia anche la condizione di 2 derivati cutanei, con anomalie
Compromissione della crescita dei capelli - ipotricosi (2ipotricosi 0) e della crescita delle unghie - onicoressi
(2onychorrhexis 0) - fragilità anomala delle unghie e onicogrifosi (2onychog 0-
2rifosi 0) - unghie a forma di artiglio uccello rapace- collo. Dovrebbe essere
Prestare attenzione alla differenza di circonferenza e volume dei singoli segmenti
imprecisioni, condizione della rete venosa, presenza di vene varicose
2Il colore della pelle 0 dà un'idea dello stato della circolazione sanguigna.
scheniya. Le sfumature di colore della pelle dipendono dall'afflusso di sangue ai suoi vasi,
grado di saturazione di ossigeno nel sangue, quantità di pigmento, condizione
deflusso venoso e circolazione linfatica In una persona sana, la pelle ha
colore rosa chiaro. In posizione eretta e sdraiata, il colore degli arti è sano
la prima persona praticamente non cambia. La comparsa di uno stand-localizzato
il pallore della pelle indica una carenza regionale pronunciata
precisione della circolazione arteriosa periferica. Questo fenomeno
più spesso si verifica nel dorso del piede quando il paziente passa dalla fase vertebrale
entra posizione orizzontale. Forte sbiancamento della parte distale
si osserva attività dell'arto con trombosi o embolia del principale
arterie e questi cambiamenti si trovano solitamente a 15-20 cm
sotto il livello di occlusione arteriosa.
Possono essere accompagnati disturbi circolatori periferici
altri cambiamenti nel colore della pelle sotto forma di cianosi, marmorizzazione,
variazioni, nonché nella forma delle loro combinazioni. Colorazione cremisi-bluastra della pelle
la posizione eretta caratterizza l'insufficienza della circolazione venosa.
Una tinta bluastra sulla pelle quando si sta in posizione eretta per lungo tempo
nii si osserva anche in persone sane anziano. Cianosi e aumento
La variazione del volume dell'arto è tipica della trombosi venosa acuta, causando
Come questi cambiamenti sono determinati a partire dal livello di localizzazione
trombo in una vena.
I cambiamenti della pelle ci permettono di giudicare lo stato del collegamento effettore
flusso sanguigno, che è caratterizzato dalla presenza di Livedo, teleangectasie, co-
vene varicose, rash petecchiale, acrocianosi.
La pelle può mostrare 2livedo 0 (livedo - pelle marmorizzata). Signor-
la colorazione della pelle screziata è caratterizzata da zone alternate di sbiancamento
e cianosi sotto forma di macchie o sotto forma di rete (livedo reticularis - Livedo
reticularis) o come rami di alberi (livedo tree - live-
fare racemosa). Con l'eritrocianosi, la marmorizzazione della pelle aumenta con il freddo
sì, anche con la posizione eretta prolungata e diminuisce o scompare in calore
e in posizione orizzontale.
2Teleangectasia 0 (teleangectasia dal greco telos - fine, angeion
Vaso ed ectasi - espansione) - espansione locale persistente di piccole dimensioni
vasi, principalmente capillari. Sembrano rosso scuro o viola
macchie viola-viola di varie dimensioni, con irregolari, meno spesso lisce
superficie. Le macchie hanno contorni irregolari e sono leggermente rilevate
sopra il livello della pelle o delle mucose, diventano pallidi quando vengono premuti.
Le teleangectasie simili a ragni, talvolta pulsatili, sono chiamate "vascolari".
"stelle sottili" o "ragni vascolari".
2 Petecchie 0 (petecchie - macchia, eruzione cutanea) - emorragie puntuali, varie
visibilità delle macchie emorragiche che compaiono sulla pelle e sulle mucose
membrane a causa di minute emorragie capillari. Petecchie
hanno forma rotonda, con diametro da 1 a 5 mm, se pressati o
gli stiramenti della pelle non scompaiono, si formano a causa di cambiamenti strutturali
danno alla parete vascolare, fino allo sviluppo di trombosi capillare, e
anche a causa dei suoi disturbi funzionali. È stato descritto un "sintomo di bruciore" -
ta" o il sintomo Konchalovsky-Rumpel-Leede (M.P. Konchalovsky; Th.Rum-
pel, medico tedesco; C. Leede, medico tedesco) - comparsa di petecchie
la pelle della spalla e dell'avambraccio dopo una breve compressione della spalla, sensazione di bruciore
volume o un bracciale di gomma di uno sfigmomanometro (mantenendo il polso a
arteria radiale); osservato con aumento della permeabilità e della fragilità
capillari e precapillari.
2Acrocianosi 0 idiopatica o essenziale - colorazione bluastra
parti distali del corpo, causate da un disturbo del tono periferico
venule ical nelle acrotrofoneurosi. Il termine è stato introdotto da A.Krogh (danese)
fisiologo). Anche lo stato del collegamento effettore del flusso sanguigno è caratterizzato da
polso teriolare, di cui parleremo più avanti.
2Palpazione vasi sanguigni 0. Metodo di esame della palpazione
permette di valutare le variazioni della temperatura delle singole parti del corpo e di pro-
effettuare confronti tra segmenti simmetrici, individuare elementi patognomonici
un sintomo di alcune lesioni vascolari (tremore sistole-diastolico
zione con fistola artero-venosa, presenza di flebiti, pulsazione intercostale
arterie durante la coartazione dell'aorta), determinare e confrontare la pulsazione delle arterie
sulle aree simmetriche degli arti, valutare le condizioni della parete vascolare
(elasticità, resistenza, compattazione). Determinare il turgore dei tessuti,
la presenza di compattazioni e noduli lungo i vasi, punti dolorosi, locali
lizzazione e dimensione dei difetti nell'aponeurosi, confrontare la temperatura cutanea
parti diverse dello stesso arto e in aree simmetriche
entrambi gli arti.
Fluttuazioni periodiche del volume dei vasi sanguigni associate alla loro dinamica
riempimento di sangue e pressione in essi durante un ciclo cardiaco e
anche palpazione sensazione di vibrazione della parete arteriosa, detta polpa-
som (2 impulsi 0 - soffiare, spingere).
La dottrina del polso ci è arrivata fin dai tempi antichi, a cominciare da
le opere di Ippocrate, poi di Galeno e successivamente di Paracelso. In base al polso, prova
ha cercato di fare una diagnosi, valutare la prognosi della malattia e persino determinare
destino umano.
La sensazione del polso in ogni singolo caso dovrebbe essere effettuata
tutte le arterie accessibili per la palpazione, contemporaneamente su entrambe le parti inferiori e
entrambi gli arti superiori. Va notato che con gonfiore dei tessuti
o definizione di grasso sottocutaneo significativamente pronunciata
il polso è difficile.
Origine polso arterioso associato all’attività ciclica
ness del cuore. Durante la sistole, un certo volume di sangue viene rilasciato nell'aorta.
vi, che provoca uno stiramento della sua parte iniziale e un aumento della pressione in essa
lenizione, che diminuisce durante la diastole. Causa di fluttuazioni di pressione
cogli l'aspetto delle onde del polso nelle pareti delle arterie, allunga
assottigliamento e allungamento delle pareti arteriose. Quindi, fattori cardiaci
I fattori che determinano le proprietà dell'impulso sono i seguenti: l'entità dello shock
rugiada, la presenza di difetti della valvola aortica, il livello di sistolica e
diastolico pressione sanguigna e lo stato delle pareti aortiche. Dan-
Questi fattori causano cambiamenti nelle proprietà del polso in tutte le aree dell'arteria
sistema rial accessibile alla palpazione. Fattori vascolari sotto forma di restringimento
vaso, occlusione, aneurisma e presenza di collaterali determinano i cambiamenti
cambiamenti nella frequenza cardiaca in alcune regioni.
Lo scopo di un esame del polso è valutare le condizioni del centrale
apparato emodinamico e sistema cardiovascolare in generale, nonché in
valutare le condizioni delle singole regioni arteriose.
Numerose arterie sono accessibili alla palpazione. Esaminare la pulsazione di 2 vi-
2 arteria succosa 0, che sporge dalla tempia all'arco sopracciliare.
Nella fossa giugulare la pulsazione del 2o arco aortico è determinata 0 ed è possibile
chiedere al paziente di inclinare leggermente la testa in avanti e di alzare le spalle
su e avanti.
L'arteria carotide viene palpata in 3 punti. Immediatamente sopra i tasti -
ce, medialmente dal muscolo sternocleidomastoideo palpabile 2 generale
2 arteria carotide 0, a livello del bordo superiore della laringe - 2 biforcazione comune
2 arteria carotide 0, 2 arteria carotide interna palpata dietro l'angolo della mascella superiore
2a arteria 0. La palpazione deve essere eseguita attentamente, tenendo conto della carotide
il riflesso.
2L'arteria succlavia 0 viene determinata tra la clavicola e la prima costola
nella fossa sopraclavicolare.
Sull'arto superiore è possibile la palpazione delle seguenti linee principali:
arterie. Lo studio della 2a arteria ascellare viene effettuato nella parte inferiore dell'ascella.
cavità del collo sulla testa dell'omero dopo aver sollevato il raddrizzato
mani in posizione orizzontale, lungo il bordo anteriore della crescita dei capelli o lungo
linea che separa il terzo anteriore e medio della larghezza della fossa ascellare.
2L'arteria brachiale 0 è determinata nel solco interno della spalla (sulcus
bicipitalis medialis) lungo il bordo mediale del muscolo bicipite e direttamente
specificamente nella fossa ulnare - sul bordo interno del tendine Pirogov.
2L'arteria radiale 0 viene palpata nel terzo inferiore della superficie palmare
avambraccio al centro del solco radiale, tra il processo stiloideo del solco radiale
lo zigomo e il bordo interno del tendine della spalla - muscolo radiale.
Avambraccio Ti 2-3 cm sopra la linea dell'articolazione del polso.
Quando lento addominali e si può palpare la sottile parete addominale
C'è un battito delle 2 aorte addominali 0 lungo la linea mediana dell'addome.
Sull'addome si possono palpare le 2 arterie iliache esterne 0 - sopra
piega inguinale verso l'ombelico.
I seguenti vasi sono determinati mediante palpazione sull'arto inferiore.
2Arteria femorale 0 - sotto la piega inguinale 2 cm medialmente dalla sua se-
diradamento con coscia raddrizzata con una leggera rotazione verso l'esterno.
2L'arteria poplitea 0 viene palpata nella profondità della fossa poplitea quando
piegato articolazione del ginocchio arti.
2Tibia anteriore 0 - davanti sopra l'articolazione della caviglia
a metà tra le caviglie.
2 Tibiale posteriore 0 - nel solco intercondiloideo tra postero-inferiore
bordo nim del malleolo mediale e del tendine di Achille.
2L'arteria dorsale del piede 0 viene palpata al centro della linea di collegamento
la metà della distanza tra le caviglie mediale e laterale e il 1°
spazio interdigitale.
La valutazione dello stato dell'apparato emodinamico centrale comprende op-
determinazione della pulsazione dei principali tronchi arteriosi, che è caratteristica
caratterizzato come buono, indebolito, intermittente e con mancanza di polso
In pratica il nome “impulso” si riferisce solitamente alle oscillazioni della parete
ki dell'arteria radiale, che è più accessibile alla palpazione, perché
disposto superficialmente, coperto solo dalla fascia superficiale e dalla pelle.
Dovrebbe essere messo pollice sul retro dell'avambraccio in questo
area e 3 dita al sito della proiezione dell'arteria davanti. Dopo aver sentito l'arteria,
premerlo fino all'osso. Palpare il polso a destra e a sinistra contemporaneamente
mano. Allo stesso tempo, l'onda del polso viene percepita con le dita come una spinta, un movimento
o un aumento del volume arterioso.
In situazioni di emergenza, viene eseguita la palpazione delle arterie carotidi.
Le caratteristiche del polso arterioso si basano sulla determinazione
la presenza o l'assenza di un polso, la sua simmetria nelle arterie accoppiate,
ritmo, frequenza, riempimento, tensione, dimensione, forma, altezza,
velocità, alternanza e sua connessione con le fasi della respirazione.
Prima di tutto, determina l'identità del polso su entrambi i lati. Impulso
possono essere simmetrici e diversi (2 impulsi differiscono da 0). Dissomiglianza
il polso è associato ad anomalie nello sviluppo e nella direzione delle arterie, con compressione
distruzione delle arterie su un lato da parte di un tumore, linfonodi, aneurisma, congenito
naturali o acquisite (aterosclerosi, aortoarterite aspecifica)
restringimento di una grande nave su un lato. Quindi, con la stenosi della sinistra a...
Polso del forame riventricolare indebolito sull'arteria radiale sinistra
a causa della compressione dell'arteria succlavia sinistra da parte dell'atrio sinistro dilatato
dieta (sintomo di L.V. Popov). Differenza di polso su entrambe le arterie radiali
talvolta osservato con dotto arterioso pervio e con coarc-
tazione dell'aorta. Inoltre, con la coartazione dell'aorta, il polso è aorta addominale E
le arterie degli arti inferiori sono chiaramente indebolite o non sono affatto palpabili
sbuffi, mentre sul collo e sugli arti superiori è normale
impulso di riempimento piccolo o addirittura aumentato. Completa scomparsa
il polso nelle arterie è chiamato acrotismo (2 acrotismus 0) o asfigmia.
Ritmo (regolarità) del polso. Normalmente seguono le onde del polso
soffiare a intervalli regolari - polso ritmico o regolare
(2 impulsi regolari 0). Se le onde di impulso seguono diversi inter-
alberi, quindi l'impulso è chiamato irregolare (2 pulsus irregolaris 0) o
aritmico (2pulsus arhythmicus 0). Questo fenomeno si osserva quando
tipi personali di aritmie, e soprattutto con extrasistole. Extrasistoli
può essere raro, frequente, gruppo. Se le extrasistoli vanno a
il ritmo corretto, allora stiamo parlando di alloritmia. Quando ogni secondo
l'onda del polso è extrasistolica, quindi dicono 2 0о 2 0 bigemino
(2pulsus bigeminus 0, bigemini - gemelli, gemelli), mentre dopo un forte
La prima ondata è seguita da un'onda debole e da una pausa compensativa. Da bigemino
il cui polso dovrebbe essere distinto dal dicrotismo del polso (2 pulsus dicroticus 0),
che è caratterizzato dalla presenza di due onde di polso con ciascun battito cardiaco
contrazione uterina e si osserva quando cambia il tono vascolare, che
chiaramente visibile sullo sfigmogramma. Se ciascuno è extrasistolico
terza ondata, allora questo fenomeno è caratterizzato come trigemino (2pul-
2sus trigeminus 0) e, di conseguenza, ogni quarta onda sotto forma di ex-
la transistole è tipica della quadrigeminia (2pulsus quadrigeminus 0).
Con blocco senoauricolare, blocco atrioventricolare incompleto -
de, nelle prime extrasistoli si verifica una perdita di impulsi individuali
onde, quando la durata di alcuni intervalli tra le oscillazioni
raddoppia - 2pulsus intermittenti.
2La frequenza del polso, di regola, corrisponde alla frequenza cardiaca -
crescite. Se il polso è ritmico, è possibile contare il numero di onde del polso
per 30 secondi, quindi moltiplicare per 2. Se il polso è irregolare, contare
effettuato in 1 minuto. Nei neonati, la frequenza cardiaca corrisponde a
120-150 al minuto, nei bambini - 90-100 al minuto, negli uomini adulti - 60-80
al minuto, per le donne - 60-90 al minuto. Frequenza cardiaca verticale
sdraiato in media 10 battiti in più rispetto alla posizione prona. In un sogno
il polso rallenta.
Se il numero di battiti cardiaci per unità di tempo supera il numero
battiti del polso, si parla di polso deficitario (2 pulsazioni deficiens 0), quindi
c'è una differenza tra il numero di battiti cardiaci al minuto e la frequenza
polso, che si verifica con fibrillazione atriale ed extrasistole, quando
sì, diminuisce espulsione dell'urto durante alcune sistoli del ventricolo sinistro
figlia. Questo fenomeno è patognomonico per debolezza della miotomia contrattile
carta di qualsiasi provenienza.
Un aumento della frequenza cardiaca è chiamato tachicardia e
polso - tachisfigmia, mentre il polso è definito frequente (2 pulsazioni)
2sus frequenze 0). Quindi, un aumento della temperatura di 1 grado dà un aumento di
onde del polso di 6-8 al minuto negli adulti e di 15-20 nei bambini. In quelle
si parla di casi in cui la frequenza del polso non corrisponde alla temperatura
dissociazione del polso e della temperatura, caratteristica della febbre tifoide.
La tachifigmia come riflesso della tachicardia si verifica con disordini autonomici
funzioni, tireotossicosi, indebolimento dell'attività cardiaca, con sangue
perdita. La frequenza cardiaca più elevata si osserva durante la tachi-tachia parossistica
Anatomia dei vasi del collo e della testa
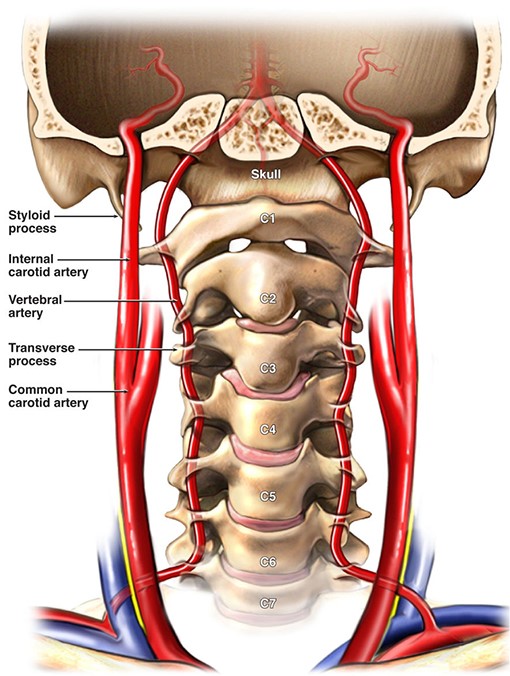
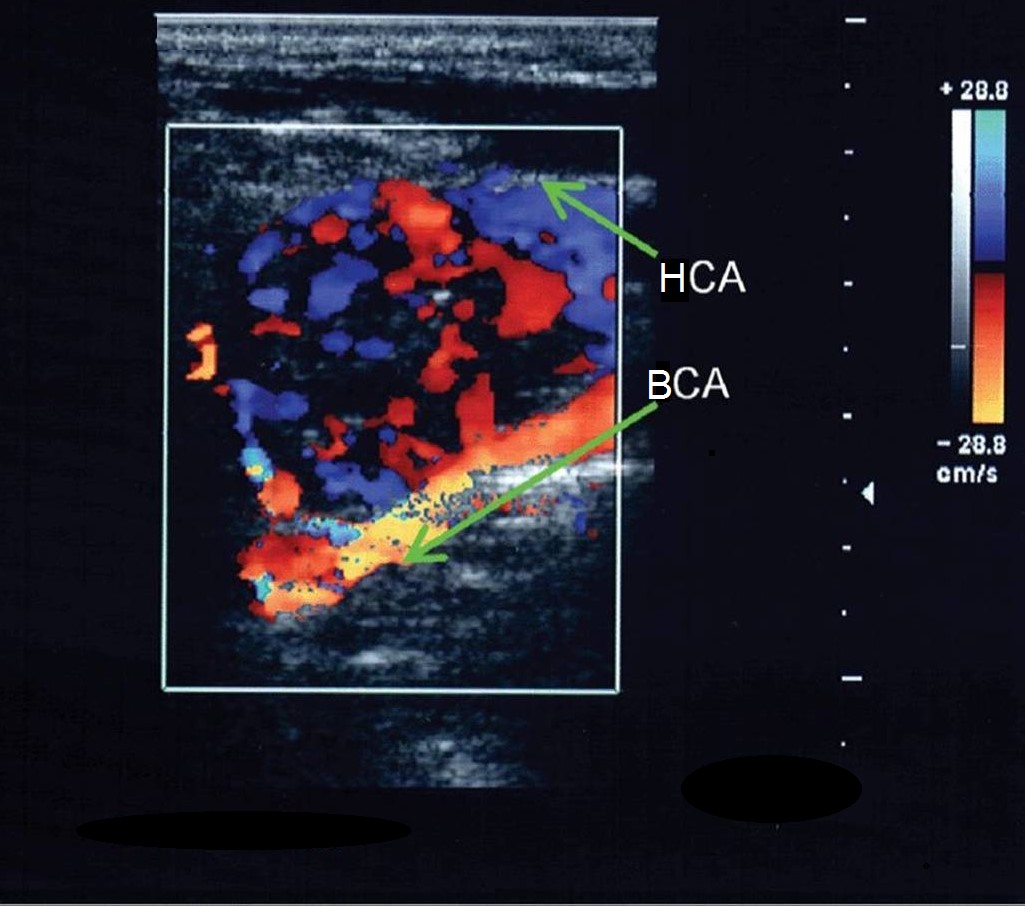
Dall'arco aortico Emergono tre grandi vasi: il tronco brachiocefalico, l'arteria carotide comune sinistra (CCA) e l'arteria succlavia sinistra (SCA). A livello dell’articolazione sternoclavicolare destra, il tronco brachiocefalico è diviso nell’arteria carotide comune destra (CCA) e nell’arteria carotide comune destra (CCA) arteria succlavia(PKA).
Arteria succlavia (SCA) Dapprima passa ad arco sopra la cupola della pleura, lascia il torace attraverso l'apertura superiore e si dirige nello spazio tra i muscoli scaleni anteriore e medio, quindi giace nel solco a. subclaviae delle prime costole e da sotto la clavicola si tuffa ascella, dove è chiamata arteria ascellare. Dal primo segmento della RCA (al bordo interno della parte anteriore muscolo scaleno) partono dall'arteria vertebrale, tronco tiroideo-cervicale, interna arteria toracica; dal segmento II (nello spazio interscaleno) - tronco costocervicale; dal segmento III (all'uscita dallo spazio interscaleno) - l'arteria trasversale del collo.
Clicca sulle immagini per ingrandirle.
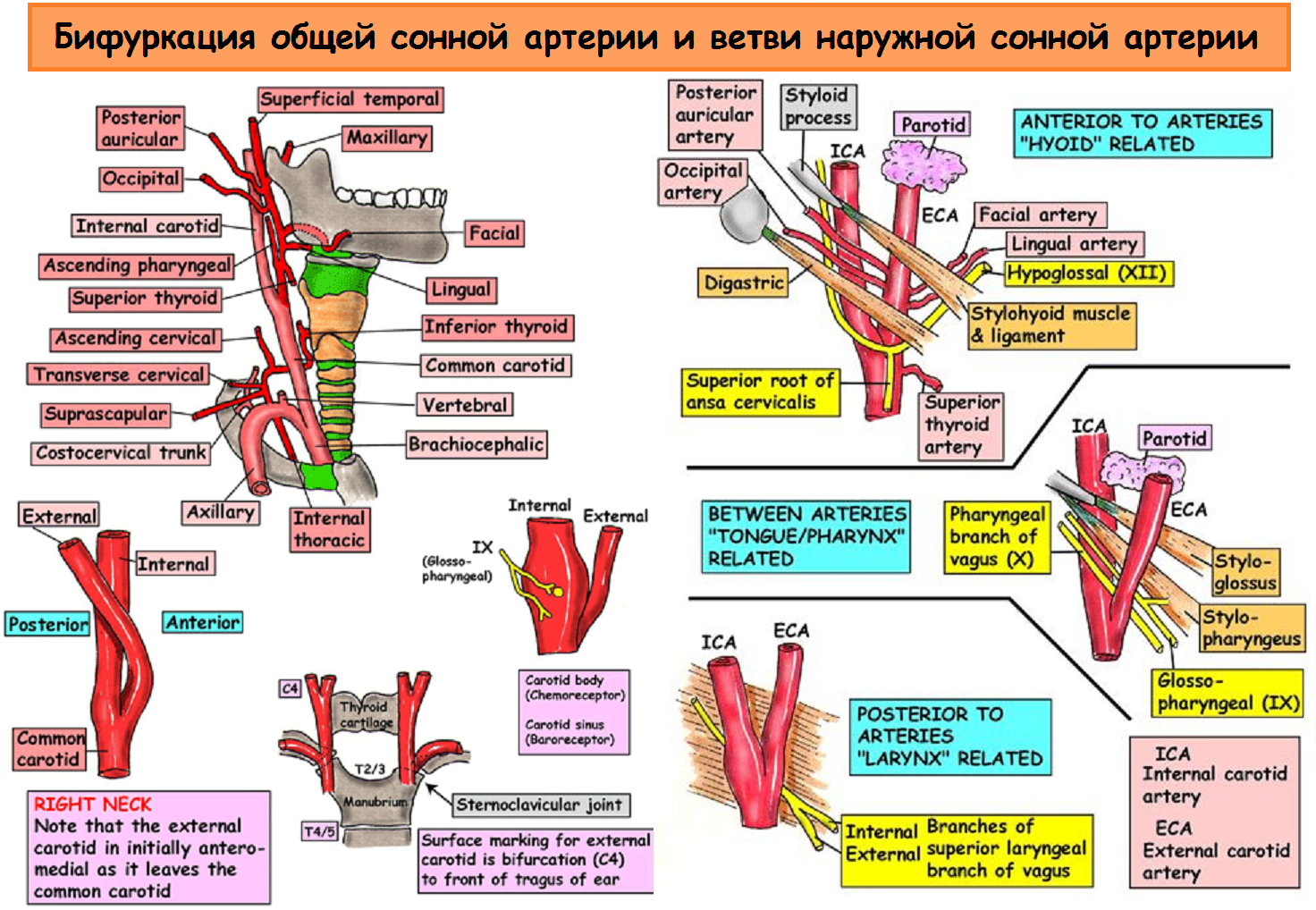
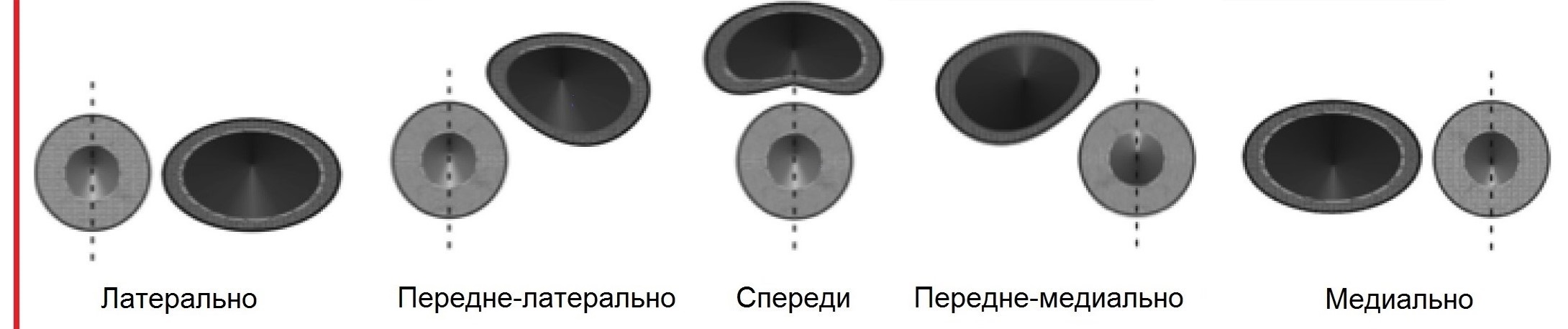
Arteria carotide comune (CAA) situato sul collo dietro i muscoli sternocleidomastoideo e omoioideo e confina lateralmente con la vena giugulare interna e il nervo vago e medialmente con ghiandola tiroidea, esofago, trachea, laringe e faringe. L'arteria carotide comune sinistra è solitamente 20-25 mm più lunga di quella destra. Per tutta la sua lunghezza, la CCA segue verticalmente verso l'alto, non ha rami e solo a livello del bordo superiore della cartilagine tiroidea della laringe è divisa in due grandi vasi: l'arteria carotide esterna (ECA) e interna (ICA). . La piccola espansione alla biforcazione è chiamata seno carotideo o bulbo carotideo. Il seno carotideo può coinvolgere una o tutte le parti della biforcazione, nonché l'ICA o l'ECA. Il punto in cui l’arteria carotide comune si divide in ICA e ECA dovrebbe essere chiamato biforcazione piuttosto che seno carotideo.
| Foto. Opzioni per la posizione del seno carotideo (blu): notare che sebbene il livello di biforcazione (tratteggiato linea bianca) non cambia, il seno carotideo può coprire parte o tutte le parti della biforcazione, così come l'ICA o l'ECA. | ||
 |
||
Il seno carotideo contiene barocettori che rilevano l'allungamento come misura di pressione sanguigna. Di nervo glossofaringeo le informazioni vengono trasmesse ai centri autonomi del cervello, da dove viene regolata la pressione sanguigna. In alcune persone i barocettori sono ipersensibili: la pressione esterna sul seno carotideo può provocarne il rallentamento frequenza cardiaca, calo drastico pressione sanguigna e svenimento.
Situato all'esterno del seno carotideo chemocettori periferici, che determinano il contenuto di ossigeno nel sangue e trasmettono queste informazioni al cervello, da dove viene regolata la frequenza respiratoria.
Arteria carotide esterna (ECA) situato prima medialmente e poi lateralmente dall'ICA; ha un tronco corto; a livello cervicale mascella inferiore, nello spessore della ghiandola parotide, è divisa in otto rami (arteria tiroidea superiore, arteria linguale, arteria facciale, arteria faringea ascendente, arteria occipitale, arteria auricolare posteriore, arteria mascellare e arteria temporale superficiale). Media arteria meningea nasce dall'arteria mascellare e fornisce l'arteria dura meningi- questo è l'unico ramo dell'NSA che penetra nella cavità cranica.
| Foto. Decorso delle arterie carotidi esterne ed interne. | ||
 |
 |
 |
Arteria carotide interna (ICA) ha un diametro maggiore della NSA. Dipartimento primario situato lateralmente o posteriormente e poi medialmente all'ECA. Tra la faringe e la vena giugulare interna (IJV), l'arteria sale verso l'alto fino alla base del cranio e passa attraverso il canale carotideo della piramide osso temporale nella cavità cranica, dove si dipartono i seguenti rami: l'arteria oftalmica, quella anteriore arteria cerebrale, arteria cerebrale media, arteria comunicante posteriore. L'ICA non produce rami sul collo.
| Foto. Biforcazione dell'arteria carotide comune e ramo dell'arteria carotide esterna. | ||
 |
||
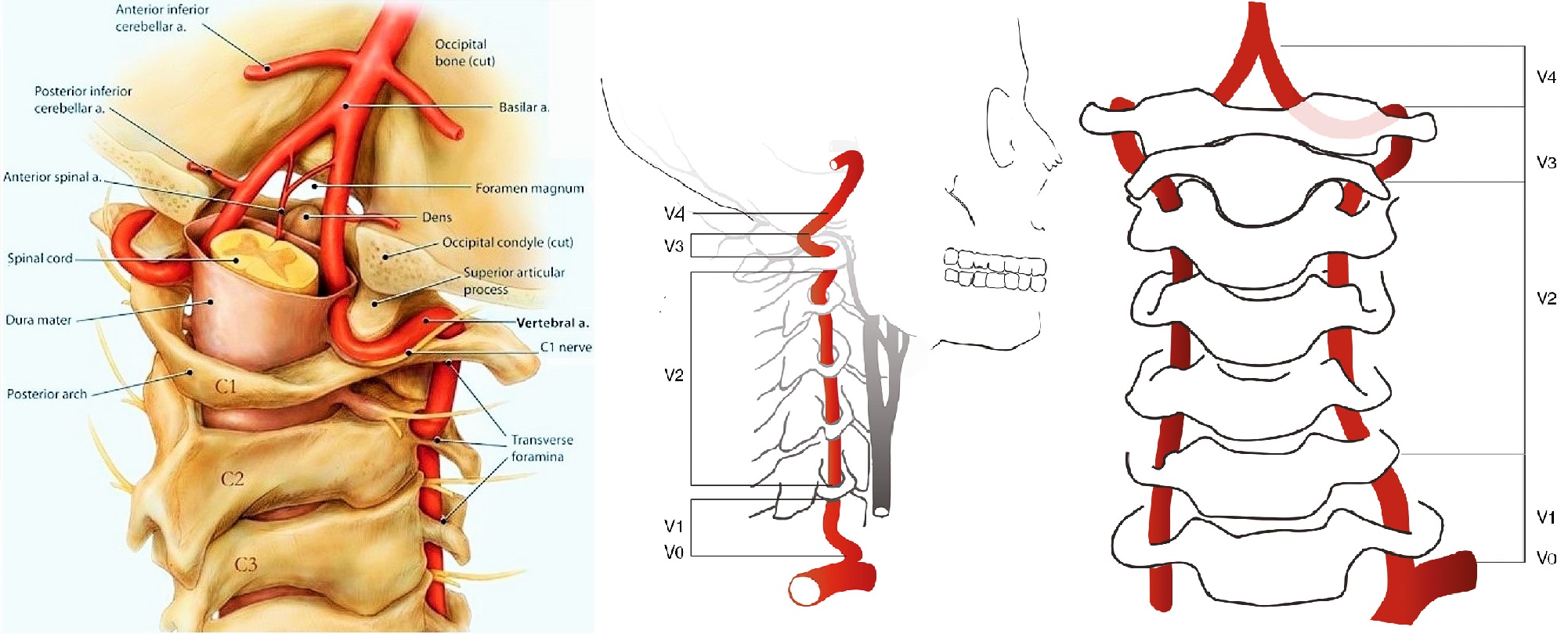
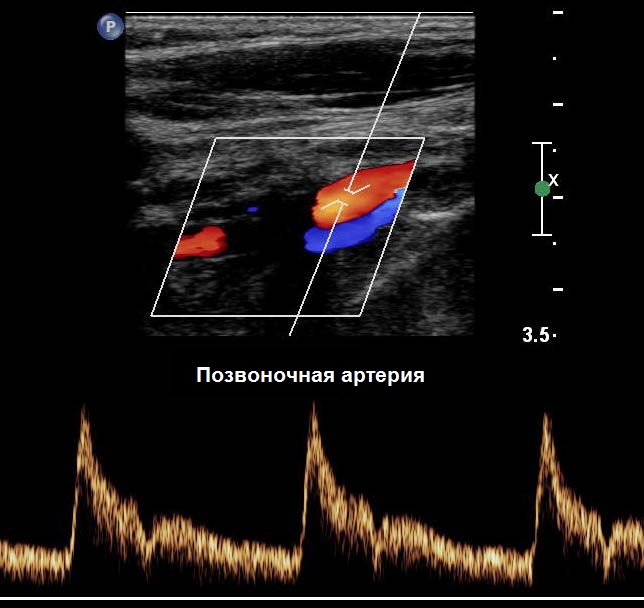
Arteria vertebrale (VA) si discosta dalla RCA al livello VII cervicale vertebra, risale attraverso le aperture dei processi trasversali delle vertebre cervicali VI-I, perfora la membrana atlantooccipitale posteriore ed entra nella cavità cranica attraverso il forame magno. Sul bordo posteriore del ponte, le arterie vertebrali di entrambi i lati si fondono in un'arteria principale (a. basilaris). A livello del bordo anteriore del ponte, l'arteria basilare si divide in due arterie cerebrali posteriori.
Nel PA si distinguono i segmenti extracranico (I, II, III) ed intracranico (IV):
- Segmento: dalla bocca all'ingresso canale osseo processo trasversale della vertebra C6;
- II segmento - nel canale osseo dei processi trasversali delle vertebre C6-C2;
- III segmento - dal punto di uscita dal canale osseo a livello C2 all'ingresso nella cavità cranica attraverso il forame magno (in quest'area si forma una deformazione fisiologica del VA, che attenua la pulsazione);
- Segmento IV - dall'ingresso dell'arteria nella cavità cranica fino alla sua confluenza con il VA del lato opposto.
| Foto. Quattro segmenti dell'arteria vertebrale. | ||
 |
||
Attraverso le arterie comunicanti posteriori e l'arteria comunicante anteriore, l'ICA e la VA formano un'importante anastomosi circolare alla base del cervello: la grande arteria (circolo di Willis). Questa variante strutturale si verifica nel 25% dei casi. Spesso manca una delle arterie di collegamento.
Ecografia Doppler dei vasi della testa e del collo
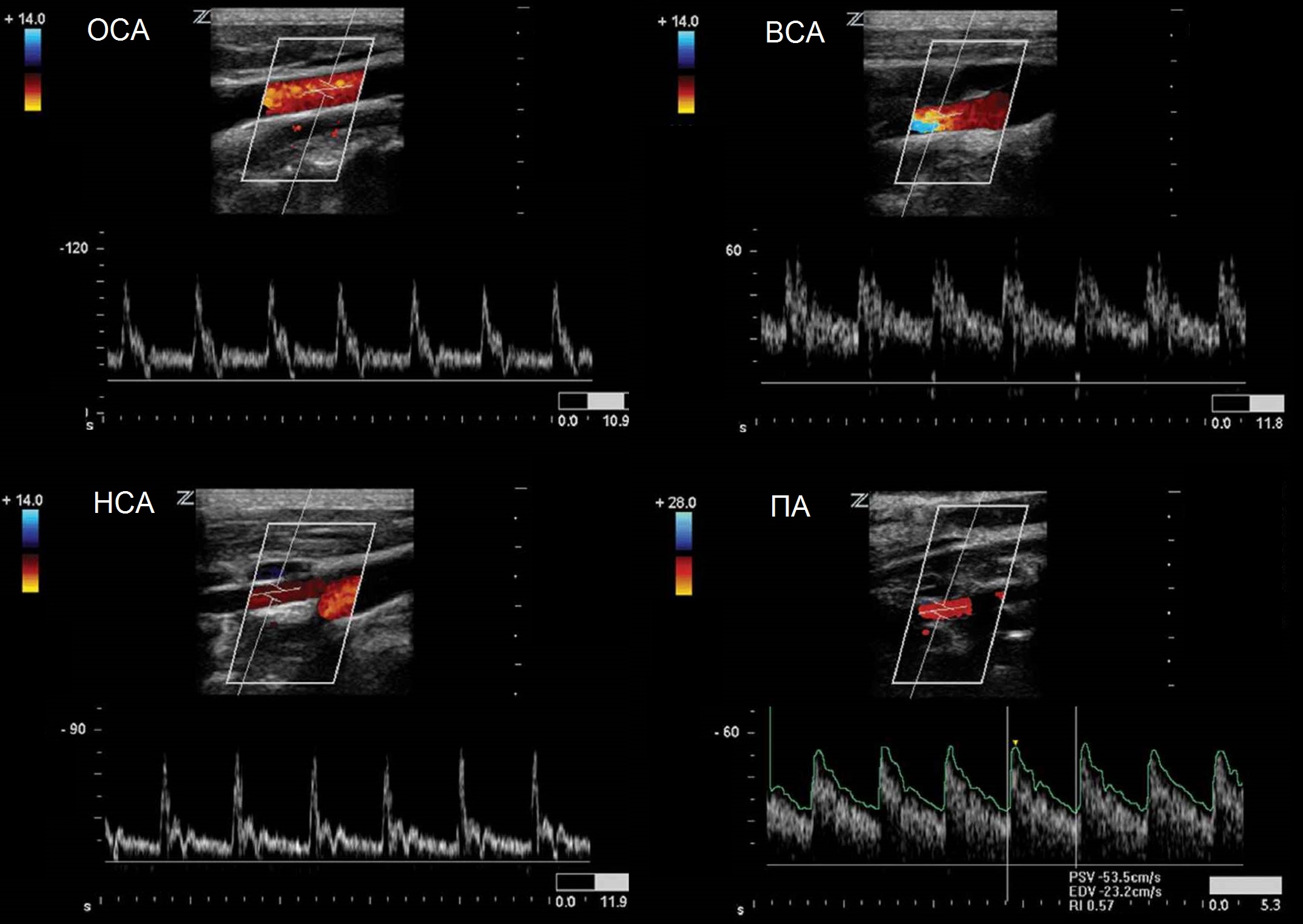
Per valutare l'afflusso di sangue alla testa e al collo, vengono esaminati il tronco brachiocefalico, le arterie succlavie (SCA), le arterie carotidi comuni (CCA), le arterie carotidi esterne (ECA), le arterie carotidi interne (ICA) e le arterie vertebrali (VA). . Posizionare il paziente supino, collo esteso e testa leggermente girata dal lato opposto rispetto al lato da esaminare. Se hai il collo corto e spesso, puoi posizionare un cuscino spesso sotto le spalle. Le velocità del flusso sanguigno variano a seconda stato fisiologico una persona, essendo più elevato durante l'attività fisica che a riposo. Per questo motivo il test dovrebbe essere eseguito dopo che il paziente ha riposato per 5-10 minuti. 6-12 ore prima del test è consigliabile escludere alcol, nicotina e caffeina. Nelle donne prima della menopausa, è meglio eseguire lo studio nei giorni 1-7 del ciclo.
Per la scansione dei vasi della testa e del collo è adatta una sonda lineare da 7-18 MHz, per le strutture profonde è necessaria una sonda convessa da 2,5-6 MHz e per la scansione transcranica una sonda con array fasico da 1,8-2,0 MHz è obbligatorio. Avviare lo studio in modalità B e quindi utilizzare il color Doppler. Per valutare correttamente le pareti e il lume arterioso, la scansione deve essere eseguita sui piani trasversale e longitudinale. Nei segmenti prossimale e distale delle arterie, così come in qualsiasi posizione sospetta, eseguire l'analisi dello spettro.
Importante!!! Per ottenere un'immagine nitida della parete vascolare in modalità B, il fascio di ultrasuoni viene diretto perpendicolarmente (90°). Ciò garantisce la massima intensità di riflessione ed eco nell'immagine. Richiede un sensore lineare ad alta frequenza superiore a 7 MHz (7 MHz ha una risoluzione di 0,22 mm e 12 MHz ha una risoluzione di 0,128 mm).
L'ecografia mostra tre strati della parete arteriosa:
- Lo strato esterno (tunica avventizia) è costituito da sciolti tessuto connettivo Con alto contenuto fibre elastiche e collagene;
- Lo strato intermedio (tunica media) nell'ACC è formato prevalentemente da stroma elastico e nell'ICA da tessuto muscolare liscio;
- Lo strato interno (tunica intima) è costituito dall'endotelio, dalla membrana basale e dallo strato subendoteliale.
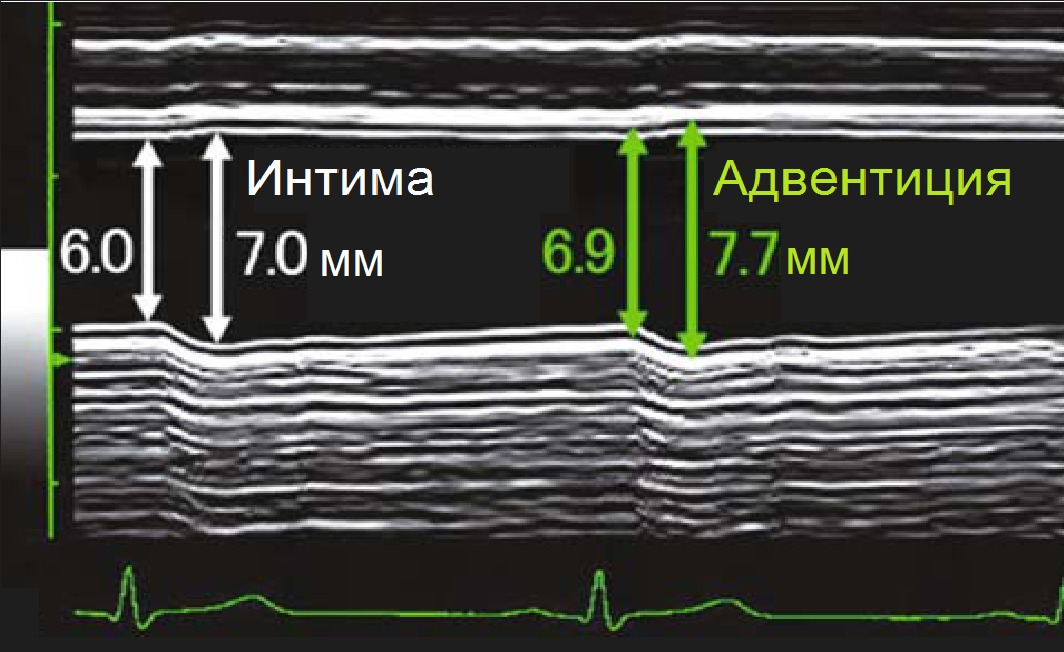
| Foto. Sulla parete lontana della CCA sono chiaramente visibili due linee iperecogene parallele (1, 3) con una zona anecogena intermedia (2): 1 - strato interno (intima), 2 - strato intermedio (media), 3 - strato esterno ( avventizia). Il complesso intima-media (IMC) è costituito da due strati chiaramente differenziati: intima eco-positiva ed eco-media eco-negativa, la sua superficie è liscia. |
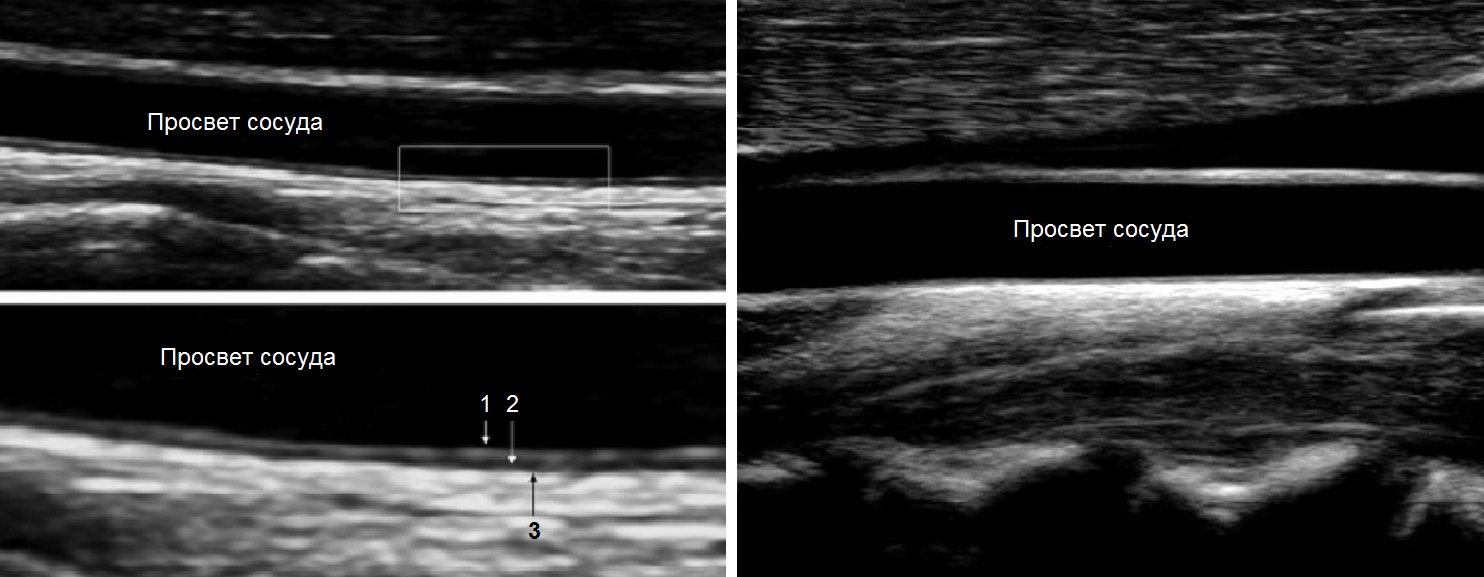 |
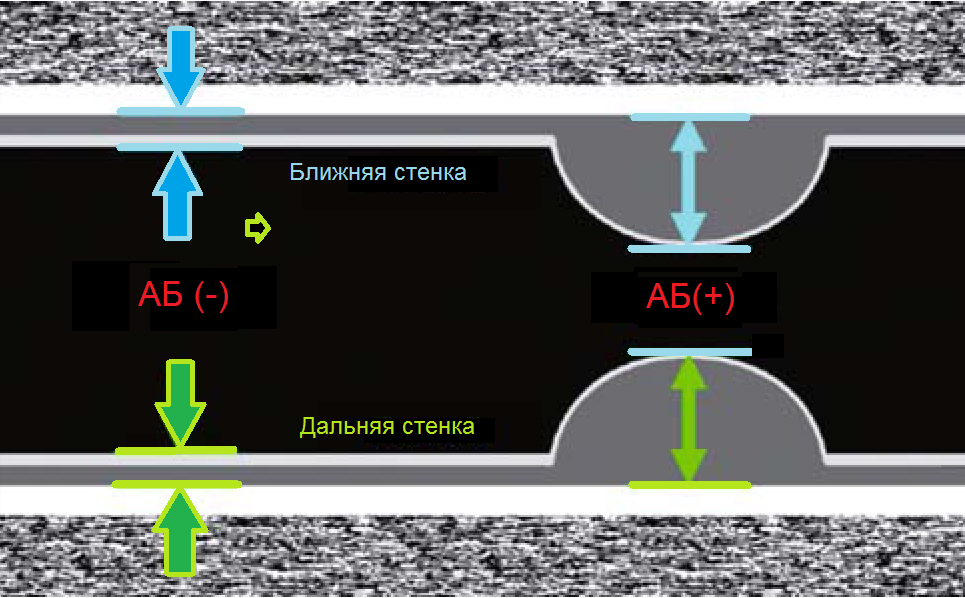
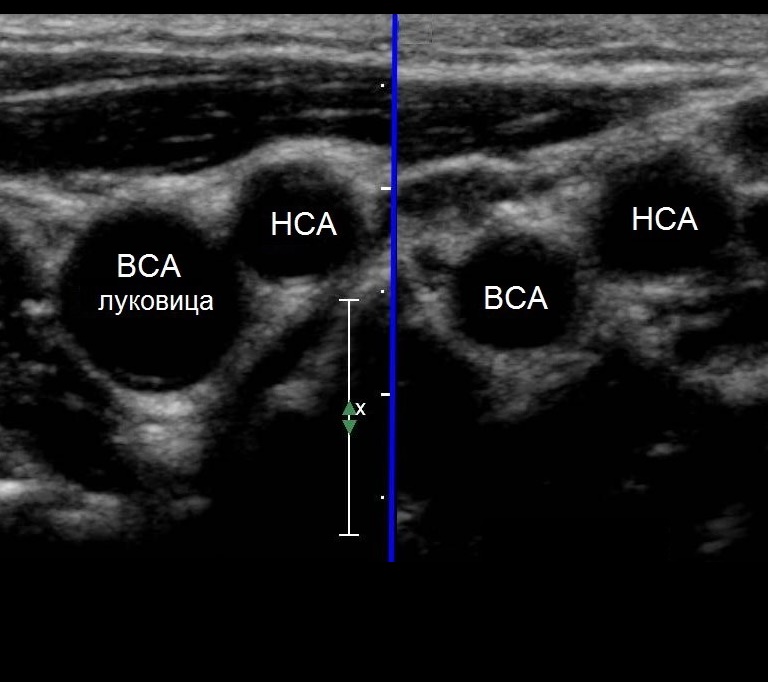
Importante!!! Lo spessore dell'IMC nella CCA è misurato 1,5 cm sotto la biforcazione, nell'ICA e nell'ECA - 1 cm sopra la biforcazione. Normalmente, negli adulti, lo spessore dell'IMT CCA è 0,5-0,8 mm e aumenta con l'età fino a 1,0-1,1 mm. Un'ondulazione significativa e un ispessimento dell'intima indicano aterosclerosi o iperplasia fibromuscolare.
| Foto. A — Come misurare l'IMT in un vaso normale [AB (-)] e nell'aterosclerosi [AB (+)]. B - In modalità M, il diametro del vaso viene misurato in sistole e diastole, nonché tra intima e avventizia. | ||
 |
 |
|
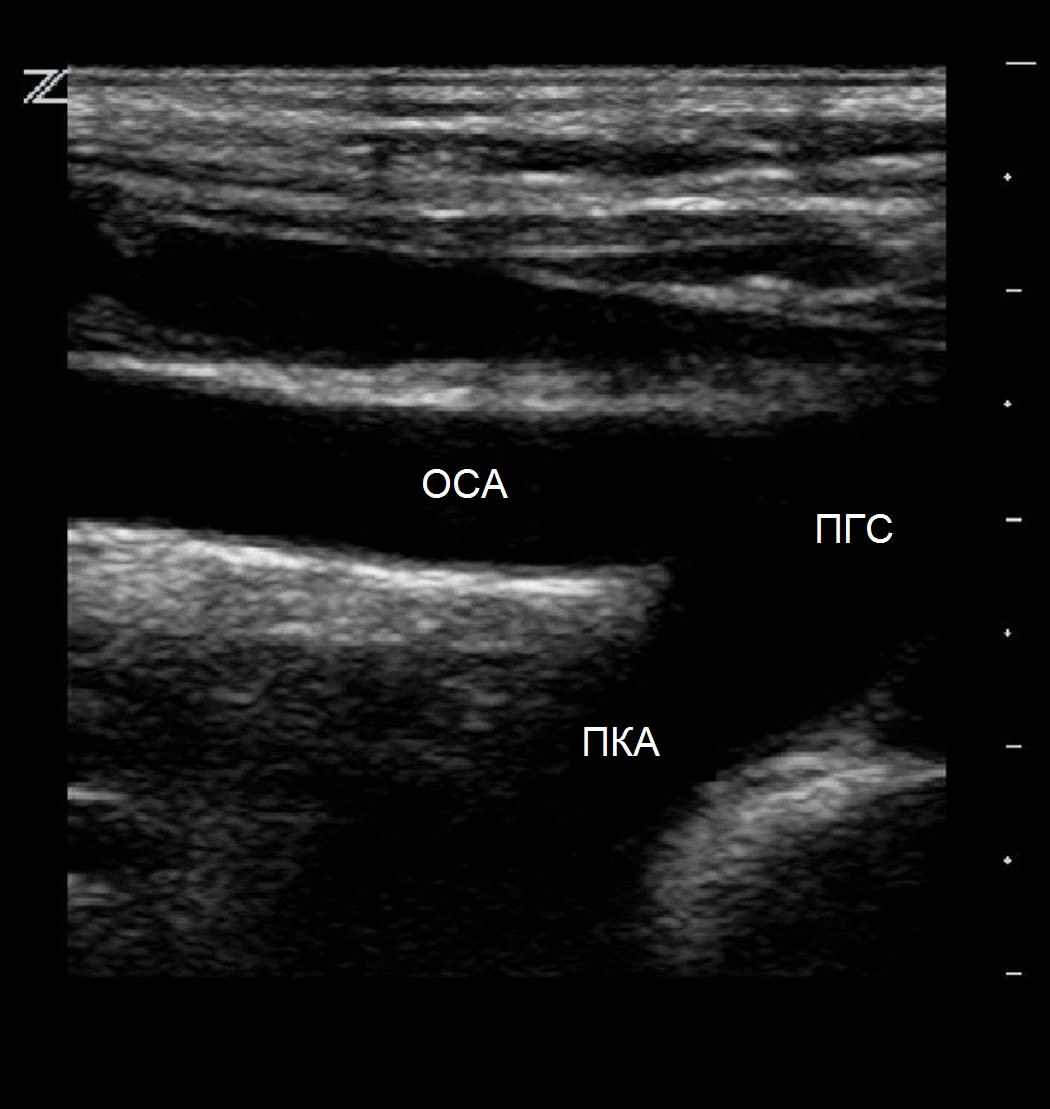
Per visualizzare la parte distale del tronco brachiocefalico, l'apertura della CCA e della RCA, il trasduttore viene posizionato longitudinalmente nell'incisura giugulare e il fascio viene diretto lateralmente. Il primo segmento dell'RCA viene esaminato parallelamente alla clavicola sopra l'articolazione sternoclavicolare, il secondo segmento è parallelo alla clavicola nella regione sopraclavicolare, dirigendo il raggio verso il basso e medialmente, e il terzo segmento è nella regione succlavia.
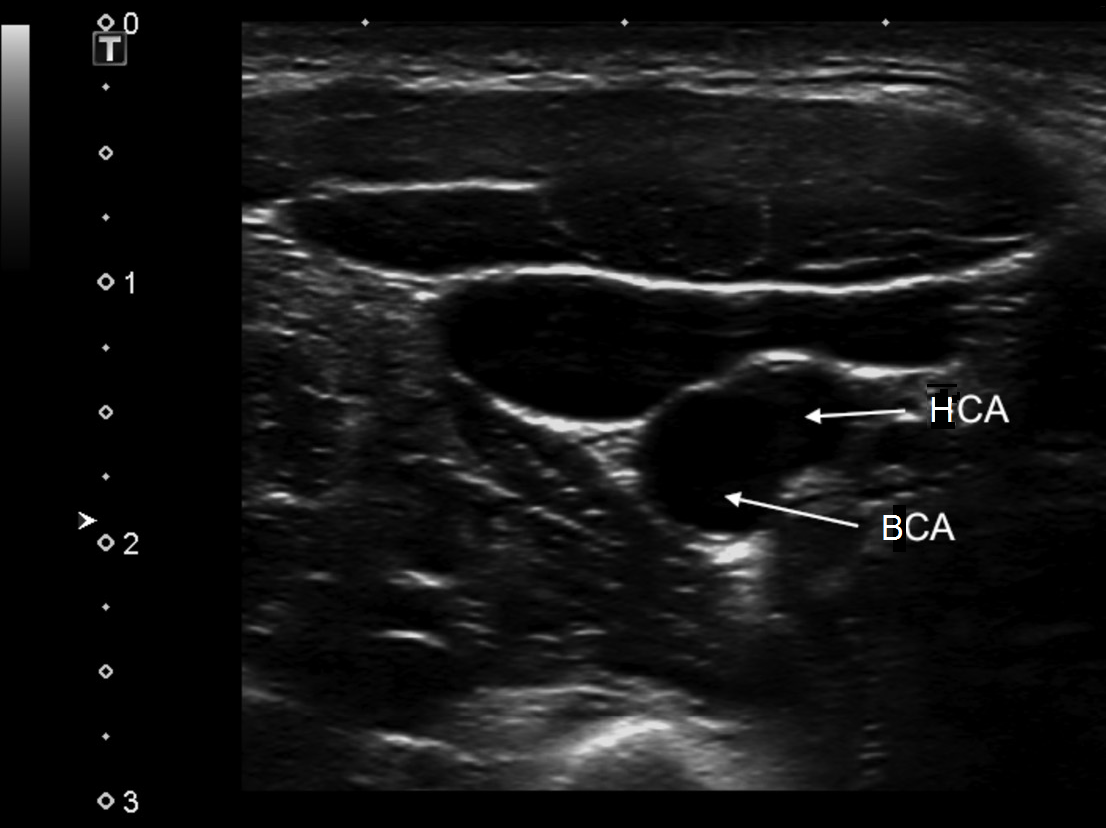
| Foto. R - Il tronco brachiocefalico (BCT) è diviso nell'arteria carotide comune destra (CCA) e nell'arteria succlavia destra (RSA). B - L'arteria carotide comune (CAA) alla base del collo confina medialmente con la ghiandola tiroidea (tiroide) e lateralmente con la vena giugulare interna (IJV). | ||
 |
 |
|
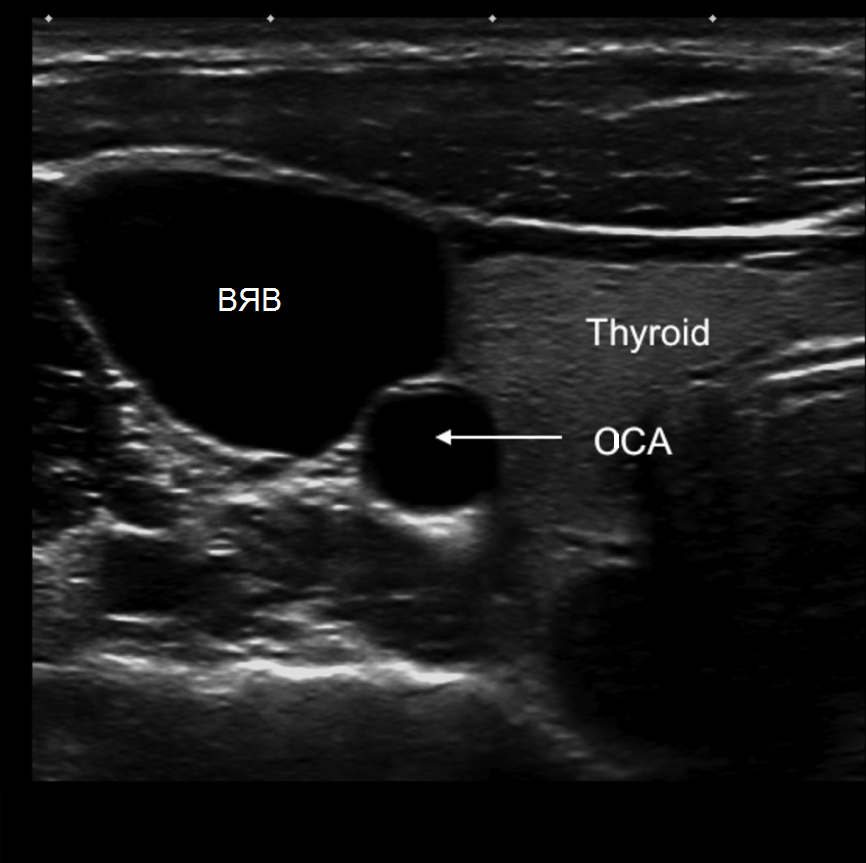
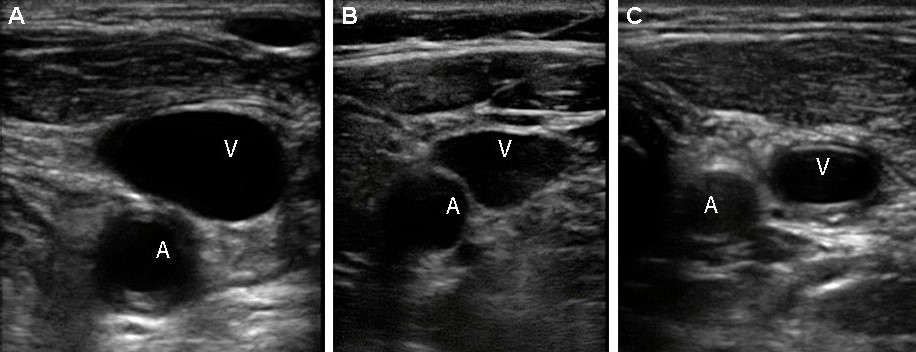
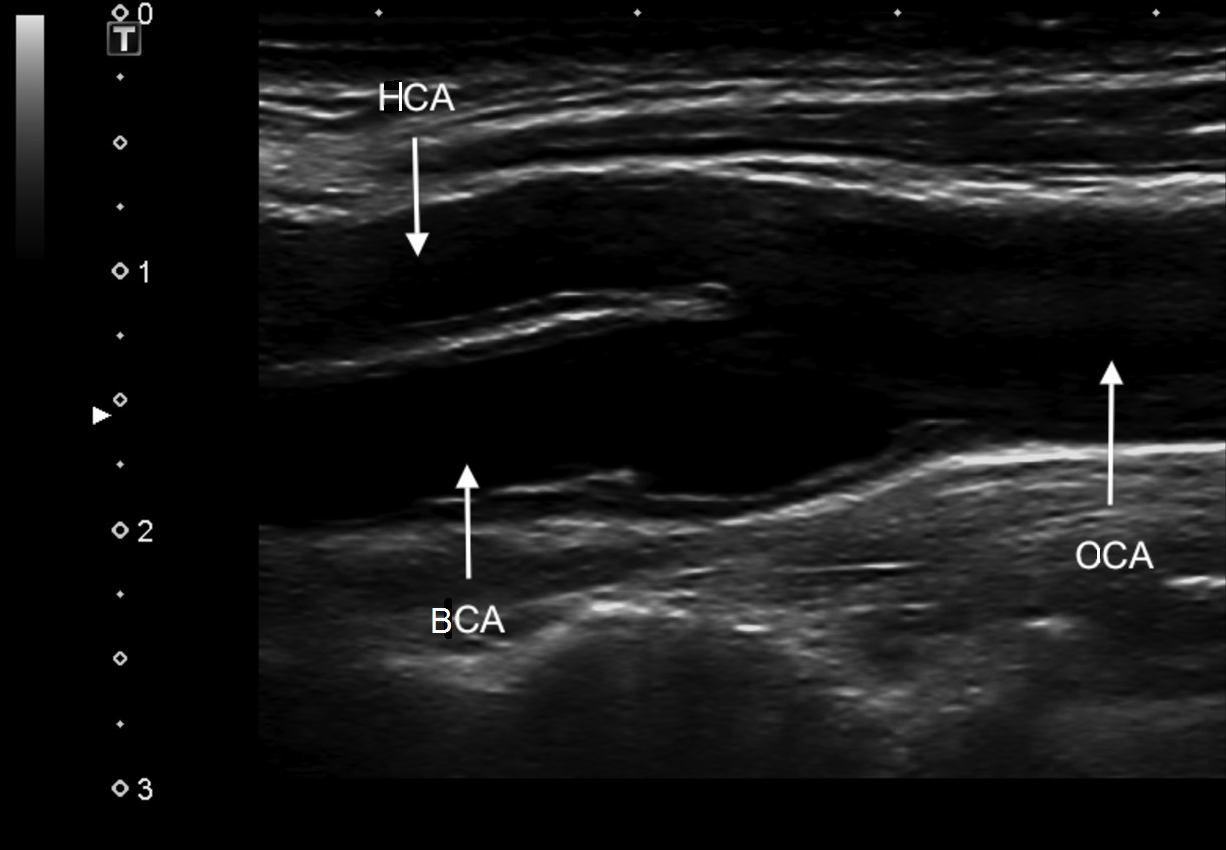
L'arteria carotide comune (CCA) viene valutata alla base del collo. Nel piano trasversale interno vena giugulare(IJV), di regola, si trova lateralmente al CCA. Per distinguere la CCA dalla IJV, premere leggermente i vasi con il sensore: la IJV si comprime sotto pressione, ma la CCA no.
| Foto. Opzioni per la posizione della IJV rispetto alla CCA: A - la IJV (V) si trova quasi anteriormente alla CCA (A). B - La IJV (V) si trova anterolateralmente alla CCA (A). A - La IJV (V) si trova lateralmente alla CCA (A). |
 |
 |
| Foto. Dalla base del collo, spostare il sensore cranialmente nel punto in cui la CCA si divide in ECA e ICA. Nell'area della biforcazione si nota una leggera espansione: il seno carotideo o il bulbo carotideo. A volte sono presenti bulbi larghi con grandi placche in assenza di stenosi significative. | ||
 |
 |
|
| Foto. A — Posizione del sensore per la scansione longitudinale della biforcazione CCA. B — In una sezione longitudinale, l'ACC è divisa in ACI (in alto) e ECA (in basso). L'arteria tiroidea superiore origina dall'ECA. L'inizio dell'ICA è leggermente espanso: il seno carotideo. In una sezione longitudinale, la biforcazione dell'ACC come una tipica "Y" viene raramente visualizzata, poiché l'ICA e l'ECA solitamente si sovrappongono. | ||
 |
 |
|
| Foto. Biforcazione del CCA sulle sezioni trasversale (A) e longitudinale (B). | ||
 |
 |
|
| Foto. A — Nel seno carotideo, vicino alla parete esterna, c'è una zona di flusso a spirale, che è colorata nella modalità flusso colorato Colore blu insieme al flusso laminare rosso lungo l'asse principale dell'arteria carotide interna. Si tratta della cosiddetta zona di separazione del flusso, la cui estensione dipende dall'angolo tra interno ed esterno arterie carotidi. B – Lungo la parete mediale parte prossimale L'ICA contiene il plesso nervoso del seno carotideo e il corpo carotideo. IN in rari casi qui si può vedere un tumore del corpo carotideo. | ||
 |
 |
|
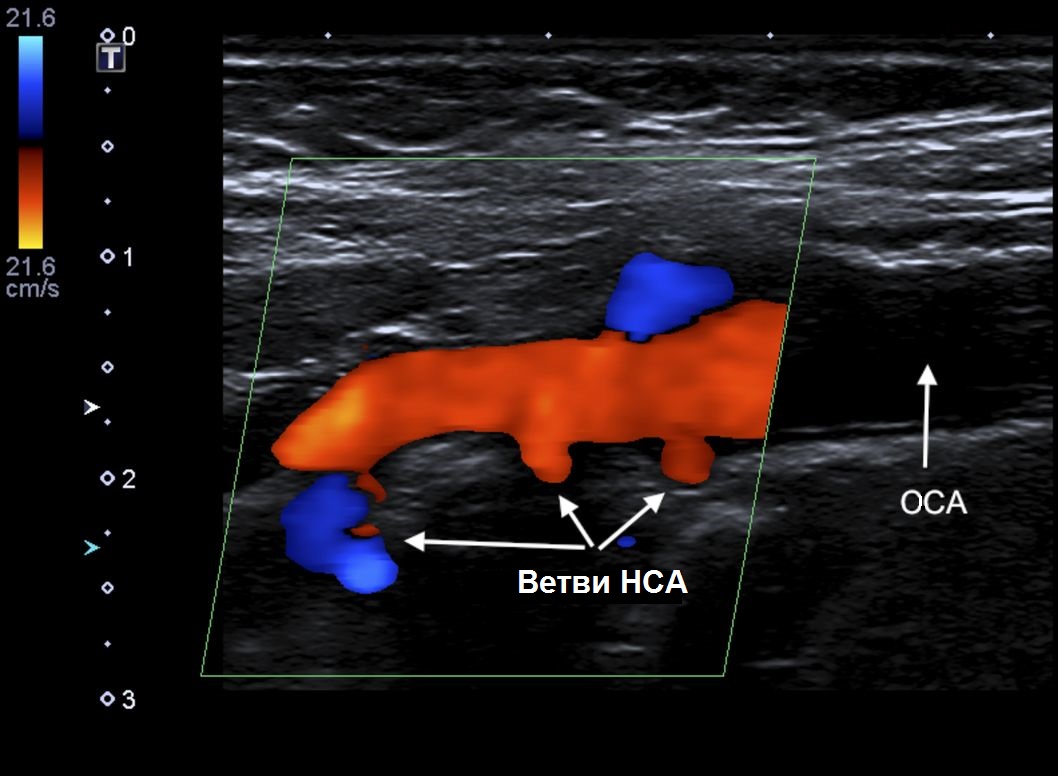
Le variazioni nei rapporti anatomici dell'ICA e dell'ECA rendono difficile la differenziazione di questi vasi, soprattutto nei casi di localizzazione mediale dell'orifizio dell'ICA e con localizzazione elevata della biforcazione dietro l'angolo della mandibola. Cinque differenze tra BSA e NSA:
- A livello della biforcazione, l'ECA è localizzata medialmente, mentre l'ICA è localizzata lateralmente nel 95% dei casi;
- Il diametro dell'ECA è solitamente inferiore al diametro dell'ICA;
- Rami più piccoli nascono dall'ECA nel collo e l'ICA non ha rami extracranici;
- Quando si esamina l'ECA toccando leggermente l'arteria temporale superficiale, si vedrà un artefatto di riverbero in modalità B o onda T nello spettro;
- L'ECA ha una velocità di picco sistolica più elevata e una velocità diastolica inferiore rispetto all'ICA.
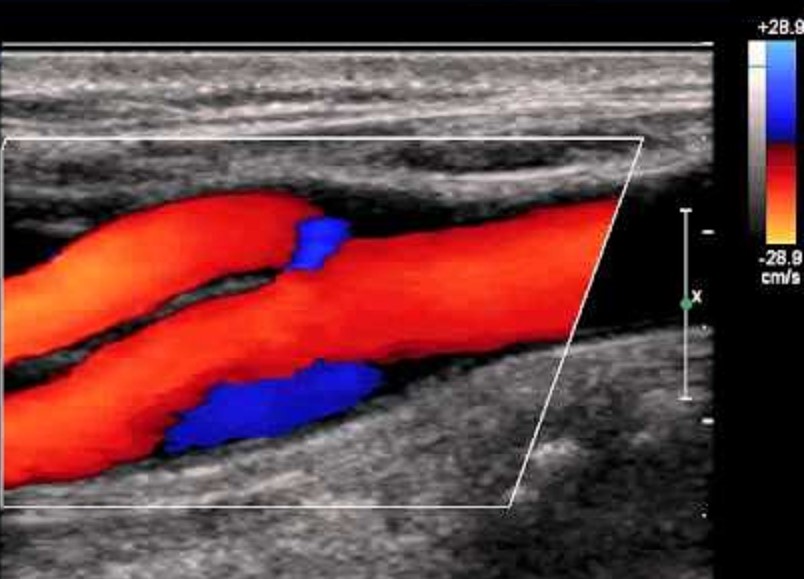
| Foto. Filiali della Corte dei conti in B-mode (A) e con CDK (B). | ||
 |
 |
|
Importante!!! Quantificazione il flusso sanguigno è possibile purché la scelta giusta angolo di insonazione Puntare sempre il sensore lungo il flusso e NON verso la parete del vaso. Un angolo di 0° fornisce l'errore più piccolo. Ciò è raramente ottenibile, ma quando ci si avvicina a 0° l'errore diminuisce. Se l'angolo è maggiore di 60° l'errore aumenta esponenzialmente. Normale lineare e indicatori di volume flusso di sangue in ingresso arterie principali testa e collo negli adulti, vedere .
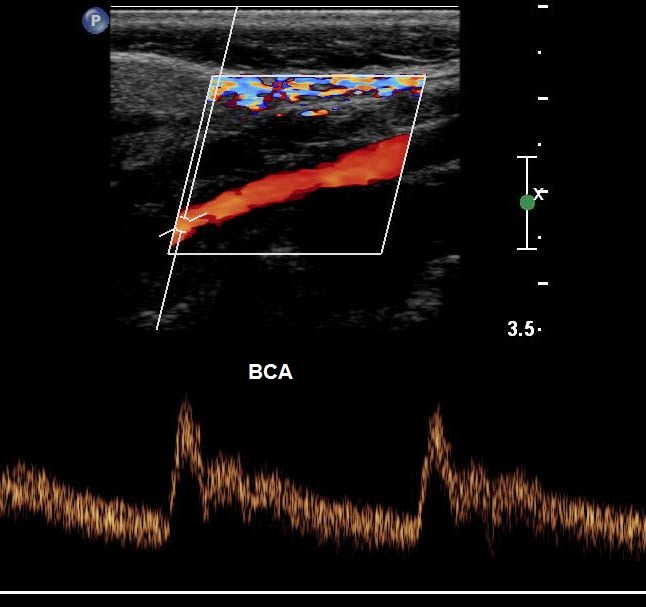
| Foto. A - Posizione del sensore durante la scansione longitudinale della CCA. B - Forma normale spettro della CCA: nella CCA, la componente sistolica è superiore all'ICA e la componente diastolica è media tra ICA e ECA. Nel punto di transizione dalla sistole alla diastole, viene determinata una tacca dicrotica. | ||
 |
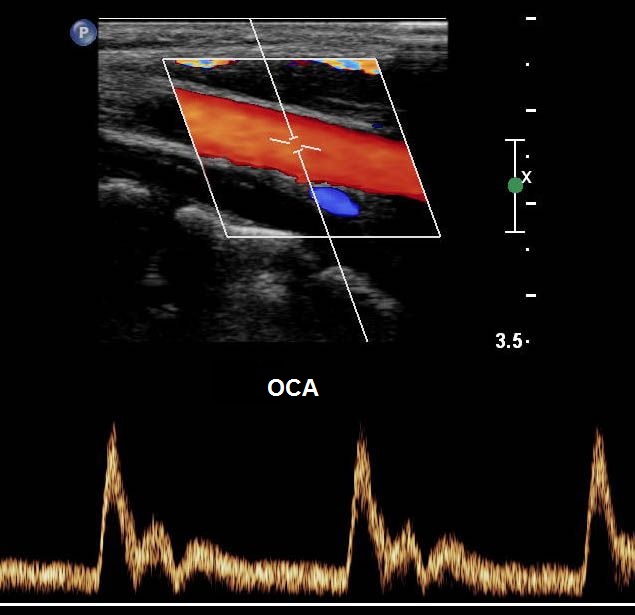 |
|
| Foto. A - Posizione del sensore durante la scansione longitudinale della bocca dell'ECA. B - Forma dello spettro normale dell'ECA: forte aumento, picco sistolico stretto, pulsazione pronunciata durante la sistole e la diastole iniziale, velocità diastolica bassa rispetto all'ICA, elevata resistenza e può essere un flusso retrogrado in diastole. Per identificare l'ECA, è stata utilizzata una leggera percussione sull'arteria temporale superficiale (TT). | ||
 |
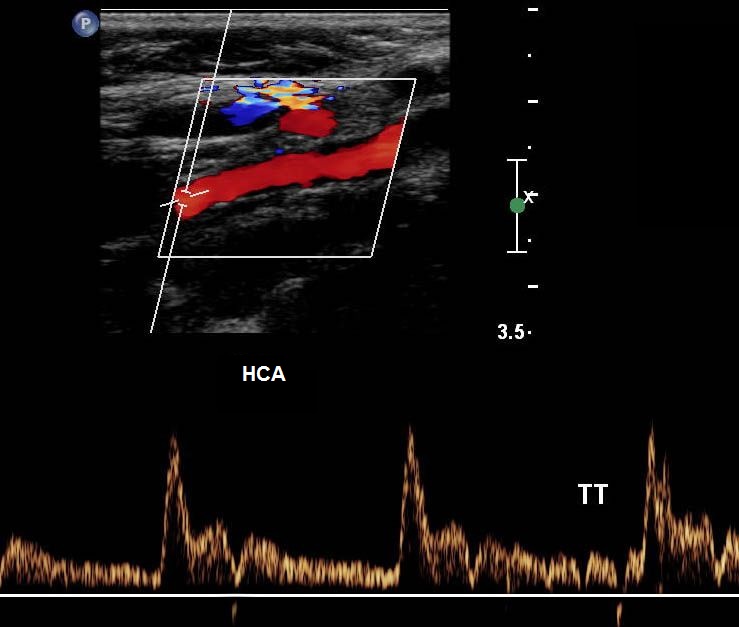 |
|
| Foto. A - Posizione del sensore durante la scansione longitudinale dell'ICA distale. B - Forma normale dello spettro ICA: aumento graduale, ampio picco sistolico, quasi nessuna pulsazione, velocità telediastolica elevata. Se l'imbarcazione non è tortuosa, dovresti vedere un segnale a bassa resistenza con una finestra spettrale chiara sotto la curva. | ||
 |
 |
|
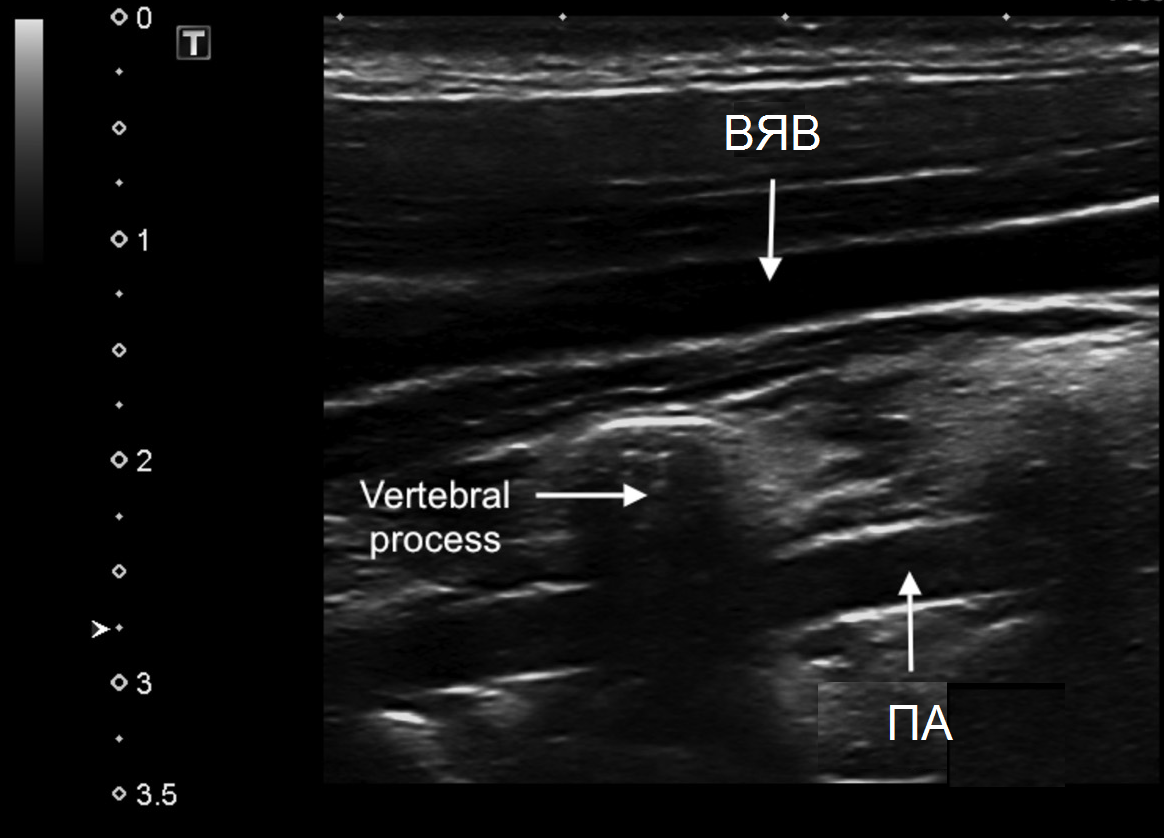
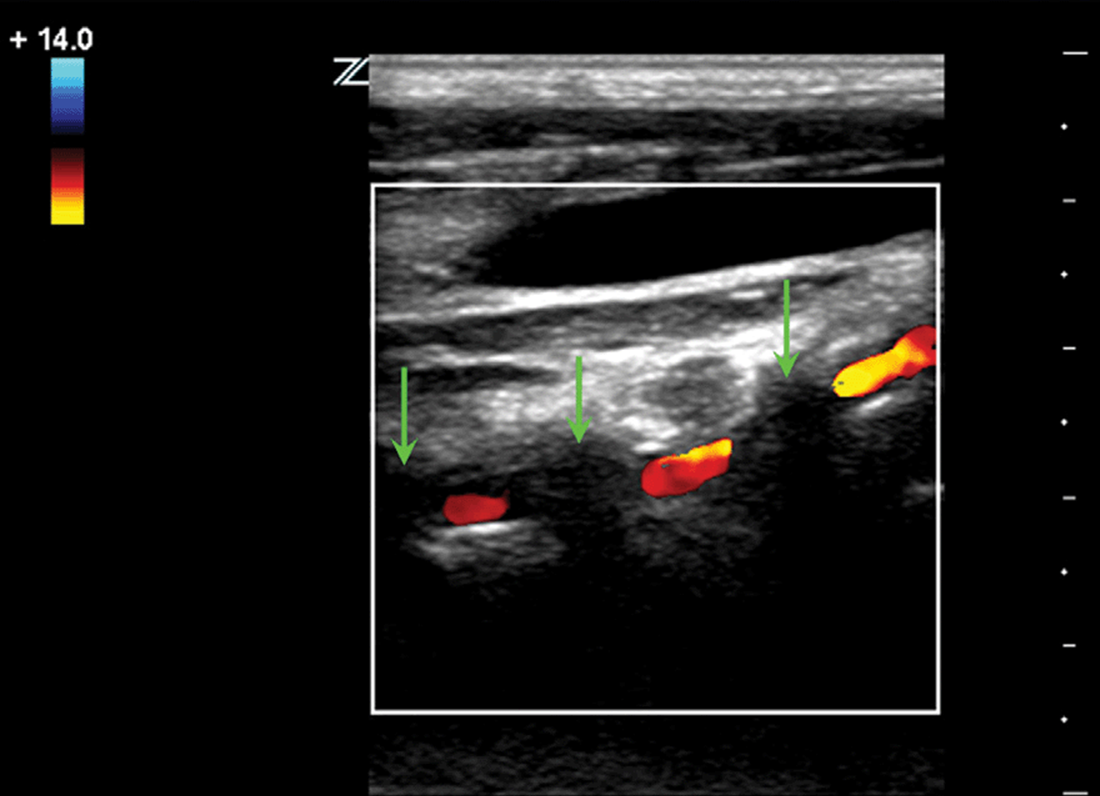
L'arteria vertebrale (VA) può essere scansionata solo longitudinalmente. Il sensore è posizionato parallelamente alla linea mediana del collo medialmente dal muscolo sternocleidomastoideo, spostandosi dall'angolo della mascella inferiore al bordo superiore della clavicola. Il II segmento del VA è definito come una struttura tubolare, interrotta da un'ombra acustica proveniente dai processi trasversali delle vertebre.
| Foto. II segmento del VA in B-mode (A) e con CDK (B): Poiché il VA passa attraverso il canale osseo dei processi trasversi delle vertebre cervicali, l'arteria ha un aspetto intermittente, e nella sede del trasverso processi vediamo l'ombreggiamento acustico (frecce). Non è possibile vedere completamente il II segmento del PA. Se la velocità del flusso sanguigno nelle aree adiacenti è approssimativamente la stessa, non si verificano cambiamenti patologici nella zona "cieca". | ||
 |
 |
|
L'asimmetria del diametro VA è quasi una regola; solitamente il lume del VA sinistro è più grande del VA destro. Se il VA non origina dalla RCA, ma dall'arco aortico o dal tronco tiroideo-cervicale, allora ciò si accompagna ad una diminuzione del suo diametro. Il piccolo diametro del VA (2,0-2,5 mm) è accompagnato da un'asimmetria del flusso sanguigno, la cosiddetta. “predominanza emodinamica” dell’arteria di diametro maggiore. La diagnosi di ipoplasia VA è valida se il diametro è inferiore a 2 mm, e anche se una delle arterie è 2-2,5 volte più piccola dell'altra.
| Foto. A - Posizione del sensore durante la scansione longitudinale del II segmento del VA. B - Forma dello spettro PA normale: il flusso sanguigno è sempre anterogrado (al cervello), forma d'onda a bassa impedenza (aumento graduale, picco sistolico ampio, flusso continuo e velocità telediastolica elevata), simile all'ICA. | ||
 |
 |
|
Importante!!! I segnali periferici possono provenire dal tronco tiroideo-cervicale passando accanto all'AP. Per differenziare il tronco tiroideo-cervicale e l'AP è necessario esercitare una leggera pressione ghiandola tiroidea, in questo caso lo spettro Doppler proveniente dal tronco scudo-cervicale risulterà deformato.
| Foto. Nella CCA e nell'ECA, la curva Doppler ad alta resistenza presenta una grande differenza tra PSV ed EDV, pulsazioni pronunciate nella tarda sistole e nella prima diastole (tacca dicrotica). Nell'ICA e nel VA, il flusso sanguigno è anterogrado (al cervello) in tutte le fasi del ciclo cardiaco e la curva Doppler è a bassa resistenza: la differenza tra PSV ed EDV è insignificante. Questa differenza è spiegata dal fatto che il sangue attraverso l'ICA e l'AP va direttamente al cervello, il che richiede cure eccezionali. | ||
 |
||
Misurare flusso sanguigno volumetrico PA su entrambi i lati. Viene preso il diametro della nave e velocità media. Portata volumetrica totale di arterie vertebrali dovrebbe essere almeno 250 ml al minuto (secondo Zwiebel). Questo è importante quando ci sono sintomi cerebrali e le aree carotidi sono pulite.
Per esaminare l'orifizio VA, il sensore viene spostato lungo il bordo posteriore di m. sternocleidomastoideo alla clavicola. Si valuta il livello di ingresso nel canale osseo dei processi trasversi delle vertebre cervicali e la tipologia di origine dal RCA. Il III segmento dell'AP viene scansionato con un sensore convesso (install programma vascolare). A causa della deformazione fisiologica, è impossibile valutare correttamente il flusso sanguigno nel terzo segmento del VA. L'esame del segmento IV del VA e dell'arteria basilare prossimale viene effettuato attraverso il forame magno con il paziente disteso a pancia in giù o seduto con le spalle all'esaminatore con la testa piegata in avanti il più possibile. Utilizzare un sensore Phased Array da 1,8-2,5 MHz
Prendersi cura di se stessi, Il tuo diagnostico!
ANGIOGRAFIA
ANGICARDIOGRAFIA
Esame a raggi X delle cavità del cuore e grandi vasi dopo l'iniezione nel flusso sanguigno agente di contrasto utilizzando un catetere. Utilizzato per diagnosticare difetti cardiaci congeniti e acquisiti e anomalie dello sviluppo dei grandi vasi. Permette di identificare la natura, la localizzazione del difetto, i disturbi circolatori. Controindicazioni - malattie acute fegato e reni, grave danno miocardico, maggiore sensibilità ai preparati a base di iodio.
BIOPSIA
Asportazione intravitale di tessuti o organi per l'esame al microscopio. Consente di determinare con precisione la patologia esistente, nonché di diagnosticare stadi clinicamente poco chiari e iniziali di neoplasie e di riconoscere vari fenomeni infiammatori. La biopsia ripetuta traccia la dinamica del processo patologico e l'impatto su di esso misure terapeutiche. Nelle cliniche e negli ospedali moderni, su un paziente su tre viene eseguita una biopsia, il materiale può essere prelevato da quasi tutti gli organi con strumenti speciali.
VETTORCARDIOGRAFIA
Registrazione dell'attività elettrica del cuore mediante dispositivi speciali: elettrocardioscopi vettoriali. Consente di determinare i cambiamenti nell'entità e nella direzione del campo elettrico del cuore durante il ciclo cardiaco. Il metodo è un ulteriore sviluppo dell'elettrocardiografia. In clinica viene utilizzato per diagnosticare lesioni miocardiche focali, ipertrofia ventricolare (soprattutto in fasi iniziali) e disturbi del ritmo.
La ricerca viene effettuata con il paziente in posizione supina, applicando gli elettrodi sulla superficie del torace. La differenza di potenziale risultante viene registrata sullo schermo del tubo a raggi catodici.
CATERIZZAZIONE DEL CUORE
Inserimento di cateteri speciali nelle cavità del cuore attraverso vene e arterie periferiche. Utilizzato per diagnosticare difetti cardiaci complessi, chiarire indicazioni e controindicazioni per il trattamento chirurgico di una serie di malattie del cuore, dei vasi sanguigni e dei polmoni, per identificare e valutare patologie cardiache, coronariche e insufficienza polmonare. Il cateterismo non richiede alcuna preparazione speciale del paziente. Di solito viene effettuato al mattino (a stomaco vuoto) in un laboratorio di cateterizzazione (con attrezzature speciali) da medici professionalmente formati. La tecnica si basa sull'introduzione di cateteri nel cuore attraverso l'aorta mediante puntura dell'arteria femorale destra. Dopo lo studio, i pazienti hanno bisogno riposo a letto durante il primo giorno. Il cateterismo consente di studiare la struttura e la funzione di tutte le parti del sistema cardiovascolare. Con il suo aiuto, è possibile determinare la posizione e la dimensione esatta delle singole cavità del cuore e dei grandi vasi, identificare i difetti nei setti cardiaci e anche rilevare lo scarico anormale dei vasi sanguigni. Attraverso il catetere è possibile registrare la pressione sanguigna, l'elettrocardiogramma e il fonocardiogramma e ottenere campioni di sangue da parti del cuore e dei grossi vasi.
Viene anche utilizzato per scopi medicinali per la somministrazione medicinali. Inoltre, utilizzando cateteri speciali, viene eseguita un'operazione cardiaca (occlusione del dotto arterioso pervio, eliminazione della stenosi valvolare). È possibile che con il miglioramento dei metodi di ricerca senza sangue (come gli ultrasuoni, ecc.), il cateterismo cardiaco in scopi diagnostici sarà usato meno frequentemente e con scopo terapeutico- più spesso.
MONITORARE LA SORVEGLIANZA
Viene effettuato per diverse ore o giorni con la registrazione continua delle condizioni del corpo. Il monitoraggio viene effettuato sulla frequenza cardiaca e respiratoria, sulla pressione arteriosa e venosa, sulla temperatura corporea, sull'elettrocardiogramma, ecc.
In genere, il monitoraggio viene utilizzato:
per il rilevamento immediato delle condizioni, pericoloso per la vita paziente e disponibile assistenza di emergenza;
per registrare i cambiamenti in un dato momento, ad esempio per registrare le extrasistoli. Nel primo caso vengono utilizzati monitor fissi, dotati di un allarme che si accende automaticamente quando i valori degli indicatori si discostano oltre i limiti stabiliti dal medico. Tale controllo viene stabilito su un paziente con complicazioni potenzialmente letali: disturbi del ritmo cardiaco, pressione sanguigna, respirazione, ecc. In altri casi vengono utilizzati dispositivi portatili che consentono la registrazione continua e a lungo termine di un ECG su un nastro magnetico che si muove lentamente . Il monitor portatile è montato su una cintura gettata sulla spalla del paziente o su una cintura elastica.
PUNTURA
Puntura di tessuti con ago cavo o altro strumento a scopo diagnostico o terapeutico. In questo modo si ottiene materiale da vari organi, vasi, cavità o formazioni patologiche (soprattutto tumori) per un esame al microscopio più accurato e approfondito. Punture diagnostiche Vengono inoltre utilizzati per introdurre sostanze radiopache e sostanze marcate con isotopi radioattivi nelle ossa, nei vasi e nelle cavità per studiare le funzioni di sistemi e organi. Questo metodo viene utilizzato per misurare la pressione nei grandi vasi, parti del cuore ed esaminare gli organi utilizzando strumenti speciali. Necessario per somministrare farmaci quando anestesia locale e blocchi di novocaina. Serve per l'infusione del sangue, dei suoi componenti, dei sostituti del sangue e per ottenere il sangue dai donatori. Utilizzando un ago è possibile rimuovere dalle cavità i contenuti patologici, come gas, pus, liquido ascitico, nonché svuotarli Vescia se è impossibile cateterizzarlo. Nell'area della puntura prevista, la pelle del paziente viene trattata con un antisettico. I tessuti superficiali vengono perforati senza anestesia; i tessuti profondi vengono perforati sotto anestesia locale e talvolta sotto anestesia. Vengono utilizzati aghi di varie lunghezze e diametri. Dopo la puntura il paziente è sotto la supervisione di un medico.
DIAGNOSTICA RADIOISOTOPICA
Riconoscimento di cambiamenti patologici nel corpo umano utilizzando composti radioattivi. Si basa sulla registrazione e sulla misurazione delle radiazioni dei farmaci introdotti nel corpo. Con il loro aiuto studiano il funzionamento di organi e sistemi, il metabolismo, la velocità del flusso sanguigno e altri processi. Nella diagnostica dei radioisotopi vengono utilizzati due metodi:
1) Al paziente viene somministrato un farmaco radiofarmaceutico, seguito da uno studio del suo movimento o della sua concentrazione disuguale negli organi e nei tessuti.
2) Le sostanze marcate vengono aggiunte nella provetta con il sangue da analizzare, valutandone l'interazione. Questo è il cosiddetto test di screening per la diagnosi precoce varie malattie tra un numero illimitato di persone.
Le indicazioni per la ricerca sui radioisotopi sono le malattie delle ghiandole secrezione interna, organi digestivi, nonché ossa, cardiovascolari, sistemi ematopoietici, cervello e midollo spinale, polmoni, organi escretori, sistema linfatico. Viene effettuato non solo se si sospetta qualche patologia o se esiste una malattia nota, ma anche per chiarire l'entità della lesione e valutare l'efficacia del trattamento.
Non ci sono controindicazioni alla ricerca sui radioisotopi, ci sono solo alcune restrizioni. Grande importanza ha un confronto tra dati di radioisotopi, raggi X e ultrasuoni.
Esistono sei metodi principali di diagnostica dei radioisotopi: radiometria clinica, radiografia, radiometria del corpo intero, scansione e scintigrafia, determinazione della radioattività di campioni biologici, studio dei radioisotopi di campioni biologici in vitro.
Radiografia- registrazione delle dinamiche di accumulo e ridistribuzione da parte dell'organo del farmaco radioattivo somministrato. Viene utilizzato per studiare processi che si verificano rapidamente, come la circolazione sanguigna, la ventilazione, ecc.
Radiometria del corpo intero- effettuato utilizzando un contatore speciale. Il metodo ha lo scopo di studiare il metabolismo di proteine, vitamine, funzioni tratto gastrointestinale, nonché per studiare la radioattività naturale del corpo e la sua contaminazione con prodotti di decadimento radioattivi.
Scansione e scintigrafia progettato per ottenere immagini di organi che concentrano selettivamente il farmaco. L'immagine risultante della distribuzione e dell'accumulo del radionuclide dà un'idea della topografia, della forma e delle dimensioni dell'organo, nonché della presenza di focolai patologici in esso.
Determinazione della radioattività di campioni biologici- destinato a studiare la funzione di un organo. Viene considerata la radioattività assoluta o relativa del siero sanguigno.
Ricerca sui radioisotopi in vitro- determinazione della concentrazione di ormoni e altri biologici sostanze attive nel sangue. In questo caso, i radionuclidi e i composti marcati non vengono introdotti nel corpo; Tutte le analisi si basano su dati in vitro.
Ogni test diagnostico si basa sulla partecipazione dei radionuclidi all'organismo processi fisiologici corpo. Circolando insieme al sangue e alla linfa, i farmaci vengono temporaneamente trattenuti in alcuni organi, ne vengono registrate la velocità e la direzione, sulla base della quale viene formulato un parere clinico.
In ematologia, la diagnostica dei radioisotopi aiuta a stabilire l'aspettativa di vita dei globuli rossi e a determinare l'anemia. In cardiologia viene tracciato il movimento del sangue attraverso i vasi e le cavità del cuore: in base alla natura della distribuzione del farmaco nelle sue aree sane e colpite, si fa una conclusione ragionevole sullo stato del miocardio. Dati importanti per la diagnosi infarto miocardico La scittigrafia fornisce un'immagine del cuore con aree di necrosi. La radiocardiografia gioca un ruolo importante nel riconoscere i difetti cardiaci congeniti e acquisiti. Usando dispositivo speciale- gamma camera, aiuta a vedere il cuore e i grandi vasi all'opera.
L’avvento della tecnologia dei radioisotopi ha aperto nuove opportunità per l’oncologia. I radionucleidi che si accumulano selettivamente nei tumori hanno reso possibile la diagnostica cancro primario polmoni, intestino, pancreas, linfatico e centrale sistema nervoso, poiché vengono rilevati anche piccoli tumori. Ciò consente di valutare l'efficacia del trattamento e identificare le ricadute. Inoltre, segni scintigrafici metastasi ossee rilevato 3-12 mesi prima delle radiografie.
In pneumologia questi metodi “sentono” respirazione esterna e flusso sanguigno polmonare; in endocrinologia, "vedono" le conseguenze dei disturbi dello iodio e di altri metabolismo, calcolando la concentrazione degli ormoni - il risultato dell'attività delle ghiandole endocrine. Tutti gli studi vengono eseguiti solo in laboratori diagnostici di radioisotopi da personale appositamente formato. La sicurezza dalle radiazioni è garantita calcolando l'attività ottimale del radionuclide somministrato. Le dosi di radiazioni per i pazienti sono chiaramente regolamentate.
DIAGNOSTICA A RAGGI X (dispositivi)
Riconoscimento infortuni e malattie vari organi e sistemi umani basati sull'ottenimento e l'analisi delle loro immagini a raggi X. In questo studio, la trave raggi X, passando attraverso organi e tessuti, viene assorbito da essi in misura ineguale e all'uscita diventa eterogeneo. Pertanto, quando colpisce lo schermo o la pellicola, provoca l'effetto dell'esposizione all'ombra, costituita da aree chiare e più scure del corpo.
Agli albori della radiologia, il suo campo di applicazione erano solo gli organi respiratori e lo scheletro. Oggi la gamma è molto più ampia: gastrointestinale, biliare e tratto urinario, reni, vasi sanguigni e linfatici, ecc.
I compiti principali della diagnostica a raggi X sono: stabilire se il paziente ha qualche malattia e identificarne i segni distintivi per differenziarlo da altri processi patologici; determinare con precisione la posizione e l'entità della lesione, la presenza di complicanze; valutare le condizioni generali del paziente. Gli organi e i tessuti del corpo differiscono tra loro per densità e capacità di essere sottoposti a radiografia. Quindi, ossa e articolazioni, polmoni e cuore sono chiaramente visibili. Indicazioni per esame radiografico estremamente ampio. Scelta metodo ottimale determinato dal compito diagnostico in ciascun caso specifico. Di solito iniziano con la fluoroscopia o la radiografia.
raggi X- sta ricevendo immagine a raggi X sullo schermo, non è complicato, può essere utilizzato ovunque sia presente una macchina per la diagnostica a raggi X. Ti consente di esaminare gli organi nel processo del loro lavoro - movimenti respiratori diaframma, contrazione cardiaca, peristalsi dell'esofago, stomaco, intestino. È inoltre possibile determinare visivamente la posizione relativa degli organi, la localizzazione e lo spostamento delle formazioni patologiche. Molte procedure diagnostiche e terapeutiche, come il cateterismo vascolare, vengono eseguite sotto controllo fluoroscopico. Tuttavia, una risoluzione inferiore rispetto alla radiografia e l’incapacità di documentare oggettivamente i risultati riducono il valore del metodo.
Radiografia- ottenere un'immagine fissa di qualsiasi parte del corpo utilizzando la radiazione a raggi X su un materiale ad essa sensibile, solitamente su pellicola fotografica. È il metodo principale per lo studio dell'apparato osteoarticolare, dei polmoni, del cuore e del diaframma. I vantaggi includono il dettaglio dell'immagine, la presenza di una radiografia che può essere conservata a lungo per il confronto con le radiografie precedenti e successive. L'esposizione alle radiazioni del paziente è inferiore rispetto alla fluoroscopia. Per ottenere Informazioni aggiuntive riguardo all'organo esaminato, ricorrono a speciali Metodi a raggi X, come fluorografia, tomografia, elettroradiografia, ecc., in base alla loro mezzi tecnici.
Elettroradiografia- il principio di ottenere un'immagine radiografica su carta comune.
Fluorografia- fotografare un'immagine radiografica dallo schermo alla pellicola dimensioni più piccole effettuato utilizzando dispositivi speciali. Utilizzato per esami di massa degli organi cavità toracica, ghiandole mammarie, seni paranasali naso, ecc.
Reografia
(Traduzione letterale: "reo" - flusso, corrente e sua rappresentazione grafica). Metodo per studiare la circolazione sanguigna basato sulla misurazione dell'onda del polso causata dalla resistenza della parete vascolare durante la trasmissione corrente elettrica. Utilizzato nella diagnostica vari tipi disturbi vascolari cervello, arti, polmoni, cuore, fegato, ecc.
La reografia delle estremità viene utilizzata per le malattie dei vasi periferici, accompagnate da cambiamenti nel tono, elasticità, restringimento o blocco completo delle arterie. Il reogramma viene registrato da aree simmetriche di entrambi gli arti, su cui vengono applicati elettrodi della stessa area, larghi 1020 mm. Per scoprire le capacità adattive sistema vascolare, utilizzare test con nitroglicerina, attività fisica e freddo.
Reoepatografia- studio del flusso sanguigno del fegato. Registrando le fluttuazioni della resistenza elettrica dei suoi tessuti, ci permette di giudicare i processi che si verificano nel sistema vascolare del fegato: afflusso di sangue, lesioni, soprattutto nell'epatite acuta e cronica e nella cirrosi. Si effettua a stomaco vuoto, con il paziente disteso sulla schiena, in alcuni casi dopo un carico farmacologico (papaverina, euphyllia, nosh-pa).
Reocardiografia- studio dell'attività cardiaca, dinamica del riempimento sanguigno dei grandi vasi durante il ciclo cardiaco.
Reopolmonografia- consiste nel registrare la resistenza elettrica del tessuto polmonare, utilizzato per la patologia broncopolmonare. È di particolare importanza in chirurgia, poiché una reopolmonografia può essere eseguita da qualsiasi parte del polmone direttamente durante l'intervento. Ciò è necessario nei casi in cui l'esame preoperatorio non ci consente di trarre una conclusione sulla condizione con sufficiente precisione. segmenti polmonari, borderline con quelli colpiti, ed è necessario chiarire l'ambito previsto della resezione.
Reoencefalografia- determina il tono e l'elasticità dei vasi cerebrali, misurando la loro resistenza alla corrente alta frequenza, debole in forza e tensione. Consente inoltre di determinare l'afflusso di sangue a parti del cervello, diagnosticare la natura e la posizione delle sue lesioni e fornisce un buon risultato quando malattie vascolari, specialmente quando aterosclerosi cerebrale. IN periodo acuto l'ictus aiuta a stabilire la natura ischemica del disturbo circolatorio o dell'infarto cerebrale tromboembolico. La reoencefalografia è promettente per lesioni cerebrali, tumori cerebrali, epilessia, emicrania, ecc. Questo metodo viene utilizzato nello studio dell'emodinamica fetale durante il parto.
TOMOGRAFO COMPUTERIZZATO II (TC)
Trasmissione circolare e successiva costruzione di un'immagine strato per strato di un oggetto utilizzando un computer ad alta velocità. Permette di stabilire localizzazione e prevalenza processo patologico, valutare i risultati del trattamento, incluso radioterapia, scegliere gli approcci e il volume dell'intervento chirurgico.
Questo viene fatto utilizzando dispositivi speciali: tomografi computerizzati con un tubo a raggi X rotante che si muove attorno a un oggetto stazionario, esaminando l'intero corpo o parte di esso "linea per linea". Poiché gli organi e i tessuti umani assorbono le radiazioni dei raggi X in misura ineguale, la loro immagine appare sotto forma di "tratti" - un coefficiente di assorbimento impostato dal computer per ciascun punto dello strato scansionato. I tomografi computerizzati consentono di isolare strati da 2 a 10 mm con una velocità di scansione di uno strato di 2-5 secondi, con riproduzione istantanea dell'immagine in bianco e nero o a colori. L'esame computerizzato viene solitamente effettuato con il paziente sdraiato sulla schiena. Non ci sono controindicazioni, è facilmente tollerabile, quindi può essere eseguito in regime ambulatoriale, così come per pazienti gravemente malati. Permette di esaminare tutte le parti del corpo: testa, collo, organi del torace, cavità addominale, midollo spinale, ghiandola mammaria, colonna vertebrale, ossa e articolazioni. Una TC della testa viene eseguita dopo un esame clinico completo di un paziente con sospetto danno al sistema nervoso centrale. In caso di lesione cerebrale traumatica, vengono rilevate fratture delle ossa del cranio, emorragie, contusioni e gonfiore del cervello. Utilizzando il metodo è possibile rilevare malformazioni vascolari: aneurismi. Per i tumori al cervello, viene determinata la loro posizione, vengono identificate la fonte di crescita e l'estensione del tumore.
Quando si esaminano gli organi del torace, sono chiaramente visibili il mediastino, i grandi vasi, il cuore, nonché i polmoni e i linfonodi.
La tomografia computerizzata è sicura e non causa complicazioni. Dati complementari provenienti da studi clinici e esame radiografico, ti permette di ottenere di più informazioni complete sugli organi.
RICERCA ULTRASONICA (ultrasuoni) (dispositivi)
Diagnostica ecografica basato sul principio dell'ecolocalizzazione: riflesso acusticamente strutture eterogenee I segnali ultrasonici vengono convertiti sullo schermo del display in punti luminosi che formano un'immagine spaziale bidimensionale. Viene utilizzato per riconoscere la malattia, monitorare la dinamica del processo e valutare i risultati del trattamento. Grazie alla sua sicurezza (possibilità di esami multipli), la diagnostica ecografica è diventata molto diffusa. Di solito non richiede alcuna preparazione speciale del paziente.
Durante l'esame del cuore si ottengono informazioni sulle caratteristiche della sua struttura e sulla dinamica delle contrazioni, sui difetti congeniti e acquisiti, sulle lesioni miocardiche, sulla malattia coronarica, sulla pericardite e su altre malattie del sistema cardiovascolare. Gli ultrasuoni vengono utilizzati per valutare la funzione di pompaggio del cuore, per monitorare l'effetto dei farmaci, per studiare la circolazione coronarica ed è lo stesso metodo affidabile di diagnostica senza sangue dell'elettrocardiografia e dell'esame radiografico del cuore.
I dispositivi Pulse Doppler registrano la velocità del flusso sanguigno in zone profonde navi principali(aorta, vena cava inferiore, vasi renali, ecc.), rilevano l'ostruzione dei vasi periferici - zone di trombosi o compressione, nonché l'endarterite obliterante. La diagnostica ecografica consente di visualizzare le strutture interne bulbo oculare anche nei casi di opacità della sua media, permette di misurare lo spessore del cristallino, la lunghezza degli assi dell'occhio, rilevare distacco di retina e di coroide, opacizzazione in corpo vitreo, corpi stranieri. Utilizzato per il calcolo potenza ottica lente artificiale per monitorare lo sviluppo della miopia. La metodica ecografica è semplice ed accessibile, non presenta controindicazioni e può essere utilizzata più volte, anche durante la giornata, se le condizioni del paziente lo richiedono. Le informazioni ottenute integrano i dati tomografia computerizzata, la diagnostica a raggi X e con radioisotopi, deve essere confrontata con le condizioni cliniche del paziente.
FONOCARDIOGRAFIA
Metodo per registrare suoni (toni e rumori) risultanti dall'attività del cuore; utilizzato per valutarne le prestazioni e riconoscere anomalie, compresi i difetti della valvola.
Il fonocardiogramma viene registrato in una stanza isolata appositamente attrezzata dove è possibile creare il silenzio più completo. Il medico identifica i punti sul torace, da cui viene poi effettuata la registrazione utilizzando un microfono. La posizione del paziente durante la registrazione è orizzontale. L’uso della fonocardiografia per il monitoraggio dinamico delle condizioni del paziente aumenta l’affidabilità delle conclusioni diagnostiche e consente di valutare l’efficacia del trattamento.
ELETTROCARDIOGRAFIA
Registrazione dei fenomeni elettrici che si verificano nel muscolo cardiaco quando è eccitato. La loro rappresentazione grafica è chiamata elettrocardiogramma. Per registrare un ECG, sugli arti e sul torace vengono posizionati degli elettrodi, che sono piastre metalliche con prese per il collegamento di spine. Un elettrocardiogramma viene utilizzato per determinare la frequenza e il ritmo dell'attività cardiaca (durata, lunghezza, forma delle onde e intervalli). Alcuni vengono anche analizzati condizioni patologiche, come ispessimento delle pareti dell'una o dell'altra parte del cuore, disturbi del ritmo cardiaco. È possibile diagnosticare l'angina pectoris, la malattia coronarica, l'infarto del miocardio, la miocardite e la pericardite. Alcuni farmaci(glicosidi cardiaci, diuretici, cordarone, ecc.) influenzano le letture dell'elettrocardiogramma, il che consente di selezionare individualmente i farmaci per il trattamento del paziente.
I vantaggi del metodo - innocuità e possibilità di applicazione in qualsiasi condizione - hanno contribuito alla sua diffusa introduzione nella medicina pratica.
RISONANZA MAGNETICA NUCLEARE
Assorbimento selettivo della radiazione elettromagnetica da parte di una sostanza. Utilizzando questo metodo è possibile studiare la struttura di vari organi. Riduce significativamente effetti dannosi bassa energia delle radiazioni utilizzate sul corpo. Il vantaggio del metodo è che alta sensibilità nell'immagine dei tessuti molli, oltre che ad alta risoluzione, fino a frazioni di millimetro. Permette di ottenere un'immagine dell'organo oggetto di studio in qualsiasi sezione e ricostruirne le immagini tridimensionali.
Oggi, le più comuni, che uccidono più spesso di qualsiasi altra malattia, sono le malattie associate all'interruzione del sistema cardiovascolare.
Fortunatamente, la cardiologia moderna ha grandi capacità diagnostiche, che consentono di rilevare tempestivamente questa o quella deviazione sistema cardiovascolare. Metodi sono molto diversi, ma vengono utilizzati solo dopo un esame della palpazione da parte di un cardiologo, che prima conduce un sondaggio del paziente, concentrandosi sui reclami, ascolta i suoni e i suoni del muscolo cardiaco, misura la frequenza del polso e la pressione sanguigna.
1. Elettrocadiografia (ECG).
1.1 Mappatura ECG.
1.2 Monitoraggio Holter.
1.3 Ergometria su bicicletta e test su tapis roulant.
2. Esame ecografico del cuore e dei vasi sanguigni.
3. Esame Doppler del cuore e dei vasi sanguigni.
4. Studio duplex dei vasi sanguigni e del cuore.
5. Studio triplex dei vasi sanguigni.
6. Esame a raggi X del cuore e dei vasi sanguigni.
6.1 Angiocardiografia.
6.2 Vasografia.
6.3 Coronografia.
7. Metodi dei radioisotopi studi sul cuore.
8. Fonocardiografia (PCG).
9. Studio elettrofisiologico del cuore e dei vasi sanguigni (EPS).
1. Elettrocadiografia (ECG) e mappatura elettrofisiologica del cuore
Per finalizzare la diagnosi e confermarla, dopo un esame preliminare da parte di un medico, vari metodi strumentali studi, il principale dei quali è l'ECG.
Questo metodo richiesto la diagnostica richiede un breve periodo di tempo e consente:
- stabilire la posizione del cuore rispetto al torace, le sue dimensioni, il ritmo del lavoro;
- rilevare eventuali cicatrici e aree con scarso apporto di sangue;
- determinare la presenza di segni di infarto miocardico e lo stadio di sviluppo della malattia.
Grazie a questo metodo di ricerca, un infarto viene rilevato tempestivamente, malattie ischemiche, angina pectoris, miocardite, endocardite e pericardite, cambiamenti patologici la dimensione degli atri o dei ventricoli, invece, rispetto ad altri malattia cardiovascolare L'ECG non fornisce un quadro completo, pertanto, se necessario, viene utilizzato anche in aggiunta metodi aggiuntivi diagnostica, ad esempio, mappatura elettrofisiologica del cuore (mappatura ECG).
1.1 Mappatura ECG
Questa ricerca si basa sull'applicazione un ammontare significativo fili (elettrodi), il che lo rende dispendioso in termini di tempo e poco pratico. Tuttavia, utilizzando questo metodo si determina:
- la presenza di processi anormali nel sistema cardiovascolare in un decorso asintomatico o nelle prime fasi di sviluppo;
- malattia precedente e il grado della sua esacerbazione.
1.2 Monitoraggio Holter
Il monitoraggio Holter lo è metodo a lungo termine ricerca: la funzione cardiaca viene registrata durante l'intera giornata. Questo metodo aiuta a diagnosticare disturbi nascosti del cuore, che potrebbero non essere evidenti durante un normale ECG.
1.3 Ergometria su bicicletta e test su tapis roulant
Questi metodi di ricerca si basano sulla registrazione del lavoro del muscolo cardiaco durante l'esecuzione della dose attività fisica. Durante il processo di test, il paziente è sotto la supervisione di un medico che monitora la pressione, il lavoro e le condizioni del cuore del paziente utilizzando un ECG.
Per l'ergometria su bicicletta viene utilizzata una cyclette e per i test su tapis roulant. tapis roulant, installato ad una certa angolazione per aumentare il carico.
Lo scopo di tali metodi diagnostici è identificare le malattie cardiovascolari nascoste e stabilire il confine attività fisica, durante il quale il lavoro del cuore è in pericolo.
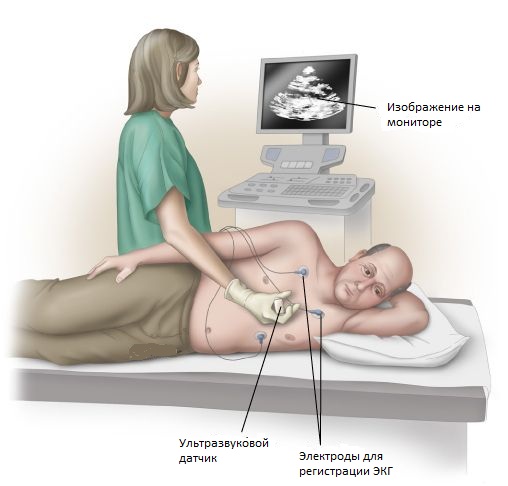
2. Ultrasuoni ed e hocardiografico studio del cuore e dei vasi sanguigni

Esame ecocardiografico del cuore (Ecocardiografia) è un metodo di esame in cui il cuore viene esaminato mediante ultrasuoni. Moderno ecografia aiuta a unire il cuore e i vasi sanguigni:
- un esame approfondito dei vasi stessi, del loro decorso, lume, spessore e densità delle pareti;
- studiare la velocità del flusso sanguigno, la resistenza delle pareti dei vasi sanguigni, le caratteristiche spettrali del flusso sanguigno di qualsiasi parte della nave;
- determinare la direzione e il grado di pervietà del flusso sanguigno.
L'EchoCG consente di esaminare il cuore in movimento, valutarne il funzionamento nel suo insieme e le sue singole sezioni. Spesso questo metodo di ricerca viene utilizzato dopo un infarto per determinare il grado di danno miocardico dovuto alle cicatrici.
3. Esame dopplerografia (Doppler) del cuore e dei vasi sanguigni
L'esame Doppler del cuore e dei vasi sanguigni viene effettuato, come l'ecocardiografia, utilizzando gli ultrasuoni, la differenza è che con questo esame ecografico Inoltre, la frequenza dell'onda cambia quando riflessa dai globuli rossi, il che rende possibile determinare con precisione:
- la velocità e il corso del movimento dei globuli rossi;
- caratteristiche prestazionali, condizioni e tipo di navi.
L'esame Doppler dei vasi sanguigni consente di valutare il rischio di rottura vascolare o trombosi. La dopplerografia viene utilizzata con successo nella diagnosi vene varicose E varie violazioni causato dal blocco o dal restringimento delle arterie. Sistemi moderni permettono di riprodurre, mediante la mappatura color Doppler (CDC), anche un cartogramma multicolore del flusso sanguigno nel vaso in studio, dove il colore riflette l'intensità e la direzione del flusso sanguigno.
4. Studio duplex dei vasi sanguigni e del cuore
L'esame duplex dei vasi sanguigni e del cuore è un metodo che combina due modalità ecografiche: modalità B e modalità Doppler.
La modalità B prevede l'uso di un sensore con molti cristalli che emettono onde ultrasoniche di una certa frequenza. Tali onde, penetrando attraverso i tessuti con diverse angolazioni e con diversi ritardi temporali, scansionano istantaneamente l'organo in esame e, al ritorno, riproducono sullo schermo una ricostruzione bidimensionale del cuore e dei vasi sanguigni.
La modalità Doppler, nello studio degli elementi in movimento nei vasi sanguigni, insieme alla modalità B, consente di ottenere dati su:
- struttura anatomica dei vasi sanguigni e possibili cambiamenti morfologici
- l’effetto della malattia sul flusso sanguigno.
Usando scansione fronte-retro identificare con successo placche aterosclerotiche, occlusioni, stenosi, malformazioni vascolari e altre patologie.
5. Studio triplex delle navi
L'esame vascolare Triplex è una metodica diagnostica basata sull'utilizzo dell'effetto Doppler e sulla visualizzazione degli organi esaminati in estrema prossimità struttura anatomica configurazioni.
Questo studio dei vasi cardiaci consente un esame dettagliato del flusso sanguigno che passa attraverso le singole sezioni del sistema vascolare. Questo metodo diagnostico è integrato da CDK, che lo rende più efficace rispetto a studio duplex, su cui si basa il presente studio.
Pertanto, grazie al metodo diagnostico triplex, viene esaminato approfonditamente contemporaneamente:
- anatomia vascolare;
- circolazione sanguigna;
- permeabilità vascolare in modalità colore.
Grazie alle informazioni accurate ricevute, il medico determina il trattamento più efficace.
6. Esame a raggi X del cuore e dei vasi sanguigni

L'esame a raggi X del cuore e dei vasi sanguigni è un metodo diagnostico che consente di scoprire la posizione del cuore. Un cambiamento nella posizione del cuore può indicare la presenza di pleurite, tumori mediastinici, tutti i tipi di aderenze, che rendono questo metodo la ricerca è molto popolare nella pratica medica.
6.1 Angiocardiografia
Questo metodo di ricerca a raggi X prevede l'uso di uno speciale mezzo di contrasto nei grandi vasi.
L'angiocardiografia consente di diagnosticare lo stato dei grandi vasi ed è quindi praticamente insostituibile nel determinare la presenza di difetti cardiaci congeniti. Inoltre, questo metodo è un esame di base prima dell'esecuzione interventi chirurgici sul cuore.
6.2 Vasografia
L’imaging a raggi X dei vasi sanguigni è chiamato vasografia.
Questa procedura viene eseguita insieme all'introduzione di una sostanza speciale che si diffonde rapidamente attraverso il flusso sanguigno, a seguito della quale i vasi si colorano e diventano visibili sulla macchina a raggi X.
La vasografia ha molte varietà, ognuna delle quali ha le sue specificità. I principali tipi di tale esame radiografico includono:
- artenografia – esame di gruppi di arterie;
- flebografia: esame delle vene;
- angiografia coronarica – esame dei vasi cardiaci.
Questo metodo di studio del cuore e dei vasi sanguigni, come la coronografia, richiede un'attenzione particolare, poiché questa tecnica è una delle più efficaci nell'identificazione delle patologie cardiovascolari.
6.3 Coronografia
Questo metodo diagnostica aggiuntiva utilizzato non solo per confermare la diagnosi, ma anche per determinare la posizione delle patologie. Risultato della ricerca vasi coronarici visualizzato su un angiografo, un dispositivo che fornisce un quadro completo di cardiopatia. Grazie alla coronagrafia, è chiaramente determinato:
- luoghi in cui i vasi sanguigni si restringono e l'afflusso di sangue al cuore è ostruito;
- la quantità di vasocostrizione.
Questo studio aiuta il cardiologo a decidere il metodo di trattamento, poiché oggi rappresenta il massimo metodo esatto diagnostica della condizione delle arterie coronarie.
7. Metodi radioisotopici per lo studio del cuore
Questi metodi diagnostici utilizzano un isotopo radioattivo che viene introdotto nel corpo e si accumula nel cuore, riflettendo le sue condizioni sul cuore. questo momento tempo. La sostanza si accumula in quantità diverse a seconda dell'integrità o del danno delle aree del miocardio, quindi questo metodo è molto efficace per stabilire:
- grado di afflusso di sangue al miocardio;
- l'entità dell'ipossia: il livello di gravità della carenza di ossigeno;
- difetti miocardici;
- idoneità dei ventricoli cardiaci;
- grado di mobilità delle pareti dei vasi.
8. Fonocardiografia (PCG)
FCG aiuta a registrare i soffi cardiaci che non possono essere rilevati con un fonendoscopio. Questo metodo è molto efficace nelle situazioni in cui si pone la questione di stabilire il corretto funzionamento del cuore.
9. Studio elettrofisiologico del cuore e dei vasi sanguigni (EPS)
Lo studio elettrofisiologico del cuore e dei vasi sanguigni si basa sulla registrazione dei potenziali che ne derivano dentro cuori. Per effettuare questa diagnosi vengono utilizzati speciali tubi per catetere e un dispositivo per la registrazione dei risultati patologici. L'EPI aiuta a determinare con precisione la fonte e la causa dell'aritmia, nonché a stabilire la posizione della sua localizzazione.
L’EPI è molto efficace nella diagnosi e nel trattamento delle malattie cardiache, poiché aiuta a monitorare e regolare l’efficacia della terapia prescritta.
Solo i cardiologi hanno una vasta esperienza pratica, che consente loro di diagnosticare con precisione le malattie del cuore e dei vasi sanguigni, sulla base dei dati provenienti da un complesso di metodi diagnostici. Tutti i metodi di esame del cuore e dei vasi sanguigni sono efficaci per identificare una particolare malattia cardiovascolare, pertanto solo il medico curante, dopo aver letto i reclami del paziente e condotto un esame preliminare, può determinare quale metodo sarà più razionale in un caso particolare. Tuttavia, nel corso degli anni di pratica, gli esperti si sono convinti che i più efficaci sono i metodi di ricerca a raggi X, in particolare la coronagrafia e complessi metodi diagnostici, come gli studi duplex e triplex.
Lo studio dei vasi sanguigni consiste nello studio delle arterie e delle vene.
Studio del polso.
Un polso è un polso che può essere percepito palpando un vaso arterioso. Si verifica sotto l'influenza del sangue espulso dal cuore nei vasi arteriosi durante la sistole ventricolare. Il metodo più comune per studiare il polso è la palpazione. L'arteria viene palpata con 2-3 dita in un'area opportunamente posizionata per questi scopi. Il polso viene percepito sotto forma di oscillazioni leggere e a scatti del vaso arterioso dopo ogni sistole del cuore.
Alla grande bestiame Il polso può essere esaminato nelle arterie facciali esterne (sotto il bordo inferiore del muscolo masticatorio), brachiale, femorale e caudale.
Negli ungulati il polso viene esaminato sull'arteria mascellare esterna, che passa lungo la superficie interna della mascella inferiore; si possono effettuare studi anche sulle arterie temporali, trasverse, facciali e brachiali; in pecore, capre, cani e gatti - sull'arteria femorale nella zona inguinale.
Negli uccelli la contrazione del cuore è determinata dall'impulso cardiaco mediante auscultazione.
La palpazione del polso arterioso determina la sua frequenza, le condizioni della parete arteriosa, l'entità dell'onda del polso, il riempimento e il ritmo.
La frequenza del polso presenta ampie fluttuazioni (Tabella 2).
Le fluttuazioni del polso dipendono da molti fattori. È noto che le femmine hanno un polso più veloce dei maschi e che gli animali giovani hanno un polso più veloce degli adulti. Più spesso negli animali piccoli che in quelli grandi.
Anche lo stress fisico, gli alloggi affollati e il trasporto di animali sono accompagnati da un certo aumento della frequenza cardiaca. Tutto ciò deve essere preso in considerazione quando si valutano gli indicatori del polso.
Aumento significativo della frequenza cardiaca associato a condizione dolorosa, chiamato tachicardia. Questo fenomeno può essere riscontrato nelle malattie febbrili acute, nell'intossicazione, nelle malattie cardiache, nelle coliche e nella paralisi. nervo vago e così via.
Polso raro - bradicardia- osservato principalmente nelle malattie del cervello, ittero, avvelenamento da strofanto, digitale e altre condizioni dolorose.
Stato della parete arteriosa determinato dalla successiva compressione e rilassamento dello stesso.
Il polso negli animali sani è facilmente palpabile, moderatamente teso e ha un'onda del polso ben definita. Con lo sviluppo della sclerosi negli animali anziani, la parete arteriosa si ispessisce e diventa dura. Nei vitelli la parete arteriosa è morbida, con pressione moderata.
Valore dell'impulso caratterizza il grado di oscillazione dell'arteria e dipende dal suo riempimento e dalla pressione del polso. Quanto più grande è l'onda del polso, tanto più evidente è lo spostamento delle arterie. Il valore del polso è un indicatore delle prestazioni del cuore e del grado di afflusso di sangue agli organi. Viene chiamato un polso ben pieno e teso grande e impulso riempimento debole e tensione - piccolo.
Nei casi in cui l'onda del polso è così piccola da essere palpata sotto forma di una corda, si parla di filiforme impulso Un polso debole è un indicatore di grave declino circolatorio. La chiusura insufficiente della valvola semilunare aortica è accompagnata da al galoppo polso, che è riconosciuto dal rapido aumento e dal rapido e brusco declino dell'onda del polso.
Quando la bocca dell'aorta è ristretta, lento impulso. È caratterizzato da una lenta salita e discesa dell'onda del polso. La perdita del tono vascolare arterioso è accompagnata da morbido impulso. Se la parete arteriosa ha molta tensione ed è piuttosto densa, tale polso viene chiamato duro. Un polso forte si osserva nell'arteriosclerosi e nel tetano.
Filo L'impulso caratterizza la forma più pronunciata dell'aspetto della durezza dell'impulso.
Riempimento delle arterie dipende dalla quantità di sangue espulso dal ventricolo sinistro durante la sistole. Se la gittata cardiaca diminuisce, appare un riempimento insufficiente delle arterie. Di conseguenza, un polso ben pieno viene chiamato pieno e un polso scarsamente riempito vuoto.
Ritmo del polso. Il polso si dice ritmico se appare ad intervalli regolari e con le stesse proprietà dell'onda del polso. Varie violazioni vengono chiamate alternanze di impulsi aritmia.
Animali di grossa taglia dentro in buone condizioni hanno un ritmo del polso più stabile rispetto a quelli piccoli. L'aritmia è abbastanza comune in cani sani. Allo stesso tempo, in alcuni casi, l’aritmia può essere un sintomo grave che indica un disturbo cardiaco.
Nella pratica veterinaria, il disturbo del ritmo viene riconosciuto dalla palpazione del polso e dall'auscultazione del cuore. Dati più accurati possono essere ottenuti esaminando un cardiogramma e uno sfigmogramma.
Per origine si distingue tra aritmie extracardiche e intracardiche.
Extracardiaco le aritmie derivano da una violazione dei regolatori esterni dell'attività cardiaca (corteccia cerebrale, rami del vago e dei nervi simpatici) e per riflesso. Questa aritmia è particolarmente spesso osservata negli animali facilmente eccitabili. Scompare dopo la corsa o la somministrazione sottocutanea di atropina (ad esempio, aritmia respiratoria, aritmia sinusale).
Intracardiaco le aritmie compaiono quando c'è una malattia del muscolo cardiaco con danni al suo sistema di conduzione e influiscono negativamente condizione generale malato. Movimenti leggeri e vari stress fisici intensificano questa aritmia e portano a prestazioni ridotte. Queste aritmie non vengono alleviate dall'uso dell'atropina (ad esempio blocco parziale o completo del fascio di His, extrasistoli, fibrillazione atriale).
Studio della pressione sanguigna.
La tensione dell'impulso viene giudicata dalla pressione che deve essere applicata all'arteria per arrestarne la pulsazione, B diverse fasi attività cardiaca, la pressione sanguigna nelle arterie non è la stessa: al momento del passaggio dell'onda, l'arteria sperimenta una pressione quasi 2 volte maggiore rispetto al momento del suo cedimento.
La pressione sanguigna dipende dalla forza di contrazione dei ventricoli del cuore, dal tono vascolare, dalla viscosità del sangue e dallo stato del sistema nervoso. Una stima approssimativa della pressione sanguigna può essere ottenuta palpando il polso. Per fare ciò, spremere l'arteria con un dito finché il polso non scompare. Con un po' di abilità è possibile catturare la forza della pressione brusche deviazioni pressione sanguigna dalla norma.
Tuttavia, per un giudizio più obiettivo sulla pressione sanguigna, la pratica veterinaria sta iniziando ad utilizzare il metodo oscillometrico, che consente di misurare l'entità delle fluttuazioni nelle arterie.
Questo metodo consente di stabilire la pressione sanguigna massima (sistolica) che si verifica durante la sistole ventricolare sinistra e la pressione sanguigna minima (diastolica) che si verifica durante la diastole ventricolare sinistra. Si chiama la differenza tra la pressione massima e minima impulso pressione.
Il dispositivo per misurare la pressione sanguigna comprende: un manometro, un dispositivo di pressione e un bracciale (Fig. 34).
Il bracciale è un sacchetto di gomma largo non meno di 12 cm, racchiuso in una copertura di tessuto con un lungo anello per fissarlo. Negli animali di grossa taglia, il bracciale viene applicato e fissato saldamente alla radice della coda e, negli animali di piccola e media taglia, all'arto pelvico o toracico. Collegando il bracciale con un dispositivo di pressione e un manometro, l'aria viene pompata nel sistema fino a quando la pulsazione alla periferia dell'arteria ristretta scompare completamente. Quindi iniziano a rilasciare gradualmente l'aria dal bracciale, svitando la vite sul raccordo a T del compressore, e osservano le oscillazioni dell'ago del manometro a molla (o dell'alcool nel tubo dell'oscillatore e nel dispositivo di I. G. Sharabrin).
Le fluttuazioni più elevate del manometro corrispondono a massimo pressione sanguigna (max) e si osservano durante la sistole e bassi - minimo(min) durante la diastole. Si chiama la differenza tra la pressione massima e minima pressione del polso(PD).
Un aumento della pressione sanguigna (ipertensione) negli animali si osserva in caso di malattie renali, ipertrofia ventricolare sinistra, arteriosclerosi e sensazioni dolore intenso(infiammazioni reumatiche degli zoccoli, spasmi intestinali, ecc.).
Una diminuzione della pressione sanguigna si verifica con grandi perdite di sangue, collasso, distrofia miocardica, anemia infettiva cavalli, ecc.



