Методы исследования периферических кровеносных сосудов. Ангиография – исследование кровеносных сосудов
2КЛАССИЧЕСКИЕ МЕТОДЫ ИССЛЕДОВАНИЯ СОСУДОВ
2Н.П.Шилкина
Ярославская государственная медицинская академия
Современная медицина располагает широким арсеналом методов иссле-
дования сосудов, включая традиционные способы, инвазивные и неинвазив-
ные методы, а также дуплексно-триплексное ангиосканирование.
Безусловный переворот в диагностике произвели ультразвуковые ме-
тоды диагностики сосудистых поражений, но не потеряли своей ценности и
традиционные способы определения патологии сосудов разного калибра,
начиная от аорты и её крупных ветвей до сосудов микроциркуляторного
Традиции отечественной школы интернистов предполагают использова-
ние 2 метода расспроса 0, основоположниками которого в России считают
Г.А.Захарьина, С.П.Боткина, А.А.Остроумова.
Основные 2жалобы 0 больных при поражении сосудов включают: боли
различной локализации и интенсивности, онемение, похолодание, зябкость
и парестезии дистальных отделов конечностей, чувство тяжести и распи-
рания в конечности после стояния или физической нагрузки, появление
отёков, кожного зуда, снижение мышечной силы, судороги, изменение ок-
раски кожных покровов в виде побледнения, синюшности или покраснения,
головокружение, шаткость походки. Может иметь место симптом "переме-
жающейся хромоты" (2claudicatio intermittens 0) или симптом Эрба
(W.H.Erb, немецкий врач), когда при ходьбе возникают боли в икроножных
мышцах, заставляющие больного периодически останавливаться.Впервые он
был описан ветеринарными врачами у лошадей, затем у лиц невротического
склада, а Шарко (J.M.Charcot, французский врач) считал его признаком
атеросклероза.
При болезни и синдроме Рейно (M.Raynaud, французский врач) боль-
ные жалуются на внезапное онемение пальцев или их дистальных отделов
(симптом "мёртвого пальца"), а также жжение и ломящие боли. После фазы
ишемии, когда пальцы становятся холодными,алебастрово-белыми, наступа-
ет фаза реактивной гиперемии и затем цианоза.
Болевые ощущения при поражении сосудов связаны, как правило, с
ишемией соответствующего сосудистого региона и вовлечением нервных
пучков. Боль в области рукоятки грудины встречается при аорталгии.
Резкие, интенсивные боли, начинающиеся внезапно, характерны для
тромбоза артериального ствола, при эмболии боли быстро прогрессируют,
причём больной может указать часы, и даже минуты заболевания. Сильные,
иногда невыносимые боли с широкой иррадиацией, сопровождающиеся резкой
слабостью, удушьем, судорогами и симптомами болевого шока имеют место
при разрыве аорты или крупного магистрального сосуда.
раздражении или сдавлении аневризмой аорты n.vagus и n.reccurens. Дис-
фагия сопровождает сдавление верхней полой вены.
Кровавая рвота (haematemesis) и дегтеобразный стул (melaena,
melas - чёрный) характерны для вовлечения в процесс желудочных и бры-
жеечных артерий. Боли в животе после обильной еды, запоры, метеоризм
типичны для атеросклероза мезентериальных артерий. Приступы болей сжи-
мающего или распирающего характера в брюшной полости с иррадиацией в
разных направлениях характерны для angina abdominalis.
Устанавливают зависимость жалоб от положения тела больного, вре-
мени года, выясняют их связь с общими заболеваниями, травмой, беремен-
ностью, операциями. Определяют последовательность и время появления
каждой жалобы.
2При сборе анамнеза 0 обращают особое внимание на профессиональные и
бытовые вредности: обморожение, частые охлаждения конечностей, куре-
2Осмотр и пальпация 0 сосудов позволяют в норме обнаружить пульс на
всех крупных артериях (артериальный пульс), а в отдельных случаях ви-
зуально выявить и пульсацию яремных вен, то-есть венный пульс. В ред-
ких случаях определяется артериолярный пульс.
Исследование артерий начинают с 2 осмотра 0 области шеи. В норме ви-
димая пульсация сонных артерий может отсутствовать или быть умеренной
у худощавых лиц. Пульсация сонных артерий становится видимой при физи-
ческой нагрузке, а также при заболеваниях, сопровождающихся увеличени-
ем ударного обёма крови: при тиреотоксикозе, анемиях, лихорадочных
состояниях. Выраженная пульсация сонных артерий называется "пляска
каротид", что является патогномоничным признаком недостаточности аор-
тального клапана, при котором отмечается резкое колебание артериально-
го давления с связи с наличием регургитации крови в диастолу. Симптом
был описан Траубе (L.Traube, немецкий врач). Пульсация может отмечать-
ся также на подключичных, плечевых, иногда лучевых, подколенных арте-
риях. Может быть заметна пульсация на мягком нёбе, язычке, пульсатор-
ное сужение и расширение зрачков. Иногда одновременно с пульсацией ар-
терий наблюдается ритмичное покачивание головы - симптом Мюссе (Mus-
set - французский поэт, имеющий порок сердца - недостаточность аор-
тального клапана) или свободной ноги, если положить ногу на ногу
("пульсирующий человек"). Количество сокращений сердца иногда можно
У лиц астенического телосложения иногда видна пульсация в яремной
ямке (ретростернальная пульсация), вызванная прохождением пульсовой
волны по дуге аорты. В патологии видимая на глаз ретростернальная
пульсация или наличие эластической пульсирующей при пальпации опухоли
во 2-3 межреберье справа наблюдается при выраженном удлиннении или
расширении аорты, особенно при аневризме восходящей аорты. При сифили-
тической аневризме аорты могут истончаться ткани передней грудной
стенки, тогда пульсация определяется на значительной площади, прилежа-
щей к рукоятке грудины. При аневризме дистальной части дуги аорты или
проксимальной части нисходящей аорты отмечается симптом Оливера - Кар-
дарелли (W.S.Oliver, английский врач; A.Cardarelli, итальянский врач)-
смещение гортани вниз при каждой систоле сердца, видимое при запроки-
дывании головы больного и отведении щитовидного хряща вверх и влево. В
этих случаях может наблюдаться усиленная пульсация подключичной арте-
рии - симптом Трунечека (K.Trunecek - чешский врач), которая вследс-
твие снижения эластичности стенки аорты принимает более сильный, чем в
норме удар волны крови.
Видимая пульсация передней стенки живота, особенно в надчревной
области, так называемая эпигастральная пульсация, встречается при
аневризме аорты - симптом Корригена (D.J.Corrigan, ирландский врач).
Её следует отличать от сердечного толчка и истинной пульсации печени.
Если попросить больного вдохнуть и задержать дыхание, то аортальная
пульсация исчезает. Наличие пульсирующей опухоли в брюшной полости,
располагающейся несколько левее средней линии живота, на уровне пупка
или несколько ниже характерно для аневризмы брюшной аорты.
При аневризме аорты встречается анизокория и западение глазного
яблока вследствие сдавления симпатического ствола.
Расширенные, извитые и пульсирующие артерии грудной стенки харак-
терны для коарктации аорты. Видимая на глаз пульсация под кожей арте-
рии в виде зигзагообразных движений на ограниченном участке называется
" симптом червячка ", который имеет место при уплотнении стенки сосу-
На шее можно отметить пульсацию яремных вен - венный пульс (pul-
sus venosus physiologicus), который характеризуется колебанием объёма
вен (набухание и спадение их) за время одного сердечного цикла, обус-
ловленное динамикой оттока крови в правое предсердие в разные фазы
систолы и диастолы. В норме во время систолы желудочков происходит
расширение артерий и спадение яремных вен, что расценивается как отри-
цательный венный пульс. В обычных условиях он мало заметен на глаз и
становится более отчётливым при набухании вен вследствие застоя в них
Если набухание яремных вен происходит одновременно с систолой же-
лудочков и появлением артериальной пульсовой волны, то диагностируют
патологический положительный венный пульс, типичный для недостаточнос-
ти трёхстворчатого клапана (pulsus venosus pathologicus). При данном
пороке обратная волна крови, поступающая во время систолы из правого
желудочка в правое предсердие, задерживает отток крови из вен, и вены
набухают одновременно с систолой желудочков. Данный феномен может наб-
людаться и при мерцательной аритмии с явлениями недостаточности крово-
обращения, когда систола предсердий практически отсутствует. При при-
жатии вены пальцем её пульсация ниже пальца продолжается, а выше паль-
ца вена не пульсирует. При вертикальном положении больного можно отме-
тить ритмичное отклонение головы назад, синхронное с видимой пульсаци-
ей набухших яремных вен - симптом Н.А.Виноградова. При этом пороке
отмечается пульсация печени. Выбрасывание во время систолы большого
количества крови из правого предсердия обуславливает систолическое
втяжение грудной клетки и рёбер за счёт быстрого падения внутригрудно-
го давления и одновременно систолическое набухание печени. Если поло-
жить одну руку над областью сердца, а другую - над печенью, то отмеча-
ется опускание одной руки и поднятие другой ("качательный феномен" или
" феномен качелей ").
За венный пульс могут быть ошибочно приняты передаточные колеба-
ния яремных вен, производимые пульсацией сонных артерий. В таких слу-
ном пульсе пульсация периферического отрезка вены (выше места прижа-
тия) прекращается, а в случае передаточной пульсации отчётливо видны
колебания набухающего периферического отрезка вены.
Двустороннее расширение вен шеи, рук и верхней части грудной
клетки отмечается при сдавлении верхней полой вены опухолями, располо-
женными в средостении, загрудинным зобом, лимфоузлами, аневризмой, а
также при перикардитах. Наблюдаемый в этих случаях отёк шеи, нередко
головы, верхних конечностей и области лопаток даёт картину так называ-
емого "воротника Стокса" (W.Stokes, ирландский врач). Одностороннее
расширение вен и отёк на стороне поражения отмечается при сдавлении
плечеголовных вен.
Расширение вен на передней поверхности грудной клетки наблюдается
при констриктивных перикардитах. Расширенные и извилистые вены на пе-
редней поверхности живота вокруг пупка характеризуют синдром внутрипе-
чёночной портальной гипертензии при циррозе печени, что получило наз-
вание головы Медузы - caput Medusae (у мифического существа Медузы
Горгоны на голове вместо волос росли змеи). При надпечёночной пор-
тальной гипертензии расширенные вены локализуются чаще по боковым
стенкам живота, на спине и нижних конечностях.
Осмотр конечностей проводится спереди и сзади, в положении боль-
ного стоя и лёжа. Проводится сравнение симметричных участков, отмеча-
ется их конфигурация, цвет кожных покровов, наличие пигментации и ги-
перемии, характер рисунка подкожных вен, расширение поверхностных вен,
их локализация и распространённость, а также наличие пульсирующих об-
разований по ходу сосудистых пучков. Сосудистая патология сопровожда-
ется нарушением 2трофики кожи 0 в виде её истончения, сухости, шелушения,
наличия трещин, фликтен (пузырьки на коже), изъязвлений, трофических
язв и регионарной пигментации (гемосидероз, пигментные пятна).
Изменяется и состояние 2дериватов кожи 0, при этом отмечается нару-
шение роста волос - гипотрихоз (2hypotrichosis 0) и ногтей - онихорексис
(2onychorrhexis 0) - аномальная хрупкость ногтей и онихогрифоз (2onychog 0-
2ryphosis 0) - ногти в форме когтей хищной птицы - грифа. Следует обра-
щать внимание на разницу в окружности и объёме отдельных сегментов ко-
нечностей, на состояние венозной сети, наличие варикозно расширенных
2Окраска кожных покровов 0 даёт представление о состоянии кровообра-
щения. Цветовые оттенки кожи зависят от кровонаполнения её сосудов,
степени насыщения крови кислородом, от количества пигмента, состояния
венозного оттока и лимфообращения.У здорового человека кожа имеет
светло-розовый цвет. В положении стоя и лёжа цвет конечностей у здоро-
вого человека практически не меняется. Появление локализованной стой-
кой бледности кожи свидетельствует о выраженной регионарной недоста-
точности периферического артериального кровообращения. Данный феномен
чаще встречается в области тыла стопы при переходе больного из верти-
кального в горизонтальное положение. Резкое побледнение дистальных от-
делов конечности наблюдается при тромбозе или эмболии магистральной
артерии, причём эти изменения, как правило, располагаются на 15-20 см
ниже уровня артериальной окклюзии.
Нарушения периферического кровообращения могут сопровождаться и
другими изменениями окраски кожи в виде синюшности, мраморности, пок-
раснения,а также в виде их сочетаний. Багрово-синюшная окраска кожи в
положении стоя характеризует недостаточность венозного кровообращения.
Синюшный оттенок кожи при длительном пребывании в вертикальном положе-
нии наблюдается и у здоровых людей пожилого возраста. Цианоз и увели-
чение в объёме конечности типично для острого венозного тромбоза, при-
чём указанные изменения определяются начиная от уровня локализации
тромба в вене.
Изменения кожи позволяют судить о состоянии эффекторного звена
кровотока, что характеризуется наличием ливедо, телеангиоэктазий, со-
судистых звёздочек, петехиальной сыпи, акроцианоза.
На коже может отмечаться 2ливедо 0 (livedo - кожа мраморная). Мра-
морная окраска кожи характеризуется чередованием участков побледнения
и синюшности в виде пятен или в виде сетки (сетчатое ливедо - livedo
reticularis) или наподобие ветвей дерева (древовидное ливедо - live-
do racemosa). При эритроцианозе мраморность кожи усиливается от холо-
да, а также при длительном стоянии и уменьшается или исчезает в тепле
и в горизонтальном положении.
2Телеангиоэктазии 0 (teleangiectasia от греч. telos- конец, angeion
Сосуд и ectasis - расширение) - стойкие локальные расширения мелких
сосудов, главным образом капилляров. Имеют вид тёмно-красных или пур-
пурно-фиолетовых пятен различной величины, с неровной, реже гладкой
поверхностью. Пятна имеют неправильные очертания, слегка возвышаются
над уровнем кожи или слизистой оболочки, бледнеют при надавливании.
Паукообразные, иногда пульсирующие телеангиоэктазии называют "сосудис-
тыми звёздочками" или "сосудистыми паучками".
2Петехии 0 (petechia - пятно, сыпь) - точечные кровоизлияния, разно-
видность геморрагических пятен, возникающих на коже и слизистых
оболочках вследствие мельчайших капиллярных кровоизлияний. Петехии
имеют округлую форму, диаметром от 1 до 5 мм, при надавливании или
растягивании кожи не исчезают, образуются вследствие структурных изме-
нений сосудистой стенки, вплоть до развития тромбоза капилляров, а
также в результате её функциональных нарушений. Описан "симптом жгу-
та" или симптом Кончаловского-Румпеля-Лееде (М.П.Кончаловский; Th.Rum-
pel, немецкий врач; C.Leede, немецкий врач) - появление петехий на
коже плеча и предплечья после непродолжительного сдавления плеча жгу-
том или резиновой манжеткой сфигмоманометра (при сохранении пульса на
лучевой артерии); наблюдается при повышенной проницаемости и ломкости
капилляров и прекапилляров.
2Акроцианоз 0 идиопатический или эссенциальный- синюшная окраска
дистальных частей тела, обусловленная расстройством тонуса перифери-
ческих венул при акротрофоневрозах. Термин ввёл Крог (A.Krogh, датский
физиолог). Состояние эффекторного звена кровотока характеризует и ар-
териолярный пульс, о чём будет сказано ниже.
2Пальпация кровеносных сосудов 0. Пальпаторный метод исследования
позволяет оценить изменения температуры отдельных участков тела и про-
вести сравнение по симметричным сегментам, обнаружить патогномоничный
симптом некоторых сосудистых поражений (систоло-диастолическое дрожа-
ние при артериовенозном свище, наличие флебитов, пульсация межрёберных
артерий при коарктации аорты), определить и сравнить пульсацию артерий
на симметричных участках конечностей, оценить остояние стенки сосуда
(эластичность, резистентность, уплотнения). Определяют тургор тканей,
наличие уплотнений и узелков по ходу сосудов, болезненные точки, лока-
лизацию и величину дефектов в апоневрозе, сравнивают температуру кожи
различных отделов одной и той же конечности и на симметричных участках
обеих конечностей.
Периодические колебания объёма сосудов, связанные с динамикой их
кровенаполнения и давления в них в течение одного сердечного цикла, а
также пальпаторное ощущение колебания стенки артерии, называется пуль-
сом (2 pulsus 0 - удар, толчок).
Учение о пульсе пришло к нам из глубокой древности, начиная с
трудов Гиппократа, затем Галена и позднее Парацельса. По пульсу пыта-
лись ставить диагноз, оценивать прогноз болезни и даже определять
судьбу человека.
Ощупывание пульса в каждом отдельном случае должно проводиться на
всех доступных для пальпации артериях, одновременно на обеих нижних и
обеих верхних конечностях. Следует отметить, что при отёчности тканей
или значительно выраженной подкожной жировой клетчатке определение
пульса затруднительно.
Происхождение артериального пульса связано с циклической деятель-
ностью сердца. В систолу в аорту выбрасывается определённый объём кро-
ви, что вызывает растяжение её начальной части и повышение в ней дав-
ления, которое во время диастолы снижается. Колебания давления обус-
лавливают возникновение в стенках артерий пульсовых волн, растягиваю-
щих и удлиняюших артериальные стенки. Таким образом, кардиальные фак-
торы, определяющие свойства пульса, следующие: величина ударного выб-
роса, наличие дефектов аортального клапана, уровень систолического и
диастолического артериального давления и состояние стенок аорты. Дан-
ные факторы обуславливают изменения свойств пульса во всех зонах арте-
риальной системы, доступных пальпации. Сосудистые факторы в виде суже-
ния сосуда, окклюзии, аневризмы, наличия коллатералей определяют изме-
нения пульса в отдельных регионах.
Цель исследования пульса состоит в оценке состояния центрального
аппарата гемодинамики и сердечно-сосудистой системы в целом, а также в
оценке состояния отдельных артериальных регионов.
Для пальпации доступен целый ряд артерий. Исследуют пульсацию 2 ви-
2сочной артерии 0, которая проецируется от виска к надбровной дуге.
В яремной ямке определяется пульсация 2дуги аорты 0, при этом можно
попросить больного немного наклонить голову вперёд и приподнять плечи
кверху и кпереди.
Ощупывание сонной артерии производят в 3 местах. Сразу над ключи-
цей, кнутри от грудино-ключично-сосцевидной мышцы пальпируется 2 общая
2сонная артерия 0, на уровне верхнего края гортани - 2бифуркация общей
2сонной артерии 0, за углом верхней челюсти пальпируется 2внутренняя сон-
2ная артерия 0. Пальпацию следует проводить осторожно с учётом каротидно-
го рефлекса.
2Подключичная артерия 0 определяется между ключицей и первым ребром
в надключичной ямке.
На верхней конечности доступны пальпации следующие магистральные
артерии. Исследование 2подкрыльцовой 0артерии проводится на дне подмы-
шечной впадины на головке плечевой кости после поднятия выпрямленной
руки в горизонтальное положение, по переднему краю роста волос или по
линии, разделяющей переднюю и среднюю треть ширины подмышечной ямки.
2Плечевая артерия 0 определяется во внутреннем жолобке плеча (sulcus
bicipitalis medialis) по медиальному краю двуглавой мышцы и непосредс-
твенно в локтевой ямке - у внутреннего края сухожилия Пирогова.
2Лучевая артерия 0 пальпируется в нижней трети ладонной поверхности
предплечья в середине лучевой борозды, между шиловидным отростком лу-
чевой кости и внутренним краем сухожилия плече - лучевой мышцы.
ти предплечья на 2-3 см выше линии лучезапястного сустава.
При вялом брюшном прессе и тонкой брюшной стенке возможно прощу-
пать биение 2брюшной аорты 0 по срединной линии живота.
На животе можно пальпировать 2наружную подвздошную артерию 0 - выше
паховой складки по направлению к пупку.
На нижней конечности определяются пальпаторно следующие сосуды.
2Бедренная артерия 0- ниже паховой складки на 2 см кнутри от её се-
редины при выпрямленном бедре с небольшим поворотом его кнаружи.
2Подколенная артерия 0 пальпируется в глубине подколенной ямки при
согнутой в коленном суставе конечности.
2Передняя большеберцовая 0 - спереди над голеностопным суставом на
середине расстояния между лодыжками.
2Задняя большеберцовая 0 - в межмыщелковом жолобке между задне-ниж-
ним краем медиальной лодыжки и ахилловым сухожилием.
2Тыльная артерия стопы 0 пальпируется на середине линии, соединяющей
середину расстояния между медиальной и латеральной лодыжками и 1-ый
межпальцевой промежуток.
Оценка состояния центрального аппарата гемодинамики включает оп-
ределение пульсации магистральных артериальных стволов, которая харак-
теризуется как хорошая, ослабленная, перемежающаяся и отсутствие пуль-
На практике под названием "пульс" обычно понимают колебания стен-
ки лучевой артерии, которая наиболее доступна для ощупывания, ибо рас-
положена поверхностно, покрыта только поверхностной фасцией и кожей.
Следует положить большой палец на заднюю поверхность предплечья в этой
области и 3 пальца на место проекции артерии спереди. Нащупав артерию,
прижимают её к кости. Пальпируют одновременно пульс на правой и левой
руке. При этом пальцами ощущают пульсовую волну как толчок, движение
или увеличение объёма артерии.
При неотложных состояниях проводится пальпация сонных артерий.
Характеристика артериального пульса основывается на определении
наличия или отсутствия пульса, его симметричности на парных артериях,
ритмичности, частоты, наполнения, напряжения, величины, формы, высоты,
скорости, альтернации и его связи с фазами дыхания.
Прежде всего определяют одинаковость пульса с обеих сторон. Пульс
может быть симметричным и разным (2 pulsus differens 0). Неодинаковость
пульса связана с аномалиями развития и направления артерий, со сдавле-
нием артерий с одной стороны опухолью, лимфоузлами, аневризмой, врож-
дёным или приобретённым (атеросклероз, неспецифический аортоартериит)
сужением крупного сосуда с одной стороны. Так, при стенозе левого ат -
рио-вентрикулярного отверстия пульс ослаблен на левой лучевой артерии
из-за сдавления левой подключичной артерии увеличенным левым предсер-
дием (симптом Л.В.Попова). Разница пульса на обеих лучевых артериях
иногда наблюдается при незаращении артериального протока и при коарк-
тации аорты. Кроме того при коарктации аорты пульс на брюшной аорте и
артериях нижних конечностях бывает явно ослаблен или совсем не прощу-
пывается, в то время как на шее и верхних конечностях отмечается нор-
мальный или даже повышенного наполнения пульс. Полное исчезновение
пульса на артериях называют акротизмом (2 acrotismus 0) или асфигмией.
Ритмичность (регулярность) пульса. В норме пульсовые волны сле-
дуют через равные промежутки времени - пульс ритмичный или регулярный
(2 pulsus regularis 0). Если пульсовые волны следуют через разные интер-
валы, то пульс называется нерегулярным (2 pulsus irregularis 0) или
аритмичным (2pulsus arhythmicus 0). Данный феномен наблюдается при раз-
личных видах аритмий, и прежде всего при экстрасистолии. Экстрасистолы
могут быть редкими, частыми, групповыми. Если экстрасистолы идут в
правильном ритме, то речь идёт об аллоритмии. Когда каждая вторая
пульсовая волна является экстрасистолической, то говорят 2 0о 2 0 бигеминии
(2pulsus bigeminus 0, bigemini - близнецы, двойня), при этом после силь-
ной волны следует слабая волна и компенсаторная пауза. От бигеминичес-
кого пульса следует отличать дикротию пульса (2 pulsus dicroticus 0),
которая характеризуется наличием двух пульсовых волн при каждом сер-
дечном сокращении и наблюдается при изменении сосудистого тонуса, что
хорошо видно на сфигмограмме. Если экстрасистолической является каждая
третья волна, то данное явление характеризуется как тригеминия (2pul-
2sus trigeminus 0) и соответственно - каждая четвёртая волна в виде экс-
трасистолы типична для квадригеминии (2pulsus quadrigeminus 0).
При синоаурикулярной блокаде, неполной атриовентрикулярной блока-
де, ранних экстрасистолах наблюдается выпадение отдельных пульсовых
волн, когда продолжительность некоторых интервалов между колебаниями
увеличивается вдвое - 2pulsus intermittens.
2Частота 0пульса, как правило, соответствует частоте сердечных сок-
ращений. Если пульс ритмичный, то можно считать число пульсовых волн
за 30 секунд, затем умножить на 2. Если пульс нерегулярный, то подсчёт
проводят за 1 минуту. У новорожденных частота пульса соответствует
120-150 в минуту, у детей - 90-100 в минуту, у взрослых мужчин - 60-80
в минуту, у женщин - 60-90 в минуту. Частота пульса в вертикальном по-
ложении в среднем на 10 ударов больше, чем в положении лёжа. Во сне
пульс замедляется.
Если число сердечных сокращений в единицу времени превышает число
пульсовых ударов, говорят о дефиците пульса (2 pulsus deficiens 0), то
есть разнице между числом сердечных 2 0 сокращений в минуту и частотой
пульса,что имеет место при мерцательной аритмии и экстрасистолии, ког-
да уменьшается ударный выброс во время некоторых систол левого желу-
дочка. Данный феномен патогномоничен для слабости сократительного мио-
карда любого генеза.
Учащение числа сердечных сокращений называется тахикардией, а
пульса - тахисфигмией, при этом пульс определяется как частый (2 pul-
2sus frequens 0). Так, повышение температуры на 1 градус, даёт учащение
пульсовых волн на 6-8 в минуту у взрослых и на 15-20 - у детей. В тех
случаях, когда частота пульса не соответствует температуре, говорят о
диссоциации пульса и температуры, что характерно для брюшного тифа.
Тахисфигмия как отражение тахикардии встречается при вегетативной дис-
функции, тиреотоксикозе, ослаблении сердечной деятельности, при крово-
потере. Наибольшая частота пульса отмечается при пароксизмальной тахи-
Анатомия сосудов шеи и головы
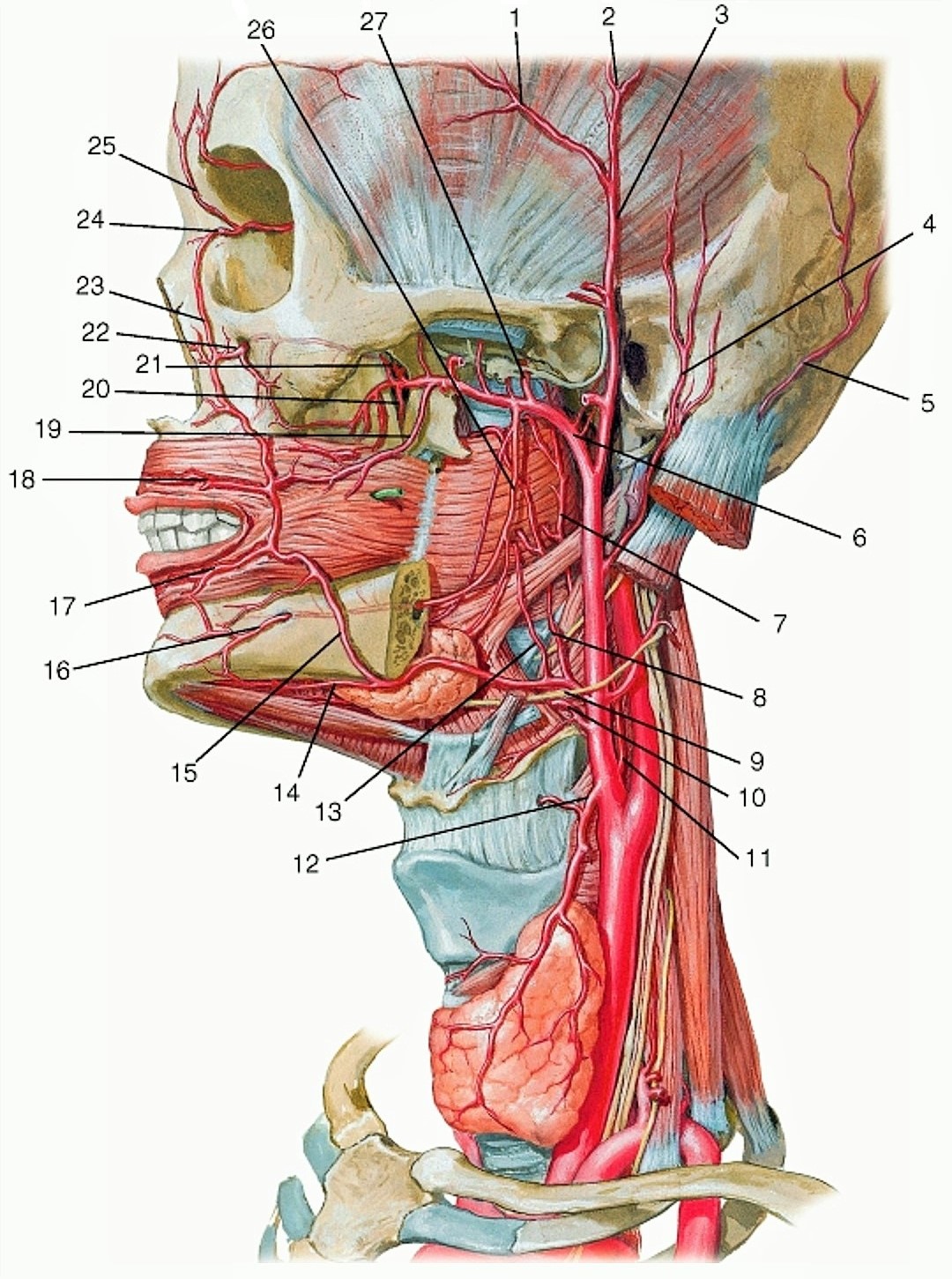
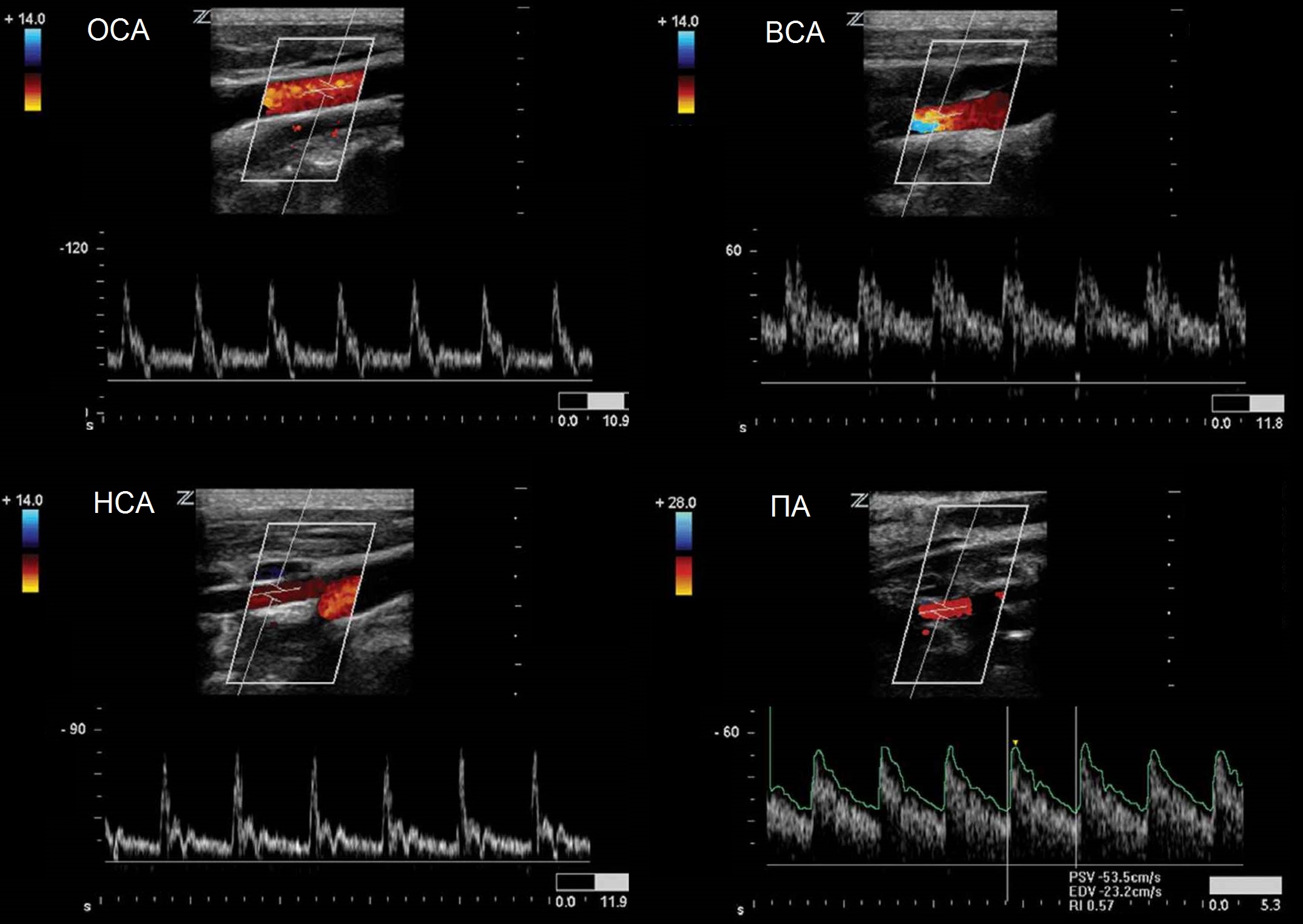
Из дуги аорты выходят три больших сосуда: плечеголовной ствол, левая общая сонная артерия (ОСА) и левая подключичная (ПКА) артерия. На уровне правого грудино-ключичного сочленения плечеголовной ствол делится на правую общую сонную артерию (ОСА) и правую подключичную артерию (ПКА).
Подключичная артерия (ПКА) вначале дугой проходит над куполом плевры, покидает грудную клетку через apertura superior и направляется в щель между передней и средней лестничными мышцами, затем ложится в sulcus a. subclaviae I ребра и из-под ключицы ныряет в подмышечную впадину, где называется подмышечной артерией. От I сегмента ПКА (до внутреннего края передней лестничной мышцы) отходят позвоночная артерия, щитовидно-шейный ствол, внутренняя грудная артерия; от II сегмента (в межлестничном промежутке) - реберно-шейный ствол; от III сегмента (по выходе из межлестничного промежутка) - поперечная артерия шеи.
Нажимайте на картинки, чтобы увеличить.
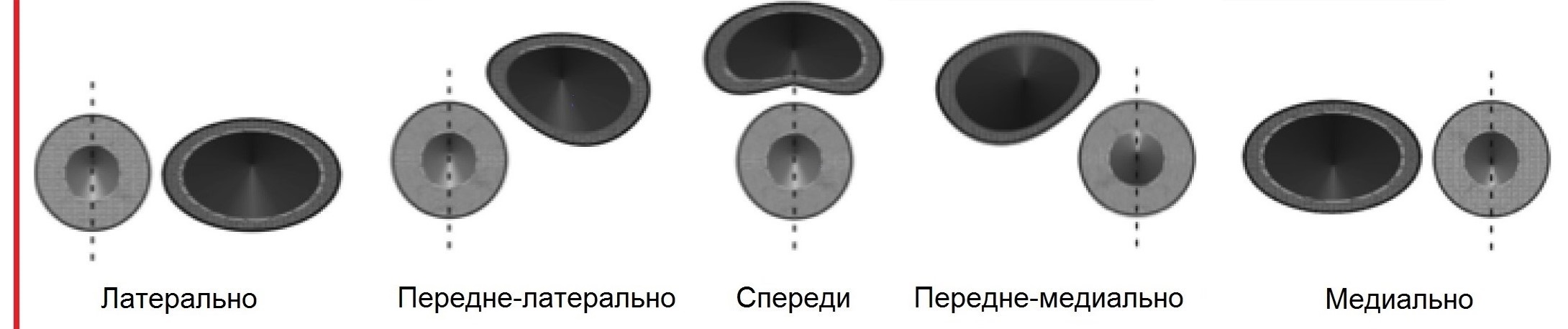
Общая сонная артерия (ОСА) располагается на шее позади грудино-ключично-сосцевидной и лопаточно-подъязычной мышц и граничит латерально с внутренней яремной веной и блуждающим нервом, а медиально — с щитовидной железой, пищеводом, трахеей, гортанью и глоткой. Левая общая сонная артерия обычно длиннее правой на 20-25 мм. На всем протяжении ОСА следует вертикально вверх, ветвей не имеет, и только на уровне верхнего края щитовидного хряща гортани делится на два крупных сосуда — наружную (НСА) и внутреннюю (ВСА) сонные артерии. Небольшое расширение в районе бифуркации называется каротидным синусом или луковицей сонной артерии. Каротидный синус может охватывать любую или все части бифуркации, а так же ВСА или НСА. Место, где общая сонная артерия делится на ВСА и НСА, следует называть бифуркацией, а не каротидным синусом.
| Фото. Варианты расположения каротидного синуса (голубой цвет): Обратите внимание, что хотя уровень бифуркации (пунктирная белая линия) не изменяется, каротидный синус может охватывать любую или все части бифуркации, а так же ВСА или НСА. | ||
 |
||
Каротидный синус содержит барорецепторы, которые определяют растяжение как меру кровяного давления. По языкоглоточному нерву информация передается в вегетативные центры головного мозга, откуда регулируется кровяное давление. У некоторых людей барорецепторы гиперчувствительны: внешнее давление на каротидный синус может вызвать замедление сердечного ритма, резкое падение кровяного давления и обморок.
Снаружи от каротидного синуса располагаются периферические хеморецепторы, которые определяют содержание кислорода в крови и передают эту информацию в головной мозг, откуда регулируется частота дыхания.
Наружная сонная артерия (НСА) располагается вначале медиально, а затем — латерально от ВСА; имеет короткий ствол; на уровне шейки нижней челюсти, в толще околоушной железы, делится на восемь ветвей (верхняя щитовидная артерия, языковая артерия, лицевая артерия, восходящая глоточная артерия, затылочная артерия, задняя ушная артерия, верхнечелюстная артерия и поверхностная височная артерия). Средняя менингеальная артерия отходит от верхнечелюстной артерии и питает твердую мозговую оболочку — это единственная веточка от НСА, которая проникает в полость черепа.
| Фото. Ход наружной и внутренней сонных артерий. | ||
 |
 |
 |
Внутренняя сонная артерия (ВСА) имеет больший диаметр, чем НСА. Начальный отдел располагается латерально или сзади, а затем медиально от НСА. Между глоткой и внутренней яремной веной (ВЯВ) артерия поднимается вверх, к основанию черепа, проходит через сонный канал пирамиды височной кости в полость черепа, где отдает следующие ветви: глазную артерию, переднюю мозговую артерию, среднюю мозговую артерию, заднюю соединительную артерию. На шее ВСА ветвей не дает.
| Фото. Бифуркация общей сонной артерии и ветви наружной сонной артерии. | ||
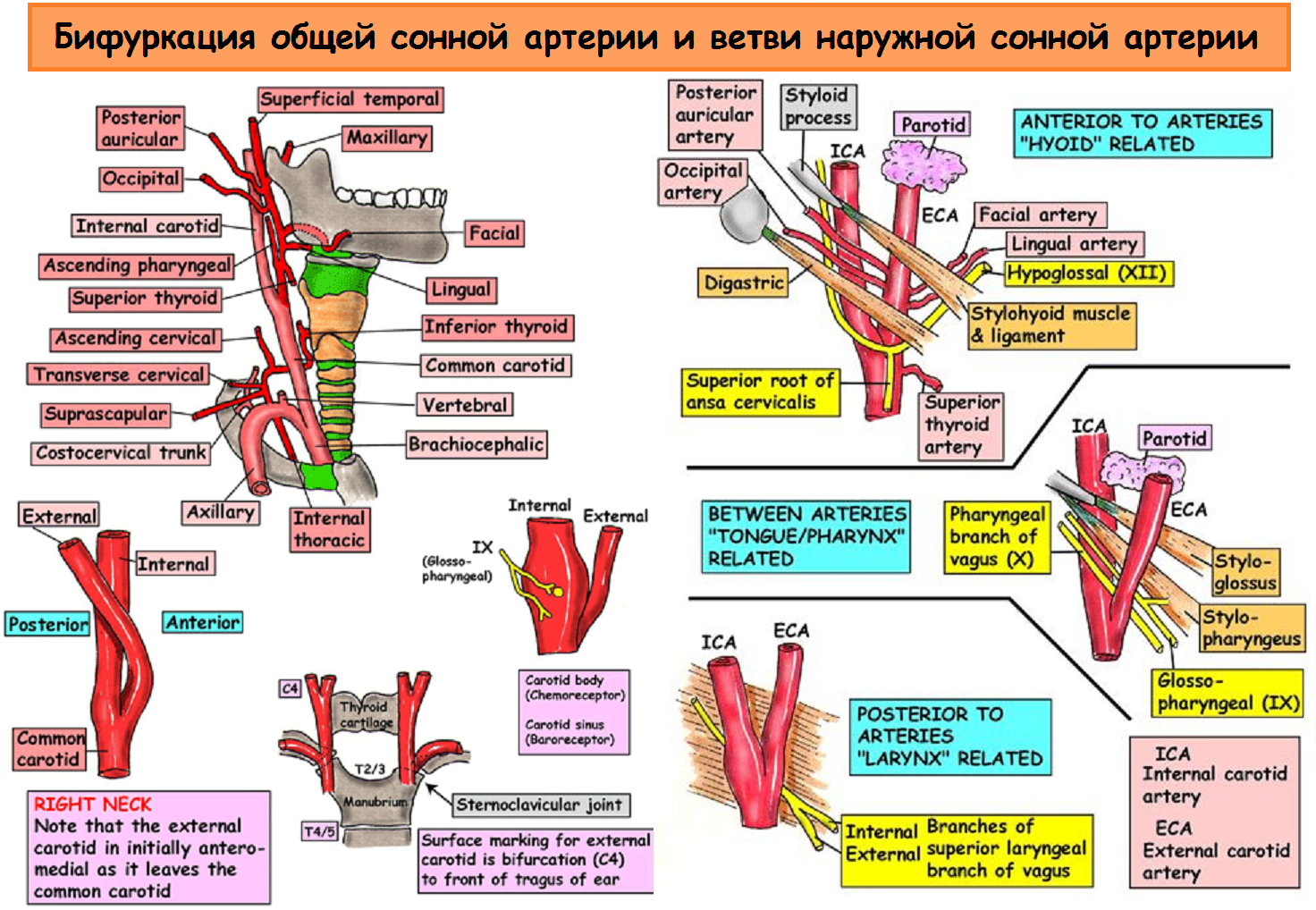 |
||
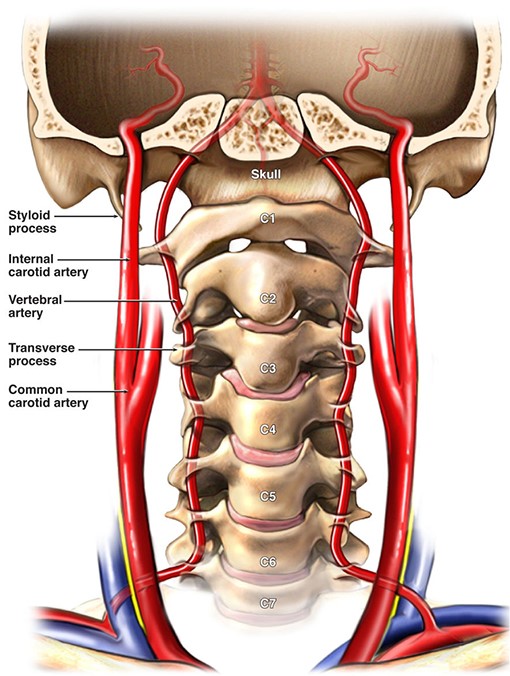
Позвоночная артерия (ПА) отходит от ПКА на уровне VII шейного позвонка, поднимается вверх через отверстия поперечных отростков VI-I шейных позвонков, прободает membrana atlantooccipitalis posterior и через большое затылочное отверстие входит в полость черепа. У заднего края моста позвоночные артерии той и другой стороны сливаются в одну основную артерию (a. basilaris). На уровне переднего края варолиева моста основная артерия делится на парные задние мозговые артерии.
В ПА различают экстракраниальные (I, II, III) и интракраниальный (IV) сегменты:
- I сегмент - от устья до входа в костный канал поперечного отростка С6 позвонка;
- II сегмент - в костном канале поперечных отростков С6-С2 позвонков;
- III сегмент - от места выхода из костного канала на уровне С2 до входа в полость черепа через большое затылочное отверстие (на этом участке формируется физиологическая деформация ПА, которая сглаживает пульсацию);
- IV сегмент - от входа артерии в полость черепа до ее слияния с ПА противоположной стороны.
| Фото. Четыре сегмента позвоночной артерии. | ||
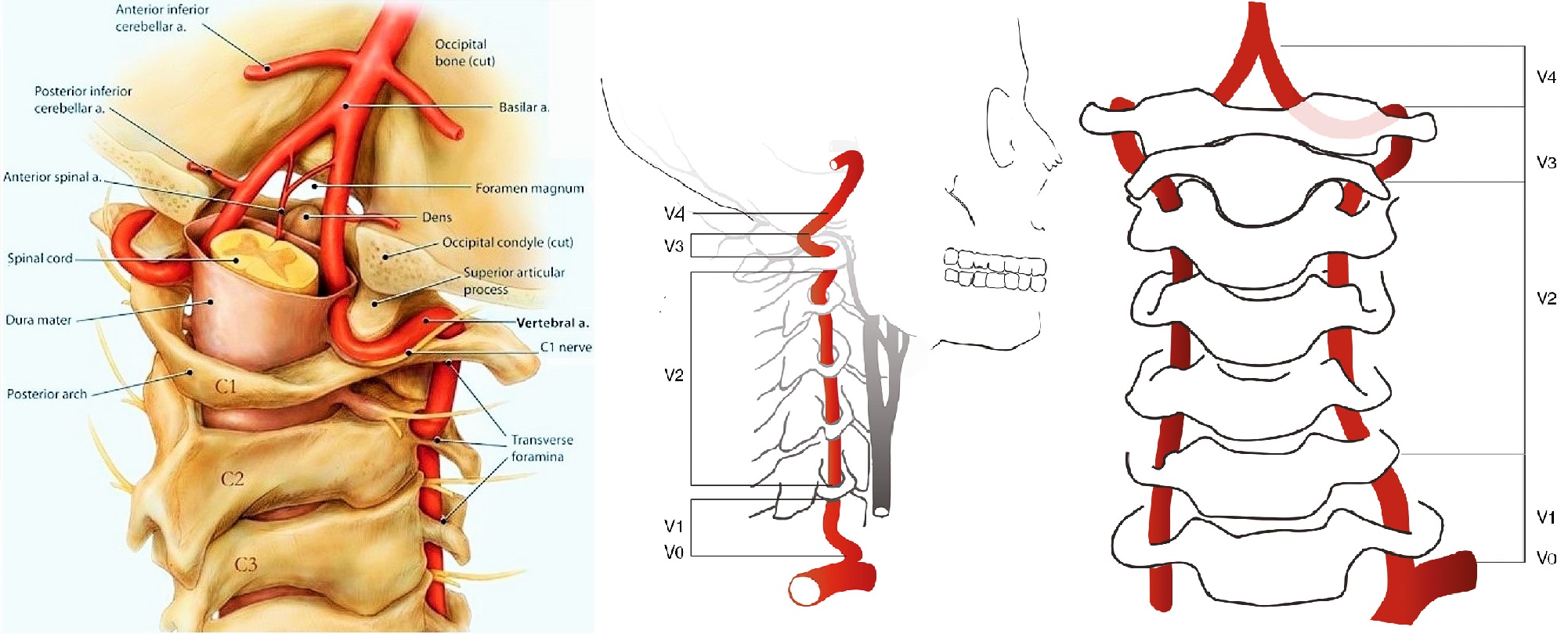 |
||
Через задние соединительные артерии и переднюю соединительную артерию ВСА и ПА образуют на основании мозга важный круговой анастомоз - большой артериальный (виллизиев) круг. Этот вариант строения встречается в 25% случаев. Часто одна из соединительных артерий отсутствует.
УЗДГ сосудов головы и шеи
Чтобы оценить кровоснабжение головы и шеи, исследуют плечеголовной ствол, подключичные артерии (ПКА), общие сонные артерии (ОСА), наружные сонные артерии (НСА), внутренние сонные артерии (ВСА) и позвоночные артерии (ПА). Положение пациента лежа на спине, шея вытянута и голова слегка повернута противоположно от исследуемой стороны. При короткой толстой шее можно подкладывать под плечи плотный валик. Скорости кровотока изменяются в зависимости от физиологического состояния человека, будучи выше при физической нагрузке, чем в состоянии покоя. По этой причине исследование должно проводить после того, как пациент отдыхает в течение 5-10 минут. За 6-12 часов до исследования желательно исключить алкоголь, никотин, кофеин. У женщин до менопаузы исследование лучше проводить на 1-7 день цикла.
Для сканирования сосудов головы и шеи подходит линейный датчик 7-18 МГц, для глубоких структур требуется конвексный датчик 2,5-6 МГц, а для транскраниального сканирования — датчик с фазической решеткой 1,8-2,0 МГц. Начинайте исследование в В-режиме, а затем используйте цветной доплер. Для правильной оценки артериальных стенок и просвета сканирование должно выполнять в поперечной и продольной плоскостях. В проксимальном и дистальном сегментах артерий, а также в любом подозрительном месте, проводите анализ спектра.
Важно!!! Чтобы в В-режиме получить четкое изображение сосудистой стенки, ультразвуковой луч направляют перпендикулярно (90°). Это обеспечивает максимальное отражение и эхо-интенсивность в изображении. Требуется высокочастотный линейный датчик выше 7 МГц (7 МГц имеет разрешение 0,22 мм, а 12 МГц — 0,128 мм).
На УЗИ видно три слоя артериальной стенки:
- Наружный слой (tunica adventicia) состоит из рыхлой соединительной ткани с большим содержанием эластических и коллагеновых волокон;
- Средний слой (tunica media) в ОСА образован преимущественно эластической стромой, а в ВСА — гладкой мышечной тканью;
- Внутренний слой (tunica intima) состоит из эндотелия, базальной мембраны и подэндотелиального слоя.
| Фото. На дальней стенке ОСА хорошо видно две параллельные гиперэхогенные линии (1, 3) с промежуточной анэхогенной зоной (2): 1 - внутренний слой (интима), 2 - средний слой (медиа), 3 - наружный слой (адвентиция). Комплекс интима-медиа (КИМ) состоит из двух четко дифференцированных слоев - эхопозитивной интимы и эхонегативной медии, поверхность его ровная. |
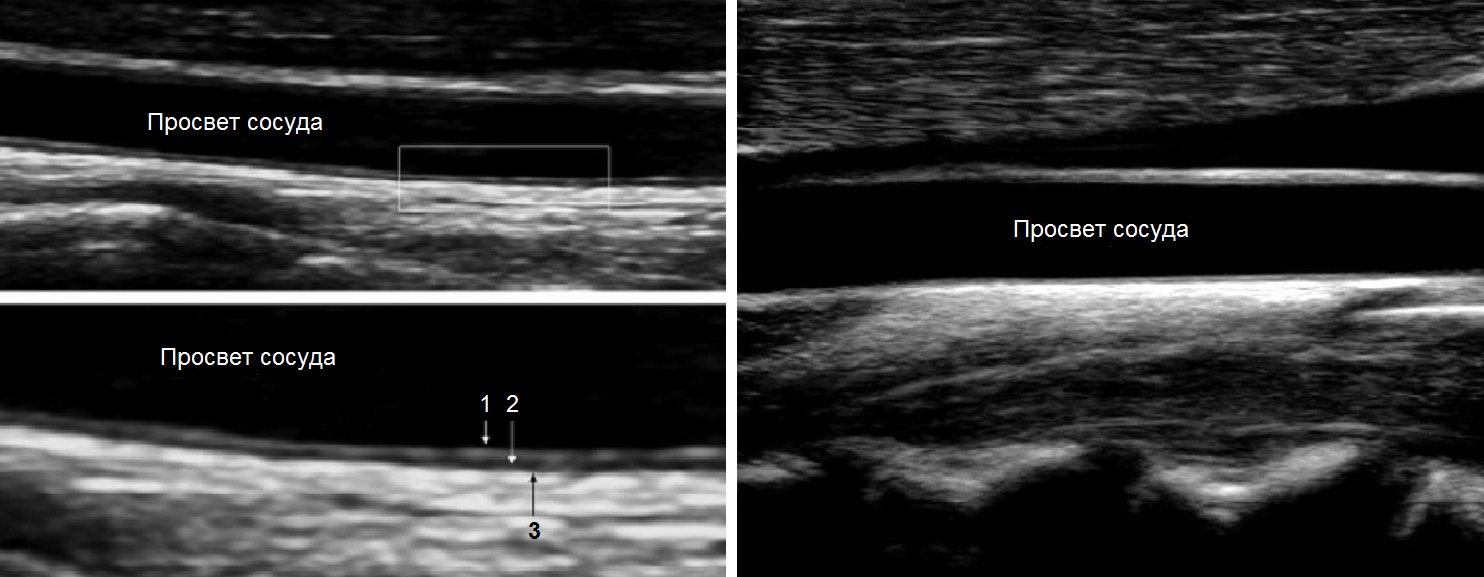 |
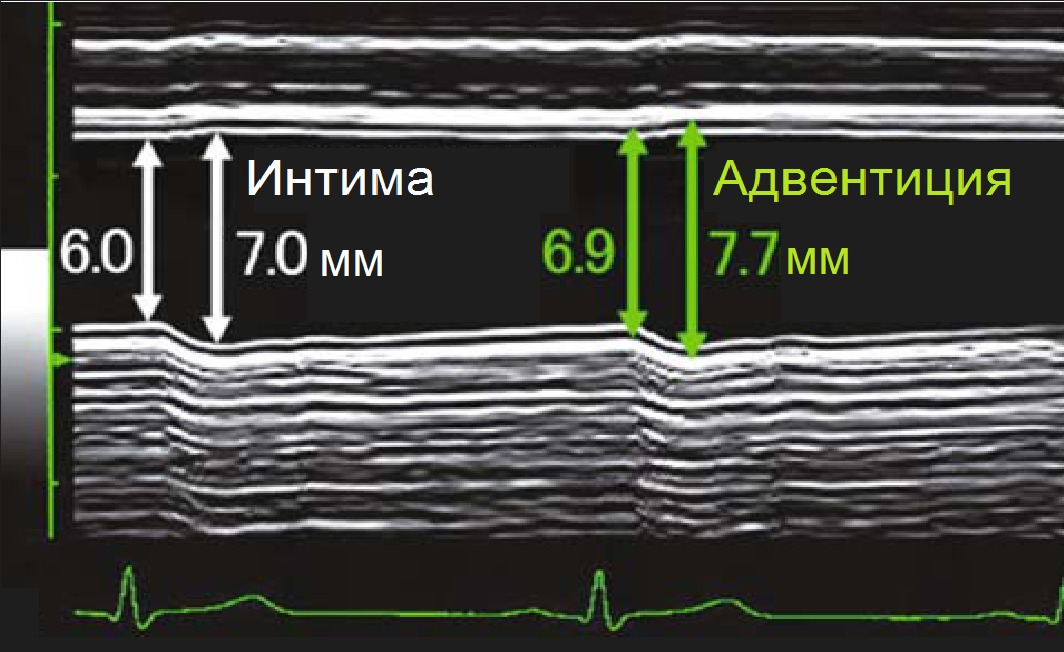
Важно!!! Толщину КИМ в ОСА измеряют на 1,5 см ниже бифуркации, в ВСА и НСА - на 1 см выше бифуркации. В норме у взрослых толщина КИМ ОСА составляет 0,5-0,8 мм и увеличивается с возрастом до 1,0-1,1 мм. Значительная волнистость и утолщение интимы указывают на атеросклероз или фиброзно-мышечную гиперплазию.
| Фото. А — Как измерить КИМ в нормальном сосуде [АБ (-)] и при атеросклерозе [АБ (+)]. Б — В М-режиме диаметр сосуда измеряют в систолу и диастолу, а так же между интимой и адвентицией. | ||
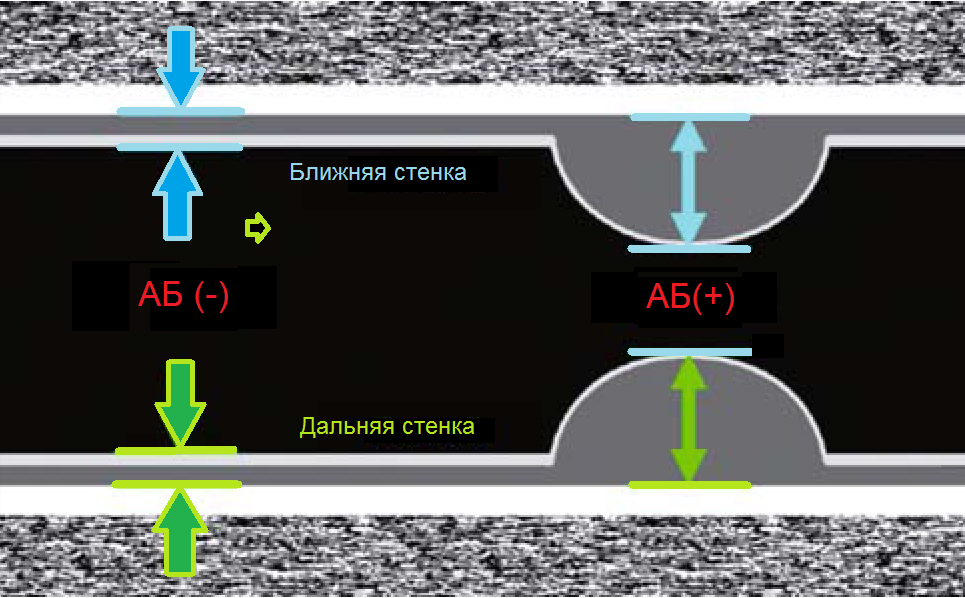 |
 |
|
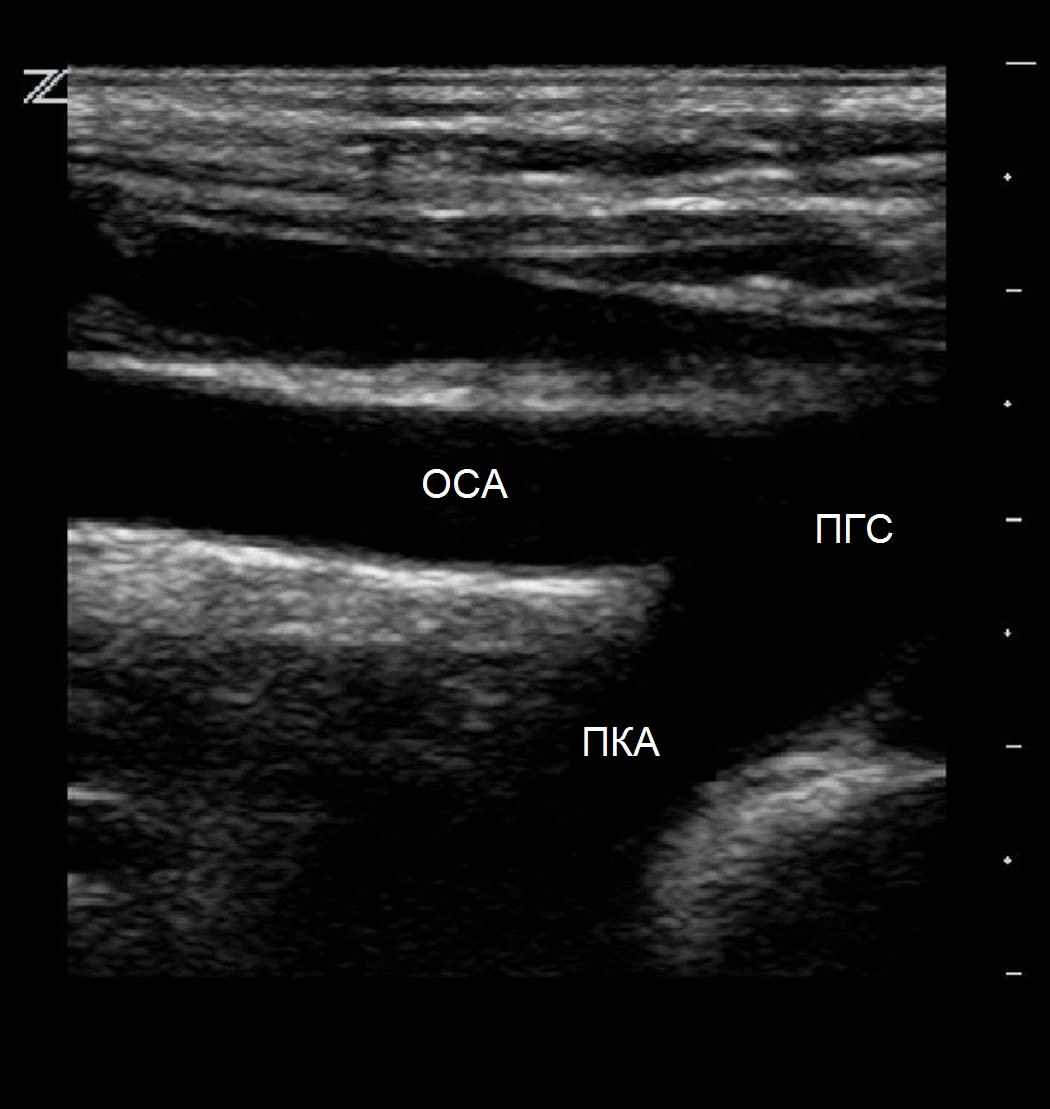
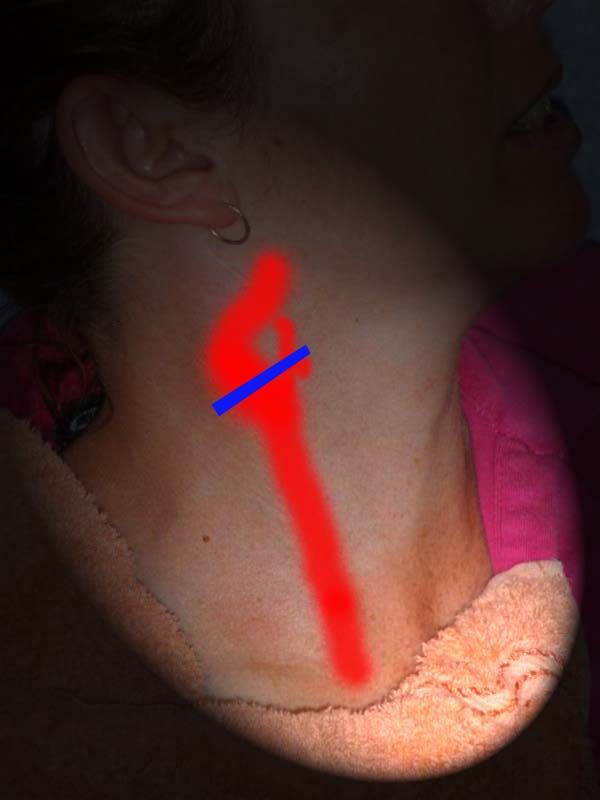
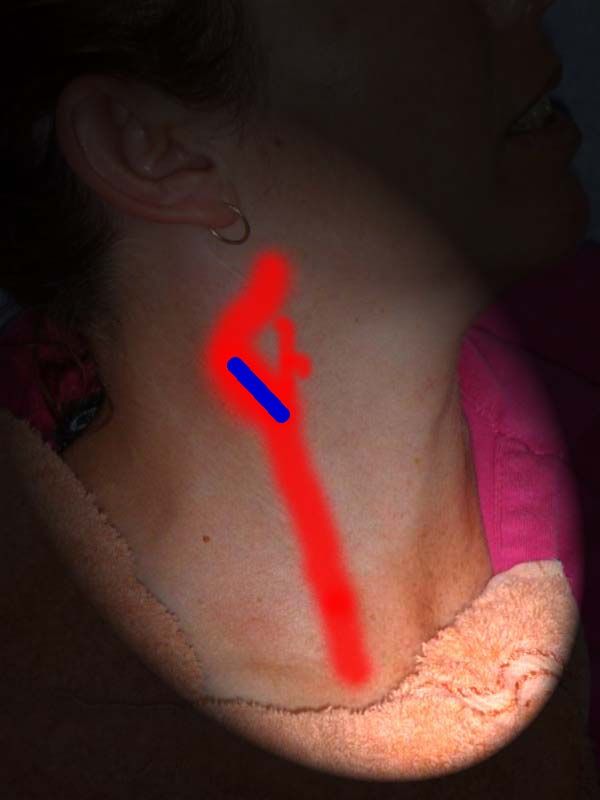
Чтобы визуализировать дистальную часть плечеголовного ствола, устья ОСА и ПКА, датчик располагают продольно в яременой вырезке и направляют луч латерально. I сегмент ПКА исследуют параллельно ключице над грудино-ключичным сочленением, II сегмент - параллельно ключице в надключичной области, направляя луч вниз и медиально, а III сегмент - в подключичной области.
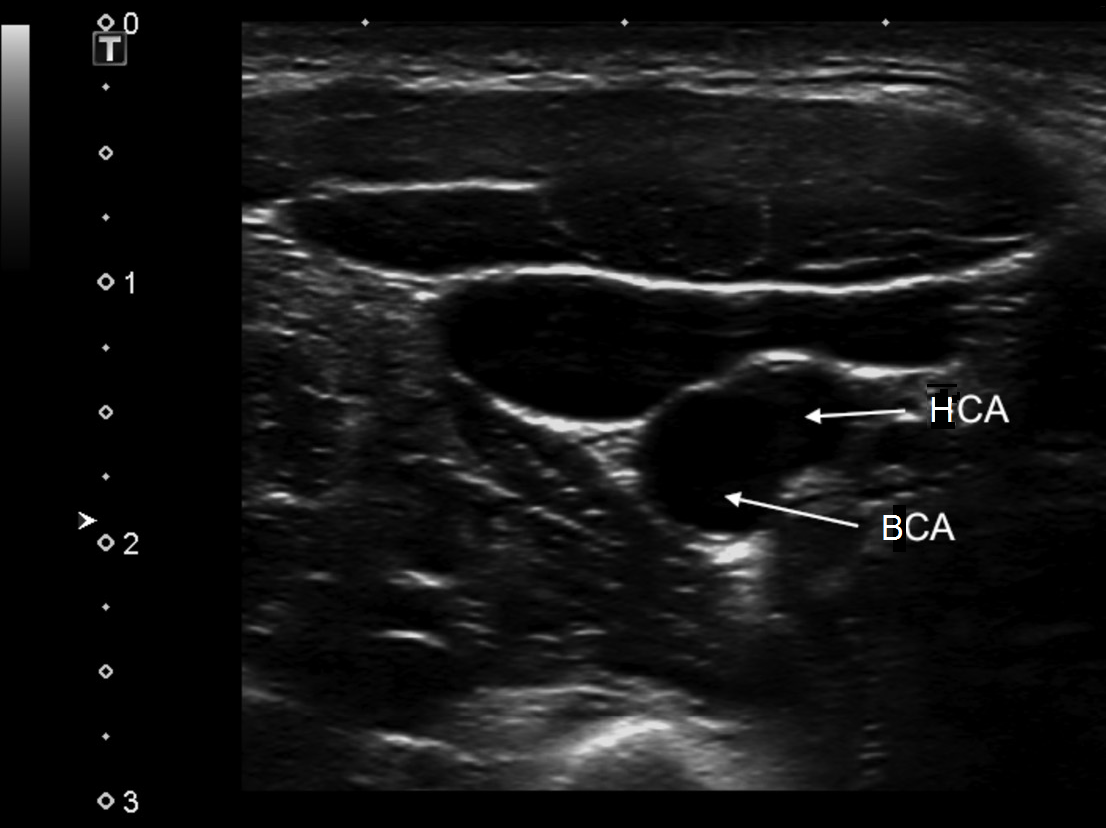
| Фото. А — Плечеголовной ствол (ПГС) делится на правую общую сонную артерию (ОСА) и правую подключичную артерию (ПКА). Б — Общая сонная артерия (ОСА) у основания шеи медиально граничит с щитовидной железой (Thyroid), а латерально с внутренней яремной веной (ВЯВ). | ||
 |
 |
|
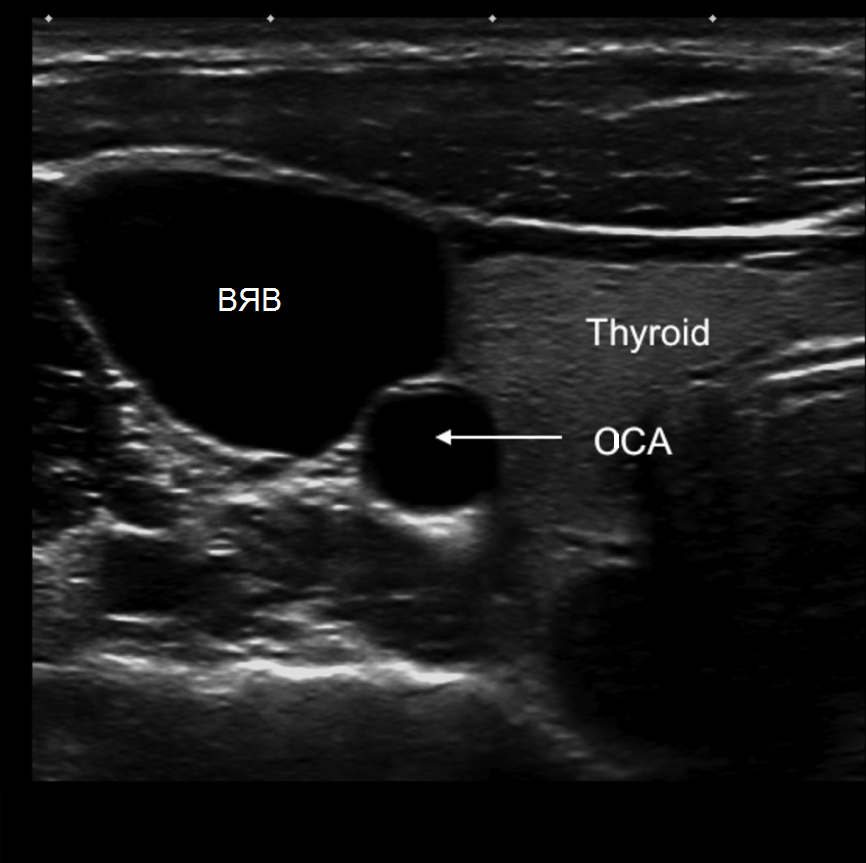
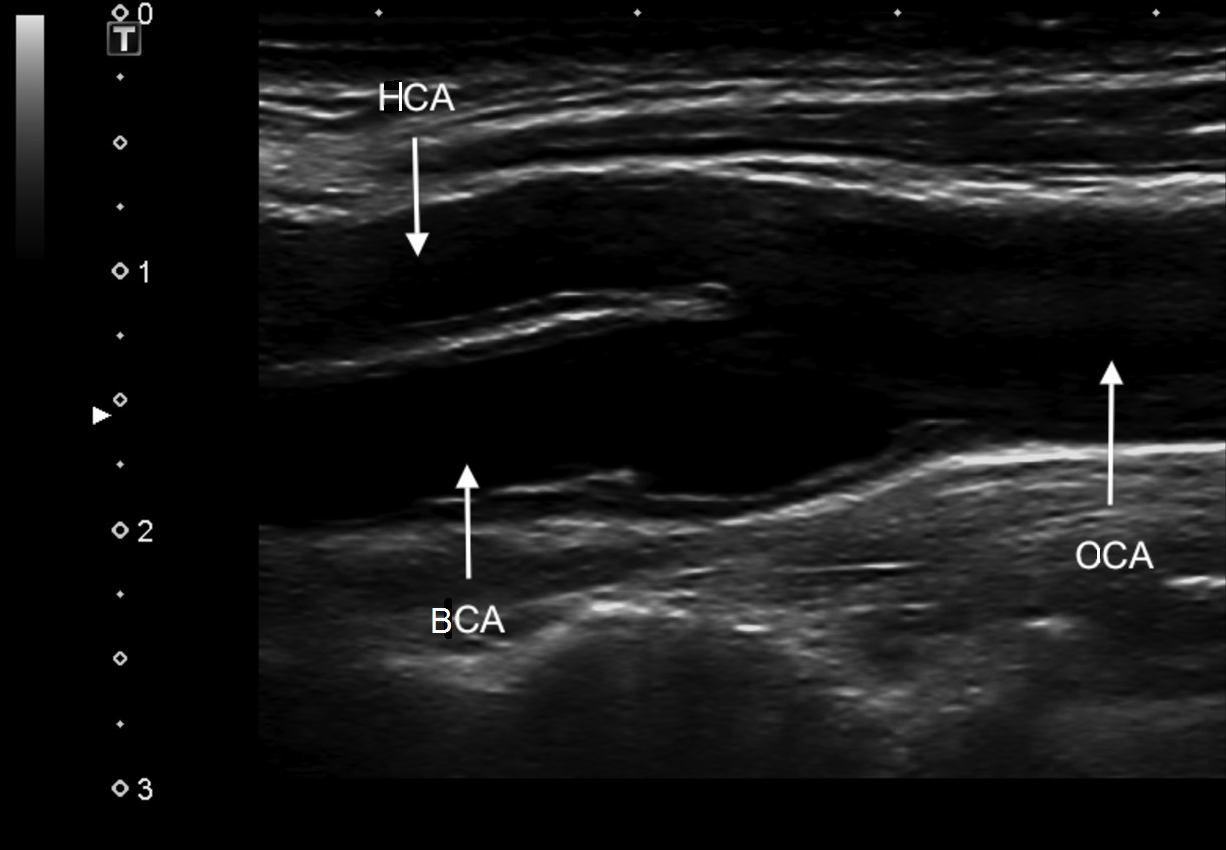
Общую сонную артерию (ОСА) оценивают у основания шеи. В поперечной плоскости внутренняя яремная вена (ВЯВ), как правило, располагается латерально от ОСА. Чтобы отличить ОСА от ВЯВ, слегка нажмите на сосуды датчиком: ВЯВ сжимается под давлением, а ОСА нет.
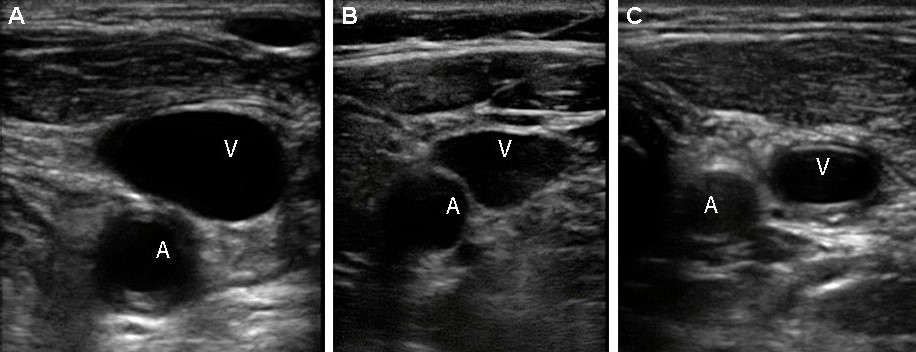
| Фото. Варианты расположения ВЯВ относительно ОСА: А - ВЯВ (V) располагается практически спереди от ОСА (А). Б - ВЯВ (V) располагается передне-латерально от ОСА (А). А - ВЯВ (V) располагается латерально от ОСА (А). |
 |
 |
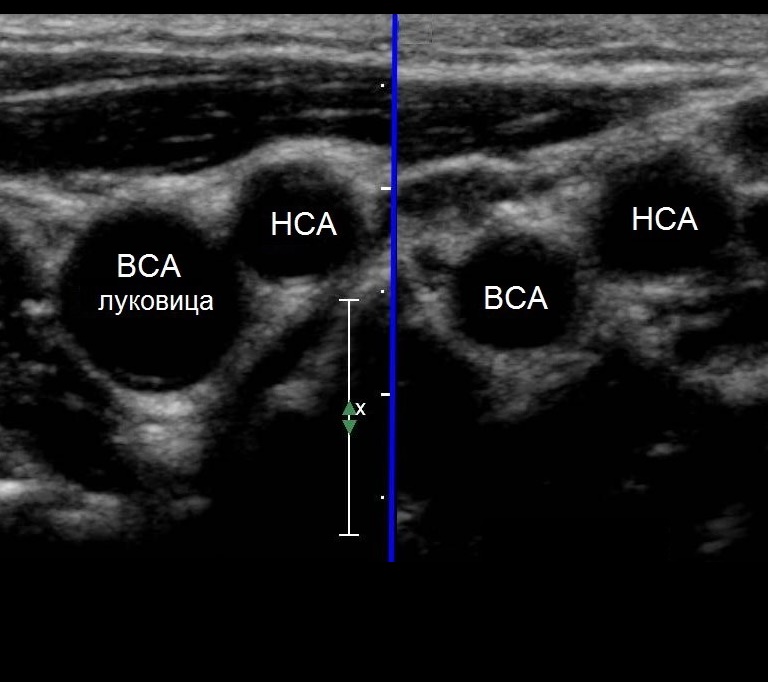
| Фото. От основания шеи перемещайте датчик краниально к месту деления ОСА на НСА и ВСА. В области бифуркации заметно небольшое расширение — каротидный синус или луковица сонной артерии. Иногда встречаются широкие луковицы с крупными бляшками при отсутствии значительного стеноза. | ||
 |
 |
|
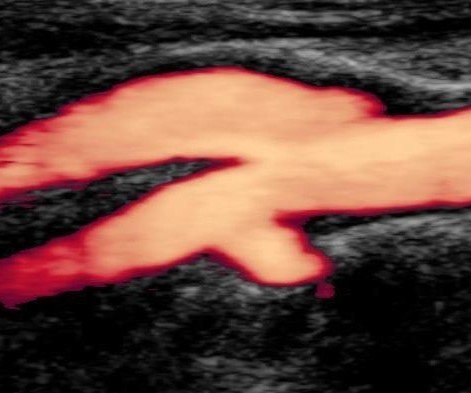
| Фото. А — Положение датчика для продольного сканирования бифуркации ОСА. Б — На продольном срезе ОСА делится на ВСА (сверху) и НСА (снизу). От НСА отходит верхняя щитовидная артерия. Начало ВСА несколько расширено — каротидный синус. На продольном срезе бифуркация ОСA как типичная «Y» визуализируется редко, поскольку ВСА и НСА обычно перекрывают друг друга. | ||
 |
 |
|
| Фото. Бифуркация ОСА на поперечном (А) и продольном (Б) срезе. | ||
 |
 |
|
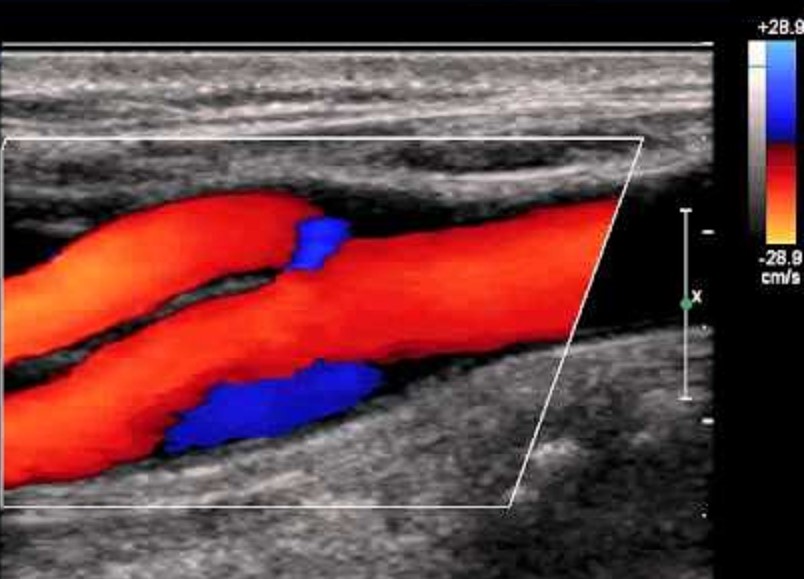
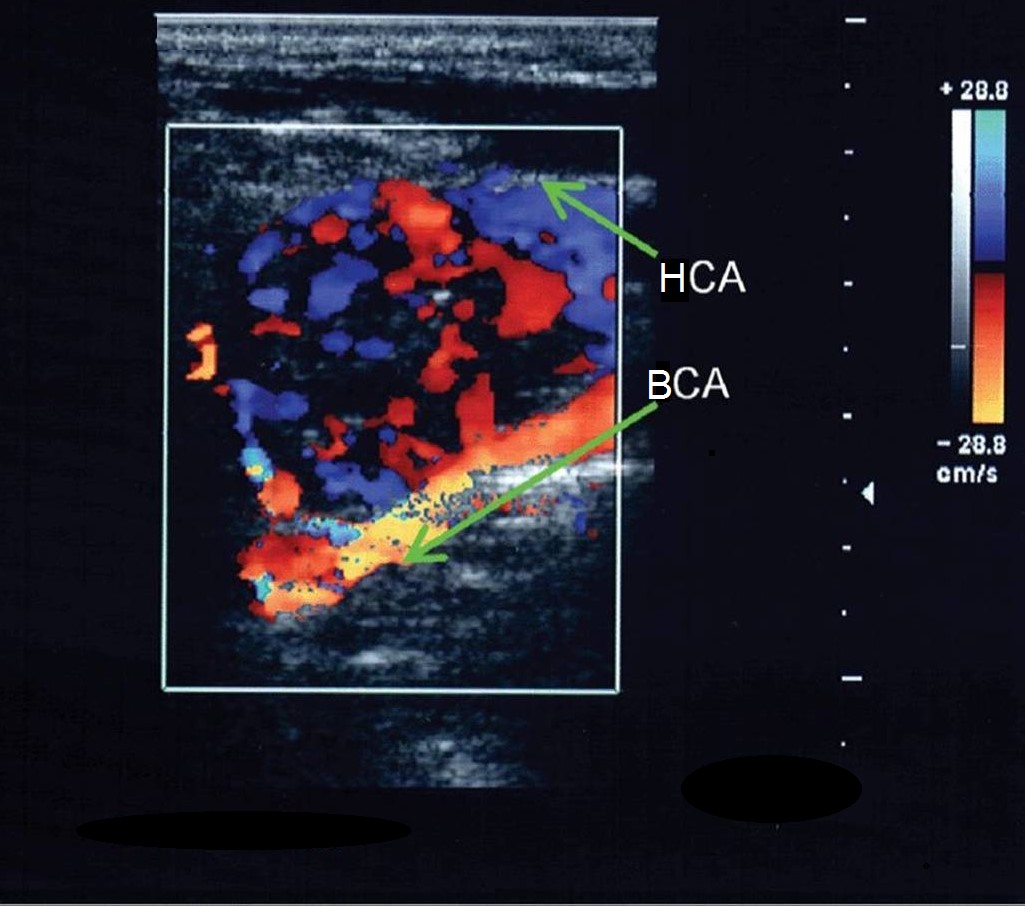
| Фото. А — В каротидном синусе у наружной стенки наблюдается зона спиралевидного потока, который в режиме ЦДК окрашивается в синий цвет наряду с красным ламинарным потоком по основной оси внутренней сонной артерии. Эта так называемая зона разделения потока, степень которой зависит от угла между внутренней и общей сонной артерий. Б — Вдоль медиальной стенки проксимального отдела ВСА расположены нервное сплетение каротидного синуса и каротидное тельце. В редких случаях здесь можно увидеть опухоль каротидного тельца. | ||
 |
 |
|
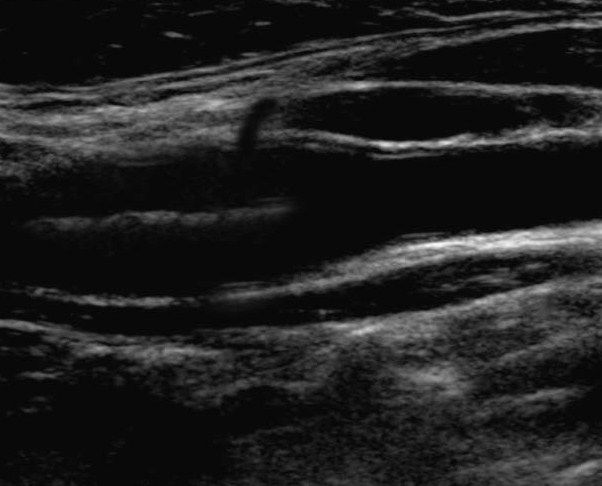
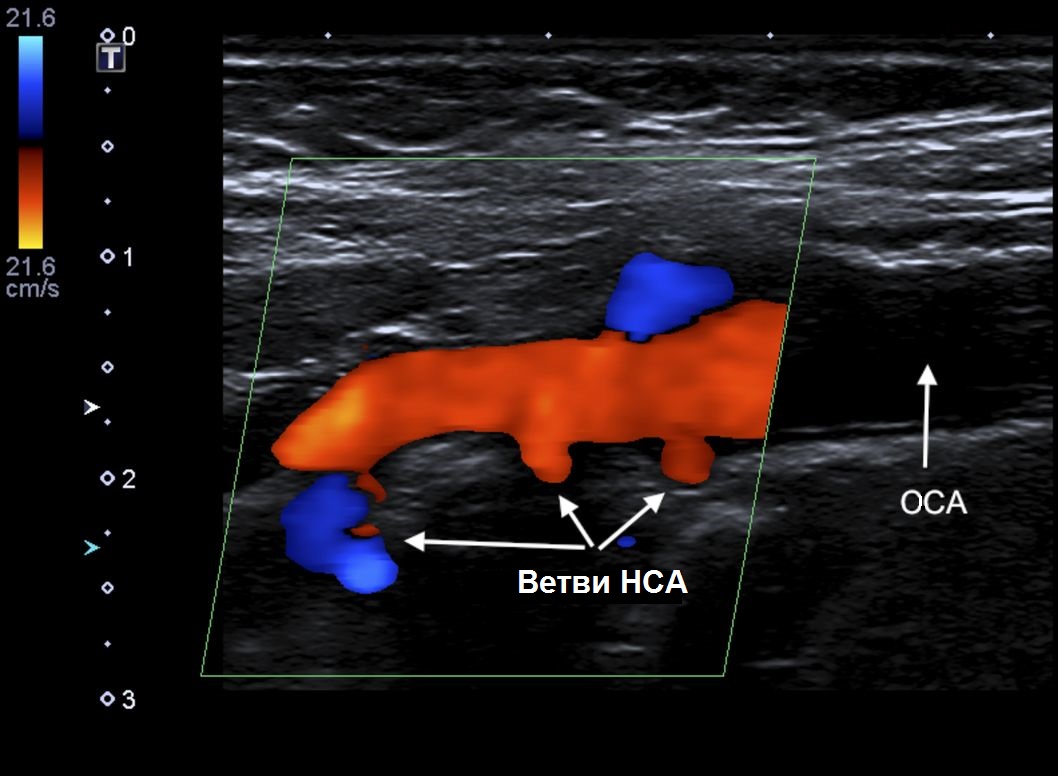
Варианты анатомических взаимоотношений ВСА и НСА затрудняют дифференциацию этих сосудов, особенно в случаях медиального расположения устья ВСА и при высоком расположении бифуркации за углом нижней челюсти. Пять отличий ВСА от НСА:
- На уровне бифуркации НСА располагается медиально, а ВСА латерально в 95% случаев;
- Диаметр НСА обычно меньше диаметра ВСА;
- От НСА на шее отходят более мелкие ветви, а ВСА не имеет экстракраниальных ветвей;
- Во время исследования НСА при легком постукивание по поверхностной височной артерии, вы увидите артефакт реверберации в В-режиме или Т-волны на спектре;
- НСА имеет более высокую пиковую систолическую скорость и более низкую диастолическую скорость, чем ВСА.
| Фото. Ветви НСА в В-режиме (А) и при ЦДК (Б). | ||
 |
 |
|
Важно!!! Количественная оценка кровотока возможна при условии правильного выбора угла инсонации. Всегда направляйте датчик вдоль потока, а НЕ на стенку сосуда. Угол 0° обеспечивает наименьшую ошибку. Это редко достижимо, но по мере приближения к 0° ошибка уменьшается. Если угол выше 60°, ошибка экспоненциально увеличивается. Нормальные линейные и объемные показатели кровотока в магистральных артериях головы и шеи у взрослых смотри .
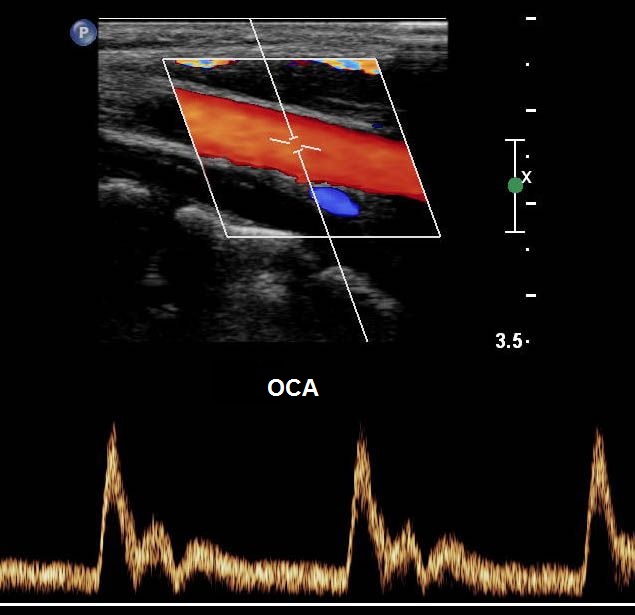
| Фото. А - Положение датчика во время продольного сканирования ОСА. Б - Нормальная форма спектра ОСА: В ОСА систолический компонент выше ВСА, а диастолический компонент — среднее между ВСА и НСА. В месте перехода от систолы к диастоле определяется дикротический вырез. | ||
 |
 |
|
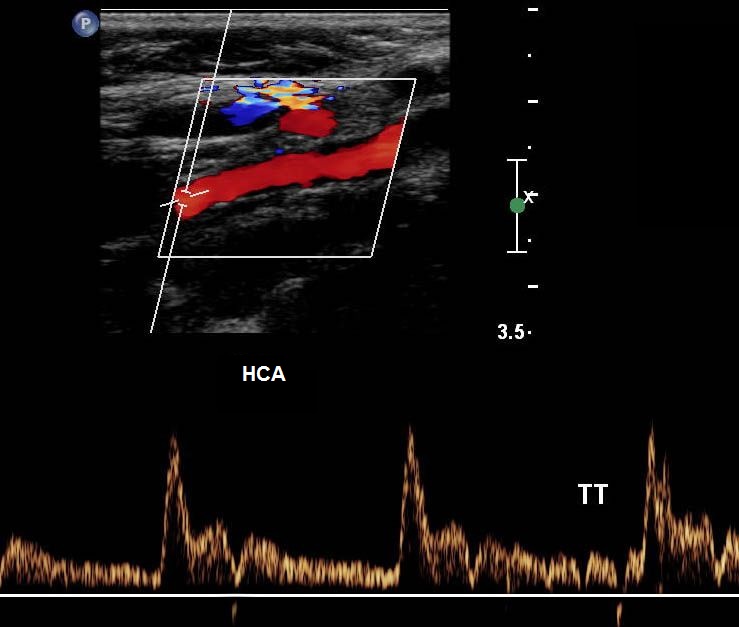
| Фото. А - Положение датчика во время продольного сканирования устья НСА. Б - Нормальная форма спектра НСА: резкий подъем, узкий систолический пик, выраженная пульсация во время систолы и в ранней диастоле, низкая диастолическая скорость по сравнению с ВСА, высокое сопротивление и может быть ретроградный поток в диастоле. Чтобы опознать НСА использовали легкое постукивание по поверхностной височной артерии (ТТ). | ||
 |
 |
|
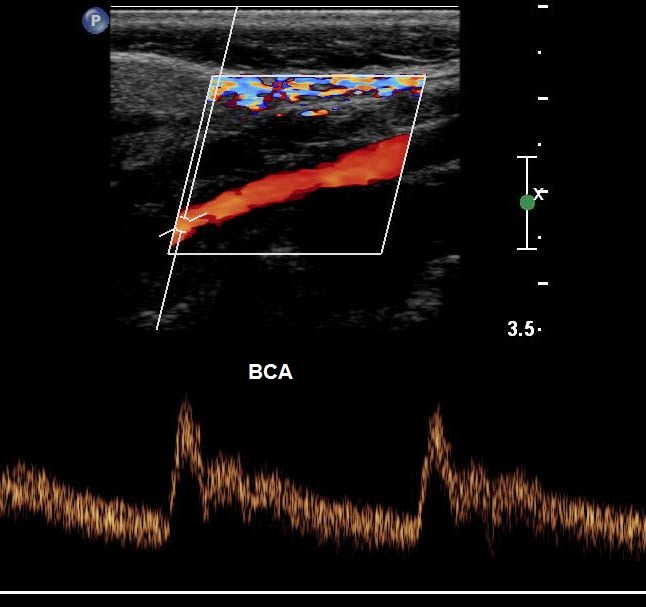
| Фото. А - Положение датчика во время продольного сканирования дистального отдела ВСА. Б - Нормальная форма спектра ВСА: постепенный подъем, широкий систолический пик, пульсация почти отсутствует, высокая конечная диастолическая скорость. Если сосуд не извилист, вы должны увидеть сигнал низкого сопротивления с чистым спектральным окном под кривой. | ||
 |
 |
|
Позвоночную артерию (ПА) можно сканировать только продольно. Датчик располагают параллельно средней линии шеи кнутри от грудино-ключично-сосцевидной мышцы, перемещая от угла нижней челюсти до верхнего края ключицы. II сегмент ПА определяется как тубулярная структура, прерываемая акустической тенью от поперечных отростков позвонков.
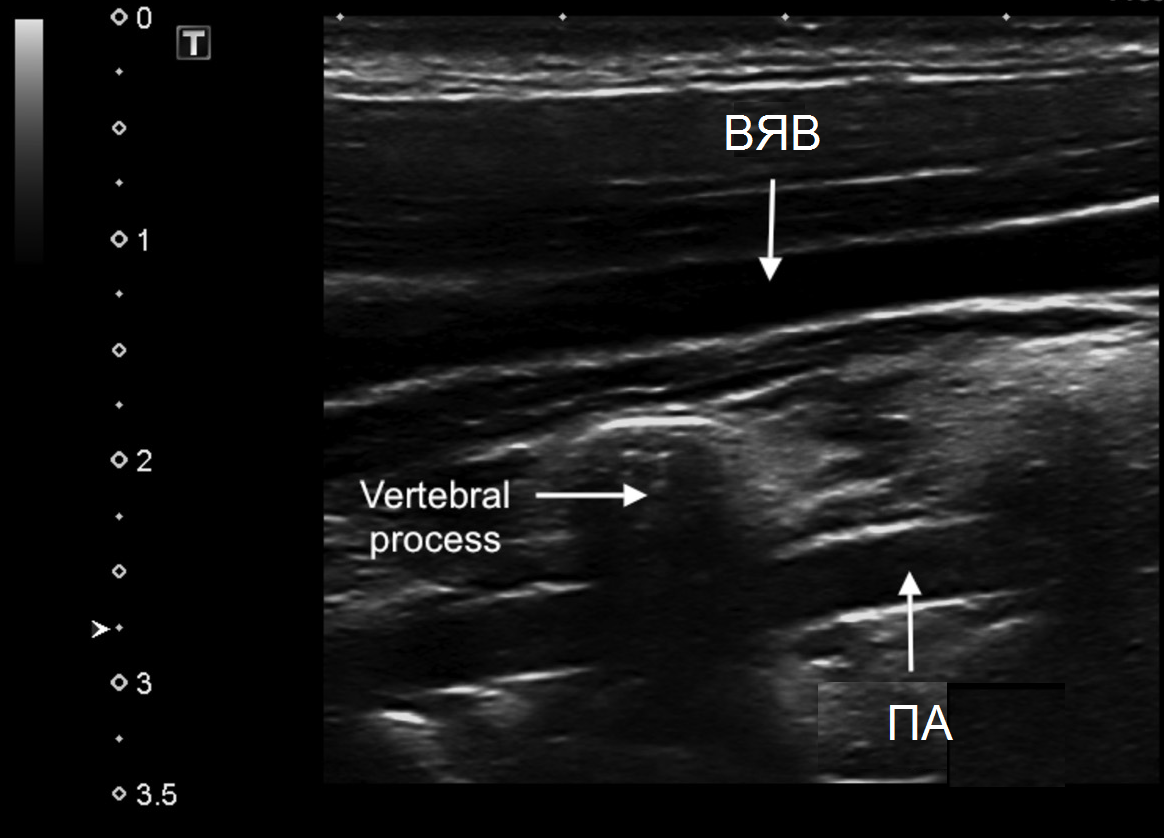
| Фото. II сегмент ПА в В-режиме (А) и при ЦДК (Б): Так как ПА проходит в костном канале поперечных отростков шейных позвонков, артерия имеет прерывистый вид, а на месте поперечных отростков мы видим акустическое затенение (стрелки). Увидеть II сегмент ПА полностью не представляется возможным. Если на смежных участках скорость кровотока примерно одинаковая, значит патологических изменений в «слепой» зоне нет. | ||
 |
 |
|
Асимметрия диаметра ПА является почти правилом, обычно просвет левой ПА больше правой ПА. Если ПА отходит не от ПКА, а от дуги аорты или щитовидно-шейного ствола, то это сопровождается уменьшением ее диаметра. Малый диаметр ПА (2,0-2,5 мм) сопровождается асимметрией кровотока - т. н. «гемодинамическое преобладание» большей по диаметру артерии. Диагноз гипоплазия ПА правомерен при диаметре менее 2 мм, а также если одна из артерий в 2-2,5 раза меньше другой.
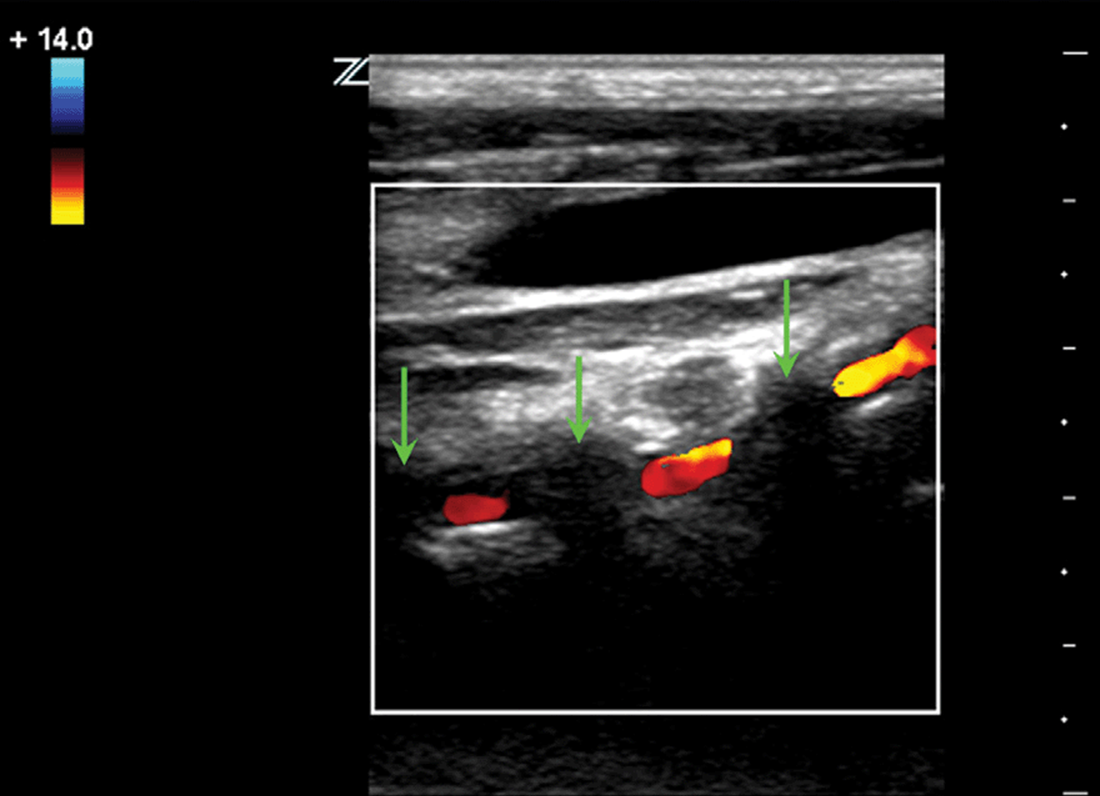
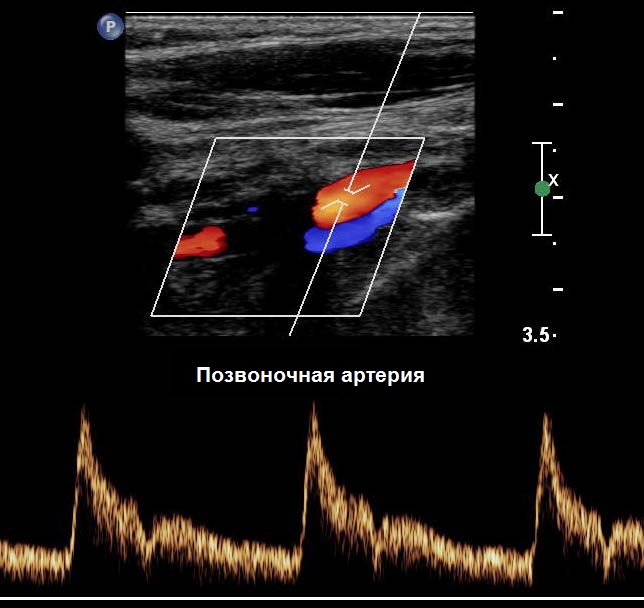
| Фото. А - Положение датчика во время продольного сканирования II сегмента ПА. Б - Нормальная форма спектра ПА: кровоток всегда антеградный (к мозгу), форма волны низкого сопротивления (постепенное нарастание, широкий систолический пик, непрерывный поток и высокая конечная диастолическая скорость), подобно ВСА. | ||
 |
 |
|
Важно!!! Сигналы периферического типа могут исходить из проходящего рядом с ПА щитовидно-шейного ствола. Для дифференциации щито-шейного ствола и ПА нужно слегка надавить на щитовидную железу, при этом доплеровский спектр от щито-шейного ствола будет деформироваться.
| Фото. У ОСА и НСА доплеровская кривая высокого сопротивления — большой перепад между PSV и EDV, выраженные пульсации в поздней систоле и ранней диастоле (дикротический вырез). У ВСА и ПА ток крови антеградный (к мозгу) во все фазы сердечного цикла, а доплеровская кривая низкого сопротивления — перепад между PSV и EDV незначительный. Такая разница объясняется тем, что кровь по ВСА и ПА поступает непосредственно в головной мозг, что требует исключительной бережности. | ||
 |
||
Измеряют объемный кровоток ПА с обеих сторон. Берется диаметр сосуда и средняя скорость. Суммарный объемный поток по позвоночным артериям должен быть не менее 250 мл в минуту (по Цвибелю). Это важно, когда имеется мозговая симптоматика, а каротидные бассейны чистые.
Для исследования устья ПА датчик смещают вдоль заднего края m. sternocleidomastoideus до ключицы. Оценивают уровень входа в костный канал поперечных отростков шейных позвонков и тип отхождения от ПКА. III сегмент ПА сканируют конвексным датчиком (установите сосудистую программу). Из-за физиологической деформации невозможно корректно оценить кровоток в III сегменте ПА. Исследование IV сегмента ПА и проксимального отдела основной артерии проводят через большое затылочное отверстие в положении пациента на животе или сидя спиной к исследователю с максимально согнутой вперед головой. Используют датчик с фазированной решеткой 1,8-2,5 МГц
Берегите себя, Ваш Диагностер !
АНГИОГРАФИЯ
АНГИКАРДИОГРАФИЯ
Рентгенологическое исследование полостей сердца и крупных сосудов после введения в кровяное русло контрастного вещества с помощью катетера. Применяют для диагностики врожденных и приобретенных пороков сердца и аномалий развития магистральных сосудов. Позволяет выявить характер, локализацию порока, нарушение кровообращения. Противопоказания - острые заболевания печени и почек, тяжелые поражения миокарда, повышенная чувствительность к йодистым препаратам.
БИОПСИЯ
Прижизненное иссечение тканей или органов для исследования под микроскопом. Позволяет с обльшой точностью определить существующую патологию, а также диагностировать клинически неясные и начальные стадии новообразования, распознавать различные воспалительные явления. Повторная биопсия прослеживает динамику патологического процесса и влияние на него лечебных мероприятий. В современных клиниках и больницах биопсия проводится каждому третьему больному, материал для нее может быть взят практически из любого органа специальными для этого инструментами.
ВЕКТОРКАРДИОГРАФИЯ
Регистрация электрической активности сердца при помощи специальных
аппаратов - векторэлектрокардиоскопов. Позволяет определить
изменение величины и направления электрического поля сердца
в течение сердечного цикла. Метод представляет собой дальнейшее
развитие электрокардиографии. В клинике его применяют для диагностики
очаговых поражений миокарда, гипертрофии желудочков сердца (особенно
в ранних стадиях) и нарушений ритма.
Исследования проводят в положении пациента на спине, накладывая
электроды на поверхость грудной клетки. Полученная разность
потенциалов регистрируется на экране электронно-лучевой трубки.
КАТЕРИЗАЦИЯ СЕРДЦА
Введение в полости сердца через периферические вены и артерии
специальных катетеров. Применяют для диагностики сложных пороков
сердца, уточнения показаний и противопоказаний к хирургическому
лечению ряда заболеваний сердца, сосудов и легких, для выявления
и оценки сердечной, коронарной и легочной недостаточности. Какой-либо
особой подготовки больного катетеризация не требует. Обычно
ее осуществляют утром (натощак) в рентгенооперационной (со специальным
оснащением) профессионально подготовленные врачи. Методика основана
на введении катетеров в отделы сердца через аорту путем пункции
правой бедренной артерии. После исследования больные нуждаются
в постельном режиме в течение первых суток. Катетеризация позволяет
изучить строение и функцию всех отделов сердечно-сосудистой
системы. С ее помощью можно определить точное расположение и
размеры отдельных полостей сердца и крупных сосудов, выявить
дефекты в перегородках сердца, а также обнаружить аномальное
отхождение сосудов. Через катетер можно регистрировать кровяное
давление, электрои фонокардиограмму, получать пробы крови из
отделов сердца и магистральных сосудов.
Применяют ее и в лечебных целях для введения лекарственных средств.
Кроме того, используя специальные катетеры, проводят операции
на сердце (окклюзия открытого артериального протока, устранение
клапанного стеноза). Возможно, что по мере совершенствования
бескровных методов исследования (таких, как ультразвук и др.),
катетеризация сердца в диагностических целях будет применяться
реже, а с лечебной целью - чаще.
МОНИТОРНОЕ НАБЛЮДЕНИЕ
Проводится на протяжении нескольких часов или суток с непрерывной
регистрацией состояния организма. Контроль осуществляется за
частотой пульса и дыхания, величиной артериального и венозного
давлен ия, температурой тела, электрокардиограммой и др.
Обычно к мониторному наблюдению прибегают:
для немедленного обнаружения состояний, угрожающих жизни больного,
и оказания экстренной помощи;
для регистрации изменения на протяжении заданного времени, например,
для фиксации экстрасистол. В первом случае применяют стационарные
мониторы, оборудованные сигналом тревоги, автоматически включающемся
при отклонении величины показателей за пределы, установленные
врачом. Такой контроль устанавливается над больным с опасными
для жизни осложнениями - нарушениями ритма сердца, артериального
давления, дыхания и др. В других случаях применяются портативные
приборы, позволяющие длительно и непрерывно записывать ЭКГ на
медленно движущуюся магнитную ленту. Портативный монитор укрепляется
на ремне, перекинутом через плечо больного, или на эластичном
поясе.
ПУНКЦИЯ
Прокол ткани полой иглой или другим инструментом с диагностической или лечебной целью. Таким образом получают материал из разных органов, сосудов, полостей или патологических образований (особенно опухолей) для более точного и углубленного исследования под микроскопом. Диагностические пункции применяются также, чтобы ввести в кости, сосуды, полости рентгеноконтрастные и меченые радиоактивными изотопами вещества для изучения функций систем и органов. Этот метод используют, чтобы измерить давление в крупных сосудах, отделах сердца и осмотреть органы с помощью специальных инструментов. Необходим для введения лекарственных средств при местном обезболивании и новокаиновых блокадах. Служит для вливания крови, ее компонентов, кровезаменителей и для получения крови у доноров. При помощи иглы возможно удаление из полостей патологического содержимого, такого, как газ, гной, асцитическая жидкость, а также опорожнение мочевого пузыря при невозможности его катетеризации. В зоне предполагаемой пункции кожу больного обрабатывают антисептиком. Прокол поверхностных тканей производят без обезболивания, глубоко расположенных - под местной анестезией, а иногда и под наркозом. Употребляют иглы различной длины и диаметра. Больной после пункции находится под наблюдением врача.
РАДИОИЗОТОПНАЯ ДИАГНОСТИКА
Распознавание патологических изменений в организме человека с помощью радиоактивных соединений. Построена на регистрации и измерении излучений от введенных в организм препаратов. С их помощью изучают работу органов и систем, обмен веществ, скорость движения крови и другие процессы. В радиоизотопной диагностике используют два способа:
1) Больному вводят радиофармацевтический препарат с последующим
исследованием его движения или неодинаковой концентрации в органах
и тканях.
2) В пробирку с исследуемой кровью добавляют меченые вещества,
оценивая их взаимодействие. Это т.н. скрининг-тест для раннего
выявления различных заболеваний у неограниченно большого контингента
лиц.
Показаниями к радиоизотопному исследованию являются заболевания
желез внутренней секреции, органов пищеварения, а также костной,
сердечно-сосудистой, кроветворной систем, головного и спинного
мозга, легких, органов выделения, лимфатического аппарата. Проводят
его не только при подозрении на какую-то патологию или при известном
заболевании по и для уточнения степени поражения и оценки эффективности
лечения.
Противопоказаний к радиоизотопному исследованию нет, существуют
лишь некоторые ограничения. Большое значение имеет сопоставление
радиоизотопных данных, рентгенологических и ультразвуковых.
Выделяют шесть основных методов радиоизотопной диагностики:
клиническая радиометрия, радиография, радиометрия всего тела,
сканирование и сцинтиграфия, определение радиоактивности биологических
проб, радиоизотопное исследование биологических проб в пробирке.
Радиография - регистрация динамики накопления и перераспределения органом введенного радиоактивного препарата. Применяется для исследования быстро протекающих процессов, таких, как кровообращение, вентиляция легких и др.
Радиометрия всего тела - осуществляется с помощью специального счетчика. Метод предназначен для изучения обмена белков, витаминов, функции желудочно-кишечного тракта, а также для исследования естественной радиоактивности организма и его загрязненности продуктами радиоактивного распада.
Сканирование и сцинтиграфия предназначены для получения изображения органов, избирательно концентрирующих препарат. Получаемая картина распределения и накопления радионуклеида дает представление о топографии, форме и размерах органа, а также о наличии в нем патологических очагов.
Определение радиоактивности биологических проб - предназначено для изучения функции органа. Рассматривается абсолютная или относительная радиоактивность сыворотки крови.
Радиоизотопное исследование в пробирке
- определение
концентрации гормонов и других биологически активных веществ
в крови. При этом радионуклеиды и меченые соединения в организм
не вводят; весь анализ базируется на данных в пробирке.
Каждый диагностический тест основан на участии радионуклеидов
в физиологических процессах организма. Циркулируя вместе с кровью
и лимфой, препараты временно задерживаются в определенных органах,
фиксируется их скорость, направление, на основании чего выносится
клиническое мнение.
В гематологии радиоизотопная диагностика помогает установить
продолжительность жизни эритроцитов, выяснить анемию. В кардиологии
прослеживают движение крови по сосудам и полостям сердца: по
характеру распределения препарата в его здоровых и пораженных
участках делают обоснованное заключение о состоянии миокарда.
Важные данные для диагноза инфаркта миокарда дает сциптиграфия
- изображение сердца с участками некроза. Велика роль в распознавании
врожденных и приобретенных пороков сердца радиокардиографии.
С помощью специального прибора - гаммакамеры, она помогает увидеть
сердце и крупные сосуды в работе.
Появление радиоизотопной техники открыло новые возможности для
онкологии. Радионуклеиды, избирательно накапливающиеся в опухоли,
сделали реальной диагностику первичного рака легких, кишечника,
поджелудочной железы, лимфатической и центральной нервной системы,
так как выявляют даже небольшие новообразования. Это позволяет
оценить эффективность лечения и выявить рецидивы. Более того,
сцинтиграфически признаки костных метастазов улавливают на 3-12
месяцев раньше рентгена.
В пульмонологии этими методами "слышат" внешнее дыхание
и легочный кровоток; в эндокринологии "видят" последствия
нарушений йодного и другого обмена, вычисляя концентрацию гормонов
- результат деятельности желез внутренней секреции. Все исследования
ведутся только в радиоизотопных диагностических лабораториях
специально подготовленным персоналом. Лучевую безопасность обеспечивает
расчет оптимальной активности вводимого радионуклеида. Дозы
облучения больного четко регламентированы.
РЕНТГЕНОДИАГНОСТИКА (приборы)
Распознавание повреждений и заболеваний различных органов и
систем человека на основе получения и анализа их рентгеновского
изображения. При этом исследовании пучок рентгеновских лучей,
проходя через органу и ткани, поглощается ими в неодинаковой
степени и на выходе становится неоднородным. Поэтому, попадая
затем на экран либо пленку, обуславливает эффект теневой экспозиции,
состоящей из светлых и более темных участков тела.
На заре рентгенологии областью ее применения были только органы
дыхания и скелет. Сегодня диапазон гораздо шире: желудочно-кишечный,
желчный и мочевой тракты, почки, кровеносные и лимфатические
сосуды и др.
Основные задачи рентгенодиагностики: установить, имеется ли
у пациента какое-либо заболевание и выявить его отличительные
признаки, чтобы дифференцировать с другими патологическими процессами;
точно определить место и степень распространенности поражения,
наличие осложнений; дать оценку общему состоянию больного. Органы
и ткани организма отличаются друг от друга плотностью и способностью
к рентгеновскому просвечиванию. Так, хорошо видны кости и суставы,
легкие, сердце.
Показания к рентгеновскому исследованию черезвычайно широки.
Выбор оптимального метода определяется диагностической задачей
в каждом конкретном случае. Начинают, как правило, с рентгеноскопии
или рентгенографии.
Рентгеноскопия - это получение рентгеновского изображения на экране, не сложна, может применяться везде, где есть рентгенодиагностический аппарат. Позволяет исследовать органы в процессе их работы - дыхательные движения диафрагмы, сокращение сердца, перистальтику пищевода, желудка, кишечника. Можно также визуально определять взаиморасположение органов, локализацию и смещаемость патологических образований. Под контролем рентгеноскопии выполняют многие диагностические и лечебные манипуляции, например, катетеризацию сосудов. Однако, более низкая, чем у рентгенографии, разрешающая способность и невозможность объективно документировать результаты снижают значение метода.
Рентгенография - получение фиксированного изображения любой части тела с помощью рентгеновского излучения на чувствительном к нему материале, как правило, на фотопленке. Является ведущим методом исследования костно-суставного аппарата, легких, сердца, диафрагмы. К преимуществам относятся детализация изображения, наличие рентгенограммы, которая может длительно храниться для сопоставления с предыдущими и последующими рентгеновскими снимками. Лучевая нагрузка на больного меньше, чем при рентгеноскопии. Для получения дополнительной информации об исследуемом органе прибегают к специальным рентгенологическим методам, таким, как флюорография, томография, электрорентгенография и др., основанным на своих технических средствах.
Электрорентгенография - принцип получения рентгенологического изображения на обычную бумагу.
Флюорография
- фотографирование рентгеновского изображения
с экрана на фотопленку меньших размеров, осуществляемое с помощью
специальных приспособлений. Применяется при массовых обследованиях
органов грудной полости, молочных желез, придаточных пазух носа
и др.
Реография
(буквальный Перевод: "рео" - поток, течение и его
графическое изображение). Метод исследования кровообращения,
основанный на измерении пульсовой волны, вызванной сопротивлением
стенки сосуда при пропускании электрического тока. Применяется
в диагностике различного рода сосудистых нарушений головного
мозга, конечностей, легких, сердца, печени и др.
Реография конечностей используется при заболеваниях периферических
сосудов, сопровождающихся изменениями их тонуса, эластичности,
сужением или полной закупоркой артерий. Запись реограммы производят
с симметричных участков обеих конечностей, на которые накладывают
электроды одинаковой площади, шириной 1020 мм. Чтобы выяснить
приспособительные возможности сосудистой системы, применяют
пробы с нитроглицерином, физической нагрузкой, холодом.
Реогепатография
- исследование кровотока печени. Регистрируя
колебания электрического сопротивления ее тканей, позволяет
судить о процессах, происходящих в сосудистой системе печени:
кровенаполнении, очагах поражения, особенно при остром и хроническом
гепатите и циррозе. Проводится натощак, в положении больного
лежа на спине, в ряде случаев после фармакологической нагрузки
(папаверин, эуфиллия, нош-па).
Реокардиография
- исследование сердечной деятельности
динамики кровенаполнения крупных сосудов в течение сердечного
цикла.
Реопульмонография
- заключается в регистрации электрического
сопротивления тканей легких, применяется при бронхолегочной
патологии. Особое значение имеет в хирургии, так как реопульмонограмма
может быть снята с любого участка легкого непосредственно во
время операции. Это необдимо в случаях, когда дооперационное
обследование не позволяет с достаточной точностью дать заключсияе
о состоянии сегментов легкого, пограничных с пораженными, и
надо уточнить предполагаемый объем резекции.
Реоэнцефалография - определяет тонус и эластичность сосудов головного мозга, измеряя их сопротивление току высокой частоты, слабому по силе и напряжению. Позволяет также определить кровенаполнение отделов головного мозга, диагностировать характер и локализацию его поражений, дает хороший результат при сосудистых заболеваниях, особенно при церебральном атеросклерозе. В остром периоде инсульта помогает установить ишемический характер расстройства кровообращения или тромбоэмболический инфаркт мозга. Реоэнцефалография является перспективной при травмах головного мозга, его опухолях, эпилепсии, мигрени и др. Этот метод применяется в исследовании гемодинамики плода во время родов.
КОМПЬЮТЕРНАЯ ТОМОГРАФ ИЯ (КТ)
Круговое просвечивание и последующее построение послойного изображения
объекта с помощью быстродействующей ЭВМ. Дает возможность установить
локализацию и распространенность патологического процесса, оценить
результаты лечения, в том числе лучевой терапии, выбрать подходы
и объем оперативного вмешательства.
Производят с помощью специальных аппаратов - компьютерных томографов
с вращающейся рентгеновской трубкой, которая перемещается вокруг
неподвижного объекта, "построчно" обследуя все тело
или его часть. Так как органы и ткани человека поглощают рентгеновское
излучение в неравной степени, изображение их выглядит в виде
"штрихов" - установленного ЭВМ коэффициента поглощения
для каждой точки сканируемого слоя. Компьютерные томографы позволяют
выделить слои от 2 до 10 мм при скрорости сканирования одного
слоя 2-5 секунд, с моментальным воспроизведением изображения
в черно-белом или цветном варианте. Компьютерное исследование
осуществляют, как правило, в положении больного лежа на спине.
Противопоказаний нет, переносится оно легко, поэтому его можно
проводить в амбулаторных условиях, а также тяжелобольным. Дает
возможность исследовать все части тела: голову, шею, органы
грудной клетки, брюшную полость, спинной мозг, молочные железы,
позвоночник, кости и суставы. Компьютерную томографию головы
делают после полного клинического обследования больного с подозрением
на повреждение центральной нервной системы. При черепно-мозговой
травме выявляются переломы костей черепа, кровоизлияния, ушибы
и отек мозга. С помощью метода можно обнаружить пороки развития
сосудов - аневризмы. При опухолях головного мозга определяют
их расположение, выявляют источник роста и распространенность
опухоли.
При исследовании органов грудной клетки хорошо видны средостение,
магистральные сосуды, сердце, а также легкие и лимфатические
узлы.
Компьютерная томография безопасна и не дает осложнений. Дополняя
данные клинического и рентгенологического исследования, позволяет
получить более полную информацию об органах.
УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ (УЗИ) (приборы)
Ультразвуковая диагностика основана на принципе эхолокации:
отраженные от акустически неоднородных структур ультразвуковые
сигналы преобразуются на экране дисплея в светящиеся точки,
формирующие пространственное двухмерное изображение. Используется
при распознавании заболевания, для наблюдения за динамикой процесса
и оценки результатов лечения. Благодаря своей безопасности (возможность
многократных исследований) ультразвуковая диагностика получила
широкое распространение. Обычно не требует какой-либо специальной
подготовки больного.
При исследовании сердца получают информацию об особенностях
его строения и динамики сокращений, о врожденных и приобретенных
пороках, поражениях миокарда, ишемической болезни, перикардитах
и других заболеваниях сердечно-сосудистой системы. Ультразвук
применяется для оценки насосной, функции сердца, для контроля
действия лекарственных препаратов, для изучения коронарного
кровообращения и является таким же надежным методом бескровной
диагностики, как электрокардиография и рентгенологическое исследование
сердца.
Приборы импульсно-доплеровского типа регистрируют скорость кровотока
в глубоко расположенных магистральных сосудах (аорта, нижняя
полая вена, сосуды почек и др.), выявляют непроходимость периферических
сосудов - зоны тромбоза или сдавления, а также облитерирующий
эндартериит. Ультразвуковая диагностика дает возможность визуально
представить внутренние структуры глазного яблока даже в случаях
непрозрачности его сред, позволяет измерить толщину хрусталика,
длину осей глаза, обнаружить отслойку сетчатки и сосудистой
оболочки, помутнение в стекловидном теле, инородные тела. Используется
для расчета оптической силы искусственного хрусталика, для наблюдения
за развитием близорукости. Ультразвуковой метод прост и доступен,
не имеет противопоказаний и может быть использован неоднократно,
даже в течение дня, если этого требует состояние пациента. Полученные
сведения дополняют данные компьютерной томографии, рентгеновской
и радиоизотопной диагностики, должны быть сопоставлены с клиническим
состоянием пациента.
ФОНОКАРДИОГРАФИЯ
Метод регистрации звуков (тоны и шумы), возникающих в результате
деятельности сердца; применяется для оценки его работы и распознавания
нарушений, в том числе пороков клапана.
Регистрацию фонокардиограммы производят в специально оборудованной
изолированной комнате, где можно создать полную тишину. Врач
определяет точки на грудной клетке, с которых затем производится
запись при помощи микрофона. Положение больного во время записи
горизонтальное. Применение фонокардиографии для динамического
наблюдения за состоянием больного повышает достоверность диагностических
заключений и дает возможность оценивать эффективность лечения.
ЭЛЕКТРОКАРДИОГРАФИЯ
Регистрация электрических явлений, возникающих в сердечной мышце
при ее возбуждении. Их графическое изображение называется электрокардиограммой.
Чтобы записать ЭКГ, на конечности и грудную клетку накладывают
электроды, представляющие собой металлические пластинки с гнездами
для подключения штепселей провода. По электрокардиограмме определяют
частоту и ритмичность сердечной деятельности (продолжительность,
длина, форма зубцов и интервалов). Анализируют также некоторые
патологические состояния, такие, как утолщение стенок того или
иного отделов сердца, нарушение сердечного ритма. Возможна диагностика
стенокардии, ишемической болезни сердца, инфаркта миокарда,
миокардита, перикардита. Некоторые лекарственные препараты (сердечные
гликозиды, мочегонные средства, кордарон и др.) влияют на показания
электрокардиограммы, что позволяет индивидуально подбирать медикаменты
для лечения пациента.
Достоинства метода - безвредность и возможность применения в
любых условиях - способствовали его широкому внедрению в практическую
медицину.
ЯДЕРНЫЙ МАГНИТНЫЙ РЕЗОНАНС
Избирательное поглощение веществом электромагнитного излучения. С помощью этого метода возможно изучение строения различных органов. Существенно снижает вредное воздействие на организм низкая энергия используемых излучений. Достоинством метода является его высокая чувствительность в изображении мягких тканей, а также высокая разрешающая способность, вплоть до долей миллиметра. Позволяет получить изображение исследуемого органа в любом сечении и реконструировать их объемные изображения.
На сегодняшний день самыми распространенными, забирающими жизнь чаще, чем любая другая болезнь, являются заболевания, связанные с нарушением работы сердечно-сосудистой системы.
К счастью современная кардиология обладает большими диагностическими возможностями, что позволяет своевременно обнаружить то или иное отклонение в сердечно-сосудистой системе. Методы весьма разнообразны, однако их применяют только после пальпационного обследования врачом-кардиологом, который сначала проводит опрос пациента, акцентируя внимание на жалобах, прослушивает шумы и тоны сердечной мышцы, измеряет частоту пульса и величину артериального давления.
1. Электрокадиография (ЭКГ).
1.1 ЭКГ картирование.
1.2 Холтеровское мониторирование.
1.3 Велоэргометрия и тредмил-тест.
2. Ультразвуковое исследование сердца и сосудов.
3. Допплерографическое исследование сердца и сосудов.
4. Дуплексное исследование сосудов и сердца.
5. Триплексное исследование сосудов.
6. Рентгенологическое исследование сердца и сосудов.
6.1 Ангиокардиография.
6.2 Вазография.
6.3 Коронография.
7. Радиоизотопные методы исследования сердца.
8. Фонокардиография (ФКГ).
9. Электрофизиологическое исследование сердца и сосудов (ЭФИ).
1. Электрокадиография(ЭКГ) электрофизиологическое картирование сердца
Для окончательного установления диагноза и его подтверждения, после предварительного осмотра врачом, к пациенту применяют различные инструментальные методы исследований, основное из которых – ЭКГ.
Этот обязательный метод диагностирования занимает небольшой промежуток времени и позволяет:
- установить месторасположение сердца относительно грудной клетки, его размеры, ритм работы;
- обнаружить возможные рубцы и участки с плохим кровоснабжением;
- определить наличие признаков инфаркта миокарда и стадию развития болезни.
Благодаря данному методу исследования своевременно обнаруживается инфаркт, ишемические болезни, стенокардия, миокардит, эндокардит и перикардит, патологические изменения размеров предсердий или желудочков, однако насчет иных сердечно-сосудистых заболеваний ЭКГ не дает полной картины, поэтому при необходимости дополнительно применяют дополнительные методы диагностики, к примеру, электрофизиологическое картирование сердца (ЭКГ картирование).
1.1 ЭКГ картирование
Такоеисследование основано на применении значительного количества проводов (электродов), что делает его длительным и непрактичным. Однако с помощью данного метода определяется:
- наличие аномальных процессов в сердечно-сосудистой системе при бессимптомном течении или на ранних стадиях развития;
- ранее перенесенная болезнь и степень ее обострения.
1.2 Холтеровское мониторирование
Мониторирование по Холтеру представляет собой длительный метод исследования – работа сердца регистрируется на протяжении целых суток. Данный метод помогает в диагностике скрытых нарушений работы сердца, что может быть незаметно при проведении обычного ЭКГ.
1.3 Велоэргометрия и тредмил-тест
Данные методы исследования основываются на фиксировании работы сердечной мышцы во время выполнения дозированных физических нагрузок. В процессе тестирования пациент находится под надзором врача, который следит за давлением, работой и состоянием сердца больного при помощи ЭКГ.
При велоэргометрии используют велотренажор, а при тредмил-тестировании беговую дорожку, установленную под определенным углом для увеличения нагрузки.
Целью таких методов диагностики является выявление скрытых сердечно-сосудистых заболеваний и установление границы физической активности, при прохождении которой работа сердца подвергается опасности.
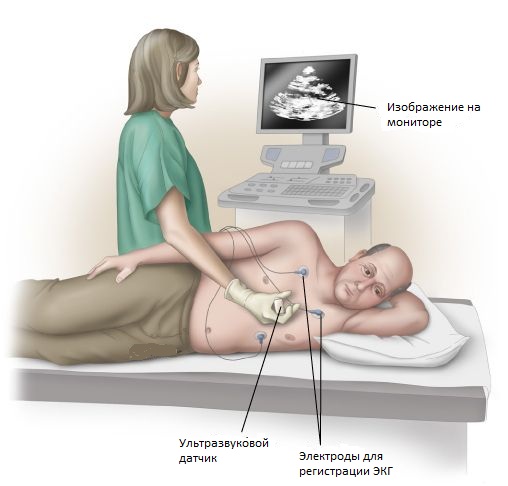
2. Ультразвуковое и эхокардиографическое исследование сердца и сосудов

Эхокардиографическое исследование сердца (ЭхоКГ) представляет собой метод обследования, при котором сердце обследуют с помощью ультразвука. Современное ультразвуковое исследование сердца и сосудов помогает объединить:
- тщательный осмотр самих сосудов, их ход, просвет, толщину и плотность стенок;
- изучить скорость потока крови, сопротивление стенок сосудов, спектральную характеристику кровяного потока любого участка сосуда;
- определить направление и степень проходимости кровяного потока.
ЭхоКГ позволяет провести обследование сердца в движении, оценить его работу в целом и отдельных его участков. Зачастую такой метод исследования применяют после инфаркта для определения степени повреждения миокарда рубцами.
3. Допплерографическое (допплеровское) исследование сердца и сосудов
Допплерографическое исследование сердца и сосудов проводиться, как и ЭхоКГ, с помощью ультразвука, различие в том, что при таком ультразвуковом обследовании дополнительно происходит изменение частоты волн при отражении от эритроцитов, что позволяет в точности определить:
- быстроту и курс движения красных кровяных телец;
- характеристики работы, состояние и вид сосудов.
Допплеровское исследование сосудов дает возможность оценить риск возникновения разрывов сосудов или тромбоза. Допплерография с успехом используется при диагностике варикозной болезни и различных нарушений, вызванных закупоркой или сужением артерий. Современные системы дают возможность воспроизводить с помощью цветного доплеровского картирования (ЦДК) даже разноцветную картограмму кровотока в исследуемом сосуде, где цвет отображает интенсивность и направленность течения крови.
4. Дуплексное исследование сосудов и сердца
Дуплексное исследование сосудов и сердца – это метод, комбинирующий в себе два ультразвуковых режима – В-режим и допплеровский режим.
В-режим предполагает использование датчика с множеством кристаллов, излучающих ультразвуковые волны определенной частоты. Такие волны, проникая через ткани под разными углами и с разной временной задержкой, мгновенно сканируют исследуемый орган и, возвратившись, воспроизводят на экране двухмерную реконструкцию сердца и сосудов.
Допплеровский режим, при изучении движущихся элементов в кровеносных сосудах, наряду с В-режимом дает возможность получить данные о:
- анатомическом строении сосудов и возможных морфологических изменениях
- влиянии заболевания на кровоток.
С помощью дуплексного сканирования с успехом выявляют атеросклеротические бляшки, окклюзии, стенозы, сосудистые мальформации и прочие патологии.
5. Триплексное исследование сосудов
Триплексное исследование сосудов являет собой метод диагностики, основанный на применении эффекта Допплера и отображении исследуемых органов в предельно близкой к их анатомическому строению конфигурации.
Такое исследование сосудов сердца позволяет провести детальный осмотр кровотока, проходящего через отдельно взятые участки сосудистой системы. Этот диагностический метод дополнен ЦДК, что делает его более эффективным, нежели дуплексное исследование, на котором и базируется данное исследование.
Таким образом, благодаря триплексному методу диагностики одновременно тщательно исследуется:
- анатомия сосудов;
- кровоток;
- сосудопроходимость в цветовом режиме.
Благодаря полученным точным сведениям врач определяет наиболее эффективное лечение.
6. Рентгенологическое исследование сердца и сосудов

Рентгенологическое исследование сердца и сосудов являет собой диагностический метод позволяющий узнать местоположение сердца. Изменение расположение сердца может указывать на наличие плевритов, опухолей средостения, всевозможных спаек, что делает данный метод исследование весьма востребованным в медицинской практике.
6.1 Ангиокардиография
Данный рентгенологичный метод исследования предполагает использование специального вещества, контрастирующего в магистральных сосудах.
Ангиокардиография дает возможность диагностировать состояние крупных сосудов и поэтому практически незаменима при установлении наличия врожденных сердечных пороков. К тому же данный метод являет собой базовое обследование перед выполнением операционных вмешательств на сердце.
6.2 Вазография
Рентгеновский снимок сосудов называется вазографией.
Данная процедура проводится наряду с введением особого вещества, которое кровяной поток быстро распространяет, в результате чего прокрашиваются сосуды и становятся видны на рентгеновском аппарате.
Вазография имеет множество разновидностей, каждый из которых имеет свою специфику. К основным видам такого рентгенологического исследования относят:
- артенографию – обследование групп артерий;
- флебографию – исследование вен;
- коронарографию – обследование сердечных сосудов.
Особого внимания требует такой метод исследования сердца и сосудов как коронография, так как данная методика одна из самых эффективных при установлении сердечно-сосудистых патологий.
6.3 Коронография
Данный метод дополнительной диагностики используется не только для подтверждения диагноза, а и для определения месторасположения патологий. Результат исследования коронарных сосудов отображается на ангиографе, приборе что дает полную картину о сердечном заболевании. Благодаря коронографии четко определяется:
- места, где сужаются сосуды, и происходит препятствие кровоснабжения сердца;
- величина сужения сосудов.
Данное исследование помогает кардиологу определиться с методом лечения, так как на сегодняшний день представляет собой наиболее точный метод диагностики состояния коронарных артерий.
7. Радиоизотопные методы исследования сердца
При данных методах диагностики используется радиоактивный изотоп, который внедряется в организм и скапливается в сердце, отражая его состояние на данный момент времени. Вещество скапливается в разном количестве в зависимости от целостности или поврежденности участков миокарда, поэтому данный метод весьма эффективен при установлении:
- степени кровоснабжения миокарда;
- величины гипоксии – уровня выраженности кислородного голодания;
- дефектов миокарда;
- годности сердечных желудочков;
- степени подвижности стенок сосудов.
8. Фонокардиография (ФКГ)
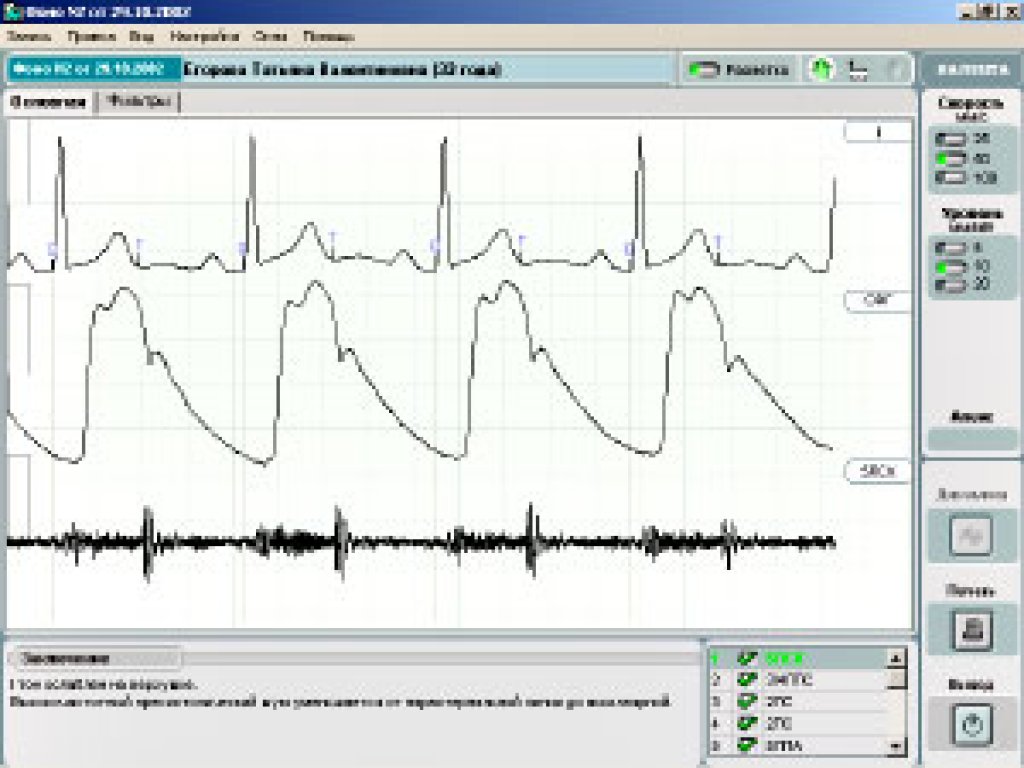
ФКГ помогает зарегистрировать сердечные шумы, которые невозможно уловить фонендоскопом. Этот метод весьма эффективен в тех ситуациях, когда встает вопрос об установлении правильности работы сердца.
9. Электрофизиологическое исследование сердца и сосудов (ЭФИ)
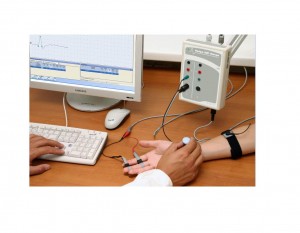
Электрофизиологическое исследование сердца и сосудов основано на фиксировании потенциалов, возникающих на внутренней стороне сердца. Для проведения данной диагностики применяют особые катетерные трубки и аппарат для фиксации патологических выявлений. ЭФИ помогает точно определить источник и причину аритмии, а также установить место ее локализации.
ЭФИ весьма эффективно при диагностировании и при лечении заболеваний сердца, так как помогает контролировать и регулировать результативность назначенной терапии.
Лишь врачи-кардиологи имеют большой практический опыт, позволяющий точно диагностировать заболеваний сердца и сосудов, опираясь на данные комплекса проведенных диагностических методов. Все методы исследования сердца и сосудов являются эффективными для выявления того или иного сердечно-сосудистого заболевания, поэтому только лечащий врач, ознакомившись с жалобами пациента и проведя предварительный осмотр, может определить применение какого метода будет наиболее рационально в конкретном случае. Однако за годы практики эксперты убедились, что наиболее эффективными оказываются рентгеновские методы исследования, в частности коронография, и сложные диагностические методы, такие как дуплексное и триплексное исследования.
Исследование кровеносных сосудов слагается из исследований артерий и вен.
Исследование пульса.
Пульсом называют толчок, который можно ощутить при пальпации артериального сосуда. Он возникает под влиянием крови, выброшенной из сердца в артериальные сосуды при систоле желудочков. Наиболее распространенным методом исследования пульса является пальпация. Прощупывание артерии производят 2-3 пальцами на участке, удобно расположенном для этих целей. Пульс ощущается в виде легких толчкообразных колебаний артериального сосуда, следующих за каждой систолой сердца.
У крупного рогатого скота пульс можно исследовать на наружной лицевой (под нижним краем жевательной мышцы), плечевой, бедренной и хвостовой артериях.
У цельнокопытных животных пульс исследуют на наружной челюстной артерии, проходящей по внутренней поверхности нижней челюсти; можно производить исследования и на височной, поперечной, лицевой и плечевой артериях; у овец, коз, собак и кошек - на бедренной артерии в паховой области.
У птиц сокращение сердца определяется по сердечному толчку методом аускультации.
Пальпацией артериального пульса определяют его частоту, состояние артериальной стенки, величину пульсовой волны, наполнение и ритм.
Частота пульса имеет большие колебания (табл. 2).
Колебания пульса зависят от многих факторов. Известно, что у самок пульс чаще, чем у самцов, а у молодняка чаще, чем у взрослых. У мелких животных чаще, чем у крупных.
Физические напряжения, скученное содержание, транспортировка животных также сопровождаются некоторым учащением пульса. Все это необходимо учитывать в оценке пульсовых показателей.
Значительное учащение пульса, связанное с болезненным состоянием, называют тахикардией . С таким явлением можно встретиться при острых лихорадочных заболеваниях, интоксикациях, болезнях сердца, коликах и параличе блуждающего нерва и др.
Редкий пульс - брадикардия - наблюдается главным образом при заболеваниях головного мозга, желтухе, отравлении строфантом, наперстянкой и других болезненных состояниях.
Состояние артериальной стенки определяют последовательным сжатием и расслаблением ее.
Пульс у здоровых животных легко ощутим, умеренно напряжен и имеет хорошо выраженную пульсовую волну. С развитием склероза у старых животных артериальная стенка уплотняется, становится твердоватой. У телят артериальная стенка мягкая, с умеренный давлением.
Величина пульса характеризует степень колебания артерии и зависит от ее наполнения и пульсового давления. Чем больше пульсовая волна, тем заметнее смещение артерий. Величина пульса - показатель работоспособности сердца и степени кровоснабжения органов. Хорошо наполненный и напряженный пульс называют большим , а пульс слабого наполнения и напряжения - малым .
В тех случаях, когда пульсовая волна настолько мала, что пальпируется в виде ниточки, говорят о нитевидном пульсе. Нитевидный пульс является показателем тяжелого упадка кровообращения. Недостаточное замыкание полулунного клапана аорты сопровождается скачущим пульсом, который распознается по быстрому подъему и быстрому обрывистому спаданию пульсовой волны.
При сужении устья аорты наблюдается медленный пульс. Он характеризуется медленным нарастанием и таким же спаданием пульсовой волны. Потеря тонуса артериальных сосудов сопровождается мягким пульсом. Если артериальная стенка имеет большое напряжение, плотновата, то такой пульс называют твердым. Твердый пульс наблюдается при артериосклерозе и столбняке.
Проволочный пульс характеризует собой наиболее выраженную форму появления твердости пульса.
Наполнение артерий зависит от количества крови, которое выбрасывается левым желудочком во время систолы. Если уменьшается минутный объем сердца, то появляется недостаточное наполнение артерий. Сообразно этому хорошо наполненный пульс называют полным, а плохо наполненный - пустым .
Ритм пульса. Пульс называют ритмичным, если он появляется через равные промежутки времени и с одинаковыми свойствами пульсовой волны. Разнообразные нарушения чередования пульса называют аритмией .
Крупные домашние животные в нормальном состоянии имеют более устойчивый ритм пульса, чем мелкие. Аритмия встречается довольно часто у здоровых собак. В то же время в некоторых случаях аритмия может быть грозным симптомом, указывающим на расстройство сердечной деятельности.
В ветеринарной практике расстройство ритма распознается путем пальпации пульса и аускультацией сердца. Более точные данные можно получить путем исследования кардиограммы и сфигмограммы.
По происхождению различают экстракардиальные и интракардиальные аритмии.
Экстракардиальные аритмии возникают от нарушения внешних регуляторов деятельности сердца (кора мозга, ветви блуждающего и симпатического нервов) и рефлекторным путем. Особенно часто такая аритмия наблюдается у легковозбудимых животных. Она исчезает после прогонки или подкожного введения атропина (например, дыхательная аритмия, синусовая аритмия).
Интракардиальные аритмии появляются при заболевании мышцы сердца с поражением его проводниковой системы и отрицательно сказываются на общем состоянии больного. Легкие движения и различные физические напряжения усиливают эту аритмию и приводят и нарушению работоспособности. He снимаются эти аритмии и от применения атропина (например, частичная или полная блокада пучка Гиса, экстрасистолии, мерцательная аритмия).
Исследование артериального давления.
О напряжении пульса судят по тому давлению, которое нужно приложить к артерии, чтобы прекратить ее пульсацию, В разных фазах сердечной деятельности давление крови в артериях неодинаково: в момент прохождения волны артерия испытывает давление, почти в 2 раза большее, чем в момент своего спадания.
Артериальное давление зависит от силы сокращении желудочков сердца, тонуса сосудов, вязкости крови и состояния нервной системы. Грубое суждение о величине кровяного давления можно получить при пальпации пульса. Для этого одним пальцем сжимают артерию до исчезновения пульса. При некотором навыке, удается по силе нажима улавливать резкие отклонения кровяного давления от нормы.
Однако для более объективного суждения о кровяном давлении в ветеринарной практике начинают применять осциллометрический способ, который позволяет измерять величину колебания артерий.
Этот способ дает возможность установить максимальное (систолическое) давление крови, возникающее во время систолы левого желудочка, и минимальное (диастолическое) давление крови, возникающее во время диастолы левого желудочка. Разность между максимальным и минимальным давлением называется пульсовым давлением.
В прибор для измерения кровяного давления входит: манометр, нагнетательное приспособление и манжетка (рис. 34).
Манжетка представляет собой резиновый мешок шириной не меньше 12 см, вложенный в матерчатый чехол с длинным шлейфом для ее закрепления. У крупных животных манжетку накладывают и прочно фиксируют на корень хвоста, а мелким и средним животным - на тазовую или грудную конечность. Соединив манжетку с нагнетательным прибором и манометром, производят накачивание воздуха в систему до полного исчезновения пульсации на периферии перетянутой артерии. Затем начинают постепенно выпускать воздух из манжетки, отвинчивая винт на тройнике нагнетателя, и наблюдают за колебаниями стрелки пружинного манометра (или спирта в осцилляторной трубке и приборе И. Г. Шарабрина).
Самые высокие колебания манометра соответствуют максимальному артериальному давлению (max) и наблюдаются во время систолы, а низкие - минимальному (min) во время диастолы. Разница между максимальным и минимальным давлением называется пульсовым давлением (ПД).
Повышение артериального давления (гипертония) у животных наблюдается при заболевании почек, гипертрофии левого желудочка, артериосклерозе, при ощущениях сильных болей (ревматическое воспаление копыт, спазмы кишечника и др.).
Понижение артериального давления имеет место при больших кровопотерях, коллапсе, миокардиодистрофии, инфекционной анемии лошадей и др.



