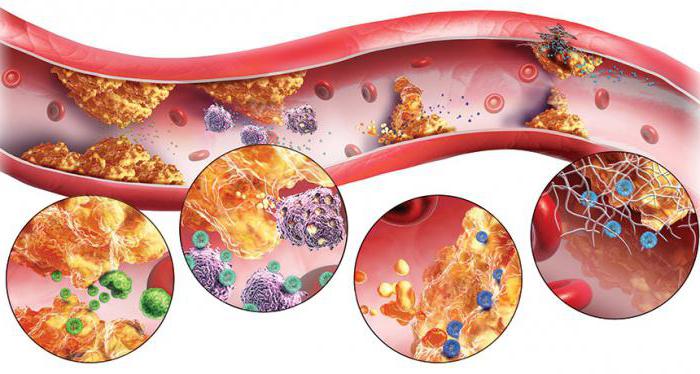
Атеросклеротические бляшки: симптомы, стадии развития, лечение. Патогенез атеросклероза (формирование атеросклеротической бляшки)
Атеросклероз – заболевание сосудов хронического течения, при котором происходит закупоривание сосуда атеросклеротической бляшкой. Эта патология приводит к нарушению кровообращения того органа, в котором образовалась закупорка.
Так как это заболевание еще до конца не изучено, и существуют разногласия насчет его происхождения, ученые выделили несколько классификаций: по форме развития, механизму развития и месту локализации атеросклеротической бляшки.
Отзыв нашей читательницы Виктории Мирновой
Я не привыкла доверять всякой информации, но решила проверить и заказала упаковку. Изменения я заметила уже через неделю: постоянные боли в сердце, тяжесть, скачки давления мучившие меня до этого - отступили, а через 2 недели пропали совсем. Попробуйте и вы, а если кому интересно, то ниже ссылка на статью.
Также существует классификация атеросклероза по степени поражения сосуда, что упрощает предугадывание дальнейшего развития атеросклероза.
Клинические стадии
Выделение стадий развития атеросклероза позволяет определить примерную давность заболевания и корректно назначить лечение. Обычно происходит разделение заболевания на бессимптомный и период патологических изменений. Первый период характеризуется медленным течением без клинических проявлений. Симптоматика может не давать о себе знать на протяжении многих лет. Происходит медленное сужение сосудистого просвета и слабовыраженные изменения состава крови.
Стадии атеросклероза патологического периода:

Необходимо учитывать область поврежденных сосудов. Классификация степени поражения, принятая Всемирной Организацией Здравоохранения:
По проявлениям стеноза выделяют три степени:
- легкая, где сужение сосудистого просвета не превышает половины от нормального состояния;
- средняя – от 50 до 75%;
- тяжелая, когда сосуд сужен более чем на 75 %.
Таким образом, необходимо учитывать три важных пункта при характеристике атеросклероза: стадию развития, площадь поражения и степень стеноза.
Классификация по А. Мясникову
Так как точно не известна причина развития атеросклероза, ученые склоняются к классификации происхождения, выдвинутой академиком А. Мясниковым. Он выделяет три формы заболевания в зависимости от происхождения:

По локализации заболевания Мясников выделяет следующие формы недуга:
- Венечных артерий.
- Аорты и ее крупных ответвлений.
- Сосудов мозга.
- Периферических артерий.
- Почечной артерии.
Необходимо учитывать то, как протекает болезнь, независимо от ее локализации.

А.Мясников выделил следующие стадии развития атеросклероза:
Для чистки СОСУДОВ, профилактики тромбов и избавления от ХОЛЕСТЕРИНА - наши читатели пользуются новым натуральным препаратом, который рекомендует Елена Малышева. В состав препарат входит сок черники, цветы клевера, нативный концентрат чеснока, каменное масло, и сок черемши.
- Доклинический период. При котором происходит отложение липидных пятен на поверхности интимы, не вызывая видимых симптомов. Обнаружить начало развития атеросклероза возможно только при инструментальном обследовании.
Клинический период. Делится на три стадии:
- ишемическую (спастическую) стадию – происходит сужение сосуда, нарушается кровоток, наблюдается дистрофия соответствующих органов;
- тромболитическую (некротическую) – образуются тромбы, возникают некротические очаги;
- фиброзную стадию – возникают фиброзные (склеротические) очаги, что приводит к постепенной атрофии органов.
Не все ученые согласны с данной классификацией атеросклероза, так как на практике довольно часто изначально возникает стадия фиброза, а за ней следует тромболитическая. Вышеописанная классификация скорее описывает степень поражения органов, чем атеросклероз в целом.
Другие ученые выделяют три периода:
Атеросклероз – многофазное заболевание, которое может стремительно развиваться, регрессировать или находиться в стабильном состоянии. Соответственно, было выделено три фазы: активная, фаза стабилизации и фаза регресса.
Клинико-морфологические формы и их стадии
Атеросклероз в первую очередь классифицируют по месту локализации атеросклеротических бляшек. От этого зависит исход заболевания, проявление симптомов и развитие осложнений.
Локализация заболевания
Атеросклероз аорты – это распространенная форма, которая развивается в самом крупном сосуде организма. Очаги могут образоваться на любом участке аорты, и, соответственно, наблюдаются различные симптомы и осложнения заболевания. Основное осложнение – аневризма, которая приводит к расширению аорты, истончению стенок и, в итоге, к разрыву сосуда и кровотечению. Чаще всего, эта форма развивается в брюшной области аорты, реже – в грудном отделе.
Многие наши читатели для ЧИСТКИ СОСУДОВ и снижения уровня ХОЛЕСТЕРИНА в организме активно применяют широко известную методику на основе семен и сока Амаранта, открытую Еленой Малышевой. Советуем обязательно ознакомиться с этой методикой.
При этом типе атеросклероза классификация обычно следующая:

Атеросклероз коронарных артерий, в отличие от других форм, развивается более стремительно. Симптомы начинают проявлять себя в самом начале заболевания, и особенно сильно при физических нагрузках. Стадии такие же, как и у атеросклероза аорты.
Аналогичные стадии развития атеросклероза мезентериальных сосудов. Симптомы проявляются в виде нарушений желудочно-кишечного тракта, поэтому часто на заболевание не обращают внимания. Осложнения проявляются в виде тромбоза, который может привести к гангрене кишечника.
Церебральный атеросклероз (головного мозга) – склерозированию подвергаются сосуды, питающие мозг, и когда развивается несколько очагов поражения, говорят о развитии рассеянного атеросклероза. Часто устанавливается группа инвалидности, в зависимости от степени повреждения сосудов и стадии заболевания. Стадии развития атеросклероза головного мозга:

При образовании атеросклеротических бляшек в сосудах ног диагностируется атеросклероз нижних конечностей. Если поражены магистральные артерии, развивается облитерирующая форма.
Классификация А. Покровского
А.В. Покровский предложил следующую классификацию атеросклероза, развивающегося в нижних конечностях:

Атеросклероз почечных артерий характеризуется поражением главных сосудов, питающих почки и их устьев. Симптомы появляются только при очагах в устьях сосудов, если же страдают главные артерии заболевание можно определить только на поздних стадиях или с помощью инструментального обследования. Степени совпадают с классификацией стадий профессора А. Мясникова: ишемическая, тромболитическая, фиброзная.
Разработанные классификации атеросклероза важны для правильной постановки диагноза и выбора способа лечения. Немаловажно классифицировать атеросклероз для ведения статистики и дальнейшего изучения заболевания.
Вы все еще думаете что ВОССТАНОВИТЬ сосуды и ОРГАНИЗМ полностью невозможно!?
Вы когда-нибудь пытались восстановить работу сердца, мозга или других органов после перенесенных патологий и травм? Судя по тому, что вы читаете эту статью - вы не по наслышке знаете что такое:
- часто возникают неприятные ощущения в области головы (боль, головокружение)?
- внезапно можете почувствовать слабость и усталость…
- постоянно ощущается повышенное давление…
- об одышке после малейшего физического напряжения и нечего говорить…
Знаете ли Вы, что все эти симптомы свидетельствуют о ПОВЫШЕНОМ уровне ХОЛЕСТЕРИНА в вашем организме? И все что необходимо - это привести холестерин в норму. А теперь ответьте на вопрос: вас это устраивает? Разве ВСЕ ЭТИ СИМПТОМЫ можно терпеть? А сколько времени вы уже "слили" на неэффективное лечение? Ведь рано или поздно СИТУАЦИЯ УСУГУБИТЬСЯ.
Правильно - пора начинать кончать с этой проблемой! Согласны? Именно поэтому мы решили опубликовать эксклюзивное интервью с главой Института Кардиологии МИНЗДРАВА России - Акчуриным Ренатом Сулеймановичем, в котором он раскрыл секрет ЛЕЧЕНИЯ повышенного холестерина.
Что такое атеросклероз?
Механизм развития атеросклероза заключается в накоплении холестерина, который в виде бляшек откладывается в крупных и средних сосудах. Это приводит к снижению кровотока, повышению артериального давления. Симптоматика конкретного случая зависит от локализации бляшки и ее размеров, точнее, степени закрытия ею просвета сосуда.
Причины атеросклероза
Для формирования атеросклеротических бляшек необходимы определенные условия, без которых сосуды здорового человека остаются чистыми.
Факторы риска атеросклероза:
При несомненной важности каждого из факторов наиболее значимым является повышение артериального давления. Атеросклероз и гипертония имеют много общих моментов в патогенезе и обычно выступают в паре.
Частота и выраженность атеросклероза обычно коррелирует с возрастом пациента. Есть связь и с полом — у мужчин атеросклероз формируется раньше, так как у женщин эстроген обеспечивает более высокий уровень в крови антиатерогенных липопротеидов высокой плотности (ЛПВП).
Липидный обмен и патогенез атеросклероза
Холестерин нельзя однозначно назвать вредным веществом. Напротив, он необходим для формирования многих клеточных структур, синтеза активных веществ, поэтому организм обеспечивает себя холестерином, производя его в печени. На холестерин собственного производства приходится около 70 %, остальной попадает с пищей.
Холестерин циркулирует в крови не в чистом виде, а в составе липопротеинов, которые имеют между собой определенные различия. К органам и тканям, где холестерин может потребоваться, он доставляется в составе липопротеинов низкой плотности (ЛПНП), а его излишки обратно в печень — в составе липопротеинов высокой плотности (ЛПВП). Соответственно, в составе ЛПНП находится атерогенный холестерин, а ЛПВП обладает антиатерогенной активностью. При нарушении равновесия между ними и начинается формирование в сосудах атеросклеротических бляшек.
Развитие атеросклероза
Даже если в крови повышается количество холестерина в составе ЛПНП, на гладкой здоровой интиме сосудов бляшка не сможет образоваться и зафиксироваться. Холестерин откладывается в местах возникновения эндотелиальной дисфункции, сопровождающейся повышением проницаемости сосудистой стенки, проникая в ее глубину вместе с фибрином и другими активными веществами.
Стадии атеросклероза :

Первые признаки отложения холестерина могут отмечаться у молодых людей до 20 лет, но чаще всего атеросклероз сосудов диагностируют в среднем или старшем возрасте, когда появляется симптоматика заболевания.
Виды атеросклероза
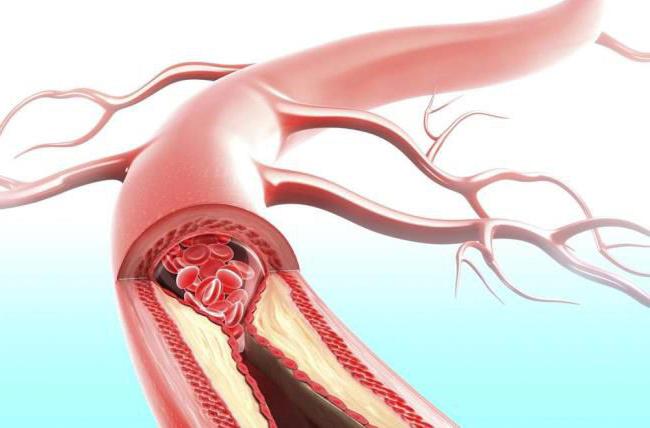
Атеросклероз может быть стенозирующим и нестенозирующим. Критерием является наличие сужения просвета сосуда более чем на 50 %. Если процесс локализуется в стенке, не вызывая значительного изменения кровотока, это нестенозирующий атеросклероз. Если просвет закрыт больше чем наполовину, это неизбежно влечен появление клинических симптомов, степень выраженности которых зависит от адаптационных возможностей организма. Это стенозирующий атеросклероз. При полной закупорке сосуда выраженный атеросклероз называют облитерирующим.
Симптомы атеросклероза
Характерной особенностью атеросклероза является частое несоответствие клинической и морфологической картин. Значительное поражение сосудов может никак себя не проявлять, при этом единичные бляшки могут стать причиной острых, и даже смертельных осложнений.
Признаки атеросклероза зависят от локализации процесса. Чаще всего поражаются сосуды определенного бассейна. Атеросклероз коронарных артерий является причиной ишемической болезни сердца в разных проявлениях, от стенокардии покоя до острой коронарной недостаточности, атеросклероз церебральных сосудов - инсультов, почечных артерий — артериальной гипертензии и изменений в анализах мочи, атеросклероз сосудов ног — хромоты и плохо заживающих язв и т. д. В рамках бассейна могут поражаться не все сосуды. Очень часто бляшки образуются в местах бифуркаций артерий, что связано с особенностями кровотока в этих участках.
БЦА
 Особенно опасен атеросклероз брахиоцефальных артерий (БЦА). Это три артерии,
берущие начало от брахиоцефального ствола: сонная, подключичная и позвоночная.
Иногда данное состояние называют атеросклерозом сосудов шеи. Сонная артерия
снабжает кровью головной мозг, появление в ней бляшек (атеросклероз сонных
артерий, церебральный атеросклероз) является состоянием, угрожающим жизни, так
как часто становится причиной инсультов. Атеросклероз внечерепных отделов
брахиоцефальных артерий может вызывать острые и хронические нарушений мозгового
кровообращения с такой же вероятностью, что и внутричерепных.
Особенно опасен атеросклероз брахиоцефальных артерий (БЦА). Это три артерии,
берущие начало от брахиоцефального ствола: сонная, подключичная и позвоночная.
Иногда данное состояние называют атеросклерозом сосудов шеи. Сонная артерия
снабжает кровью головной мозг, появление в ней бляшек (атеросклероз сонных
артерий, церебральный атеросклероз) является состоянием, угрожающим жизни, так
как часто становится причиной инсультов. Атеросклероз внечерепных отделов
брахиоцефальных артерий может вызывать острые и хронические нарушений мозгового
кровообращения с такой же вероятностью, что и внутричерепных.
Нестенозирующий атеросклероз брахиоцефальных артерий не менее опасен, чем стенозирующий, так как может стать причиной образования тромбов, которые, в свою очередь, вызывают тромбоэмболию сосудов головного мозга. Сужение сонных артерий из-за атеросклеротических бляшек приводит к нарушению кровоснабжения головного мозга, что проявляется приступами головокружения, особенно при резких движениях или снижении артериального давления, различной неврологической симптоматикой и даже нарушением психоэмоционального состояния.
Нередко встречается атеросклероз сосудов сетчатки. Он может протекать бессимптомно или проявляться «мушками» при физических нагрузках или резких поворотах головы. Выявление морфологических признаков ангиосклероза при осмотре глазного дна является признаком атеросклероза в более крупных сосудах.
Атеросклероз сосудов внутреннего уха вызывает прогрессирующее снижение слуха, которое может быть односторонним или двусторонним, не всегда симметричным.
Если бляшки локализуются в самом брахиоцефальном стволе, дополнительно могут отмечаться онемение, покалывание в правой руке, которая также кровоснабжается из этого магистрального сосуда.
Атеросклероз аорты
Аорта — самый крупный сосуд организма. Он начинается от левого желудочка, имеет восходящую и нисходящую части, между которыми находится дуга аорты. Нисходящая часть делится диафрагмой на грудной и брюшной отделы. Атеросклероз аорты может стать причиной самых разных клинических форм атеросклероза, которые зависят от его локализации в той или иной части.
Атеросклероз грудной части аорты проявляется резкими болями за грудиной, иррадиирующими в шею, спину, эпигастральную область. Боль может длится в течение нескольких суток, усиливаясь при физической нагрузке или на фоне стресса и ослабевая в покое. Часто она сопровождается головокружениями вплоть до обморока, нарушением функции глотания, изменением голоса. Атеросклероз брюшной части аорты сопровождается болями в животе, вздутием, запорами. Если бляшки образуются в месте бифуркации аорты, отмечаются перемежающаяся хромота, похолодание нижних конечностей, импотенция, язвы пальцев стоп. Атеросклероз может спровоцировать развитие аневризмы аорты, являющейся состоянием, угрожающим жизни.
Мультифокальный атеросклероз
Часто встречается мультифокальный или генерализованный атеросклероз, при котором поражается сразу несколько групп сосудов. Он опасен из-за высокой вероятности сочетанных тяжелых осложнений (например, инфаркт и инсульт). Особенностью мультифокального атеросклероза является неспецифичность клинической картины, часто его принимают за системное заболевание или другие патологии, в которые вовлекается несколько систем органов. Но достаточно провести несколько лабораторных и инструментальных исследований, чтобы поставить однозначный диагноз.
Диагностика атеросклероза
Нужно понимать, что атеросклероз в начальной стадии пятен присутствует у каждого человека и с довольно раннего возраста. Но вот сформируются ли бляшки, какова будет распространенность процесса и появится ли клиника атеросклероза - это вопросы, на которые сможет ответить только врач при условии регулярно проводимых осмотров. Их целью является своевременное выявление первых признаков атеросклероза, анализ факторов риска и контроль состояния пациента. Чем старше человек, тем внимательнее должен быть врач, так как атеросклероз — это болезнь возраста.
Обследование при подозрении на атеросклероз включает в себя следующие мероприятия:

Существует специальная шкала для оценки кардиоваскулярных рисков — SCORE. Она учитывает пол, возраст, уровень систолического давления и холестерина в крови, а также курит человек или нет. При помощи специальной таблицы определяется процент риска развития летальных сердечно-сосудистых заболеваний (инфаркт и инсульт).
Лечение атеросклероза
Если клинические признаки атеросклероза отсутствуют, показатели липидного спектра в норме, рекомендуется соблюдение диеты и при необходимости коррекция образа жизни (отказ от курения, ограничение употребления алкоголя, физическая активность). Имеет значение и лечение сопутствующей патологии, которая может стимулировать прогрессирование атеросклероза.
Диета при атеросклерозе
Учитывая, что предрасположенность к развитию атеросклероза есть у каждого человека, антиатеросклеротическая диета будет полезна всем. Особенно она показана при появлении клинических симптомов заболевания.
Питание при атеросклерозе сосудов должно быть разнообразным и достаточно калорийным при нормальной массе тела. Если имеет место ожирение, калорийность употребляемых продуктов ограничивается. Снижение массы тела рекомендуется при объеме талии, превышающем 102 см у мужчин и 88 см у женщин.
Доля жиров в общем рационе не должна превышать 30 %. При этом желательно, чтобы они были растительными, а не животными. Растительные масла не содержат холестерина, при этом обеспечивают организм необходимым строительным материалом для синтеза клеточных элементов и активных веществ.
Очень важно употреблять достаточное количество свежих овощей и фруктов. Для взрослого человека — не менее 400 г в сутки. Мясо должно быть нежирным, предпочтение отдается птице, обязательно без кожи. Кулинарная обработка — на пару или вареное, тушеное, но не жареное. Также приветствуются кисломолочные продукты, зерновой хлеб, рыба, особенно океаническая и морская. Употребление соли тоже нужно контролировать, так как она способствует задержке жидкости и повышению артериального давления.
Лечение атеросклероза народными средствами
Народные средства от атеросклероза довольно многочисленны. Обозначим только самые популярные рецепты, которые показали свою эффективность.

Медикаментозное лечение атеросклероза
Медикаментозная терапия назначается при повышении холестерина или выявлении риска кардиоваскулярных осложнений по шкале SCORE выше 5 %. Ее главной целью является нормализация липидного обмена.
Лекарства от атеросклероза подразделяются на несколько групп:
- Препятствующие всасыванию холестерина (препараты на основе анионообменных смол (холестирамин, гемфиброзил), растительные сорбенты (гуарем, β-ситостерин), блокатор Ац-КоА-трансферазы (блокирует захват холестерина энтероцитами в кишечнике). Эффективность данной группы оспаривается, так как бляшки образуются преимущественно из эндогенного холестерина, а сорбенты могут вместе с холестерином выводить и полезные вещества.
- Снижающие синтез холестерина в печени:
- Статины: ловастатин (мевакор, медостатин, апекстатин), симвастатин (зокор, вазилип, симвор), флувастатин(лескол), правастатин (липостат, правахол), церивастатин (липобай), аторвастатин (липримар, торвакард) и розувастатин (крестор);
- Фибраты (фенофибрат);
- Никотиновая кислота (эндурацин);
- Пробукол (фенбутол).
- Повышающие выведение атерогенных липопротеидов (ненасыщенные жирные кислоты: линетол, липостабил, трибуспамин, полиспамин, тиоктовая кислота (тиогамма, тиоктацид), омакор, эйконол).
- Питающие эндотелий (пирикарбат (пармидин, ангинин), синтетические аналоги простациклина (мизопростол, вазопростан), поликозанол, витамины А, Е (аевит), С.
Хирургическое лечение
При угрозе развития осложнений и значительной выраженности атеросклероза показано хирургическое лечение, целью которого является восстановление проходимости сосудов и нормального кровообращения, а также удаление нестабильных бляшек. Так как сосуд обычно восстановлению не подлежит, операция заключается в шунтировании или стентировании, ангиопластике. Проводятся открытые и эндоваскулярные операции. Метод и объем вмешательства определяет сосудистый хирург.
Важно понимать, что операция — это лечение следствия, а не причин, и, если не принять меры для нормализации образа жизни и устранения причин прогрессирования заболевания, бляшки появятся вновь.
Читайте в статье:
Лечение атеросклероза в домашних условиях: народные рецепты
Атеросклероз – опасное возрастное заболевание, несвоевременное выявление и неправильное лечение которого может привести к серьезным последствиям и даже к летальному исходу.
Регулярно применяя народные методики лечения атеросклероза, совместно с лекарственными препаратами, можно прекрасно улучшить состояние сосудов и всего организма, а также максимально снизить прием фармакологических средств.
Что такое атеросклероз сосудов: причины, виды, симптомы ^
Атеросклерозом является заболевание средних и крупных артерий мышечно-эластичного и эластичного типа, возникающее в результате нарушения белкового и липидного обмена, приводящих в свою очередь к отложению внутри самих артерий холестерина, налетов и бляшек.
Причины атеросклероза:
- Возраст (от 45 лет и выше);
- Генетическая предрасположенность;
- Избыточный вес;
- Вредные привычки;
- Неправильное питание;
- Гипертония, сахарный диабет.
Симптомы атеросклероза различаются в зависимости от мест локализации заболевания:
- Сосуды конечностей – боль при движении, синюшность или бледность кожи, похолодание или онемение конечностей (руки, ноги, пальцы);
- Сосуды сердца – боли в области грудной клетки, стенокардия;
- Сосуды головного мозга – повышенная утомляемость, нарушение внимания и памяти, рассеянность;
- Почечные артерии – гипертония, головокружения;
- Брюшная аорта – метеоризм, умеренная болезненность в области живота, чувство тяжести, тошнота, отрыжка.
Атеросклероз опасен тем, что его развитие способствует появлению сердечно – сосудистых нарушений, инфаркту миокарда, ишемической болезни сердца, инсульту и других нежелательных последствий.
Принято выделять следующие типы атеросклероза – облитерирующий или закупоривающий, церебральный, стенозирующий и атеросклеротический кардиосклероз.
Диагностика атеросклероза состоит из следующих процедур:
- Опрос и осмотр больного, выяснение симптоматики;
- Определение в крови уровня холестерина и липидного обмена (лабораторное исследование);
- Ультразвуковое исследование, кардиовизор, ангиография и прочие инструментальные процедуры.
Народное лечение атеросклероза использует достаточно разнообразные средства, которые в сочетании с правильным питанием и образом жизни способны оказать эффективное воздействие на больные сосуды.
Наибольшей результативностью и популярностью пользуются следующие народные средства для лечения атеросклероза:
- Лекарственные травы, ягоды, корни – боярышник, шиповник, малина, рябина, ромашка, калина, листья брусники, софора японская, земляника, клевер, валериана, бессмертник, одуванчик и прочие;
- Картофельный, морковный, свекольный, лимонный соки;
- Лук, чеснок;
- Мед, цитрусовые плоды.
Лечение атеросклероза в домашних условиях состоит из обязательного внутреннего употребления чистящих и лечащих сосуды отваров, настоев, соков, чаев, разнообразных смесей и применение наружных натуральных мазей или аппликаций.
Лечение атеросклероза народными средствами: домашние рецепты ^

Народное лечение атеросклероза: домашние рецепты
Лечение облитерирующего атеросклероза
Лечение церебрального атеросклероза
Лечение стенозирующего атеросклероза
Лечение атеросклероза сосудов головного мозга
Лечение атеросклероза сосудов нижних конечностей
Лечение атеросклероза аорты сердца
Лечение атеросклероза сонных артерий
Анатомия сосудистой стенки и холестериновые бляшки
Патогенез (развитие) атеросклеротического процесса связан с поражением определенного типа сосудов. В организме имеются 3 типа сосудов:
- артерии, несущие богатую кислородом и питательными веществами кровь от сердца к другим органам;
- вены, обеспечивающие отток после усвоения полезных компонентов;
- лимфатические сосуды, собирающие продукты распада тканей, инфекционные агенты и обезвреживающие их.
Атеросклеротический процесс развивается избирательно в артериях эластического (все крупного калибра, включая грудную и брюшную аорту, бедренную) и мышечно-эластического вида (сонная, сосуды сердца, головного мозга, почек). Венозные и лимфатические сосуды, а также мелкие капилляры не повреждаются.
Структурной единицей атеросклероза сосудов являются холестериновые бляшки. Их образование связано с нарушением жирового обмена. Липопротеиды - это соединения жировых молекул и белка. Жировая часть - это холестерин.
Липопротеиды и триглицериды вырабатываются ночью клетками печени из пищевого животного жира, поступают в кровоток, доходят до клеточного уровня, где в качестве пластического материала участвуют в построении тканей, образовании гормонов и витаминов. Болезнь «атеросклероз» зависит от соотношения трех фракций липопротеидов: высокой плотности, низкой и очень низкой плотности.
При скоплении большого количества (излишки жира поступили с пищей или снижена функция печени по его переработке), они оказывают негативное действие на сосудистую стенку. Главную роль играют низкоплотные липопротеиды, из них строится бляшка. Липопротеиды высокой плотности помогают печени избавиться от лишних жиров. Так появилось сравнение «хороший» и «плохой холестерин». Причины болезни - в увеличении доли низкоплотных белково-жировых соединений.
На внутренней оболочке избранного сосуда сначала появляются точечные ранки-повреждения. Современная информация связывает их с действием вирусной инфекции (грипп, респираторные вирусы, герпес, цитомегаловирус). При инфекционных заболеваниях, попадая в кровь, вирус не только вызывает общую интоксикацию и воспалительные симптомы в верхних дыхательных путях, но и разрушает сосудистую стенку.
Различают 3 этапа образования бляшки, что соответствует стадиям развития атеросклероза:
- Жировое пятно образуется на месте «работы» вирусов, сначала оно разрыхляется, затем пропитывается «плохим» холестерином. Скорость зависит от защитных возможностей. Выявлены случаи пятна в детском возрасте. На этой стадии атеросклероза нет никаких симптомов нарушения кровообращения.
- Начинается разрастание соединительнотканных волокон, пятно уплотняется (липосклероз), но еще сохраняет мягкую консистенцию. Только на этом этапе можно растворить холестериновую бляшку. Но появляется риск отрыва части бляшки с образованием тромбоза. К концу срока стенка в месте поражения достаточно плотная, с изъязвлением. Поскольку бляшка уже выступает в просвет сосуда, происходит локальное сужение, и появляются симптомы недостаточности кровоснабжения органов.
- В пораженный участок откладываются соли кальция, уплотнение и рост завершается. Растворение уже невозможно. Сосуд деформируется, сужается. Создаются необходимые условия для замедления кровотока, агрегации тромбоцитов. Они склеиваются в тромбы. Появляются причины для клинических проявлений.
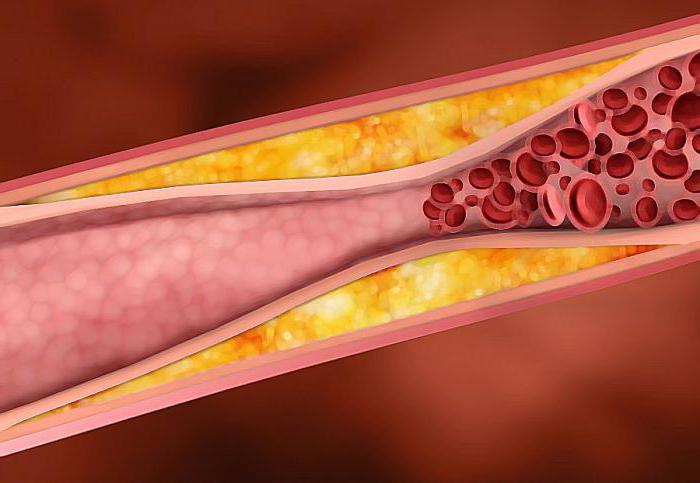
Изменение артерий при атеросклерозе
Симптомы болезни проявляются в виде острых заболеваний, если процесс формирования бляшек носит скоротечный характер. Хронические сосудистые заболевания связаны с более длительным атеросклеротическим поражением, компенсаторными возможностями свободных от бляшек сосудов.
Что вызывает атеросклероз?
Причины атеросклероза связаны со многими факторами. Принято разделять их на 2 группы:
- зависящие от человека;
- не подчиняющиеся никаким влияниям.
К первой группе причин относятся:
- гипертоническая болезнь - повышенное давление в сосудах способствует более интенсивному вдавливанию липопротеидов низкой плотности и ускоряет формирование бляшек;
- курение - фактор риска многих заболеваний, токсическое влияние никотина вызывает нарушение баланса между липопротеидами с накоплением низкоплотной фракции;
- ожирение и привычка к жирной пище - вызывают неспособность печени к быстрому перевариванию холестерина с последующим изменением жирового обмена;
- сахарный диабет - следствием этого сложного заболевания служит нарушение жирового обмена;
- отсутствие достаточной физической нагрузки - бич нашего времени, дополняет перечисленные факторы в поражающем действии;
- частые простудные заболевания, под маской которых может распространяться цитомегаловирусная и хламидийная инфекция, имеющая первостепенное значение.
Во вторую группу факторов включают:
- Пол - судя по статистическим данным, он имеет значение до пятидесятилетнего возраста, когда риск развития атеросклероза у мужчин превышает женский в 4 раза. После 50 лет шансы выравниваются в связи с отсутствием эстрогенной защиты женского организма с наступлением периода менопаузы.
- Возраст - атеросклероз считается обязательным спутником старости. Риск распространенных клинических проявлений возрастает. Это объясняется иммунной теорией старения организма, когда теряется необходимый набор клеток, обеспечивающих защиту от инфекции. Вступают в силу инфекционные факторы.
- Наследственность - имеет значение при возникновении заболевания до 50 лет. Если у близких родственников в раннем возрасте имелись такие заболевания, как гипертоническая болезнь, инсульты, инфаркты миокарда, то вероятность их повтора у пациента значительно повышена. В таких случаях говорят об «отягощенной наследственности» или генетической предрасположенности.
Клинические проявления
Клинические симптомы связаны с локализацией и стадией развития атеросклеротического поражения. Доказано, что признаки появляются при поражении 50% и более просвета сосуда.
Имеется следующая классификация общих симптомов:
- ишемические - происходит непостоянная ишемия тканей в виде приступов стенокардии (со стороны сердца), перемежающей хромоты (в нижних конечностях);
- тромбонекротические - проявляются более тяжелые осложнения в виде инсульта, инфаркта миокарда, гангрены стоп;
- фиброзные - кардиологам известны случаи постепенного замещения мышечных волокон сердца фиброзной тканью с образованием участков кардиосклероза.
Рассмотрим основные виды атеросклероза и их симптомы.
- Коронаросклероз - вызывает приступы стенокардии с интенсивной загрудинной болью давящего характера, связанной с физической нагрузкой или стрессами, отдают в левую руку, сопровождаются одышкой.
- Изменения аорты - чаще наблюдается в пожилом и старческом возрасте. При склерозе грудного отдела характерны интенсивные постоянные боли за грудиной, отдающие в межлопаточную область, повышение верхнего давления, приступы головокружения. Для повреждения брюшного отдела типичны боли в животе, вздутие, запоры. Тяжелое осложнение - тромбоз сосудов сопровождается клиникой шокового состояния.
- Склероз мозговых сосудов - также относят к возрастным изменениям. Наблюдаются головные боли, головокружение, шаткая походка, снижение памяти, бессонница, нарушение чувствительности рук и ног (парестезии). Инсульт - тяжелая форма болезни мозга.
- Нарушение кровоснабжения ног - вызывает боли в мышцах и судороги при ходьбе, онемение, зябкость в стопах, прихрамывание. Гангрена стопы связана с тромбозом бедренной артерии.
Атеросклероз артерий голени снижает питание мышц ноги
Сужение мезентериальных артерий, снабжающих кровью кишечник, выражается в непостоянных болях вокруг пупка, тошноте, рвоте, вздутии и напряжении живота. Тромбоз ведет к некрозу и гангрене кишечника, требует экстренного хирургического вмешательства.
Атеросклероз почечных артерий - характеризуется болями в пояснице, тошнотой, рвотой. Самый важный симптом: формирование злокачественной гипертонии, плохо поддающейся лечению, быстро приводящей к осложнениям.
Сужение почечных артерий постепенно нарушает функцию почек
Диагностика
Диагноз атеросклероза не представляет трудностей для врача. В соответствии со стандартами обследования всем пациентам и людям, проходящим профилактический осмотр старше 40 лет, делают анализ крови на холестерин. При повышении уровня проверяется липидограмма (соотношение липопротеидов высокой и низкой плотности). В кабинете доврачебного приема проводится взвешивание и измерение артериального давления. На основании этих признаков пациенту сообщают о группе риска, назначают профилактические мероприятия.
Для более точного определения поражения применяют электрокардиографию, ультразвуковое исследование сердца и аорты при необходимости с нагрузочными пробами. Для контроля над проходимостью сосудов и определения степени сужения вводят контрастное вещество и делают серию рентгеновских снимков по мере заполнения. Такие исследования проводятся в специализированных отделениях. Метод дуплексного сканирования позволяет изучать сосудистый кровоток.
Способы лечения
Терапия любого заболевания и профилактика осложнений начинается с назначения режима и диеты. Доказано, что соблюдение специальной диеты один месяц позволяет снизить уровень холестерина на 10%.
В любом возрасте необходима зарядка, ходьба пешком, по возможности плавание. Категорически противопоказаны силовые тренировки.
Нормализация веса устраняет многие симптомы.
В питании следует в возрасте после сорока лет ограничить употребление жирного и жареного мяса, острых соусов, сладостей, меда и кондитерских изделий, наваристых бульонов, майонеза, алкоголя (включая пиво), крепкого кофе и чая, сладких газированных напитков.
Медикаментозная терапия проводится врачами разных специальностей (терапевтами, неврологами, ангиохирургами, кардиологами) в зависимости от наиболее выраженных симптомов.
Неоспоримо во всех случаях употребление препаратов, снижающих уровень «плохих» липопротеидов.
Известны препараты трех групп:
- статины (симвастатин, аторвастатин и самый сильный розувастатин) - механизм действия связан с препятствием выработки холестерина в печени;
- секвестранты жирных кислот - блокируют жирные кислоты и принуждают печень тратить липопротеиды на пищеварение;
- никотиновая кислота - расширяет сосуды, увеличивает кровоток.
Народные средства лечения:
- Чеснок съедать в день по зубчику, принимать в виде спиртовой настойки, в смеси с лимоном и медом. Считается, что он удаляет ненужные вещества, помогает клеткам печени.
- Боярышник и шиповник - отвары плодов укрепляют стенки сосудов, активизируют иммунитет.
- Травяные чаи из мяты, мелиссы, подорожника, зверобоя успокаивают, снижают аппетит.
Атеросклероз несет опасность, связанную с тяжелыми последствиями. Каждый человек в состоянии помочь своему организму избежать риска. Своевременно проходите диспансеризацию и выполняйте рекомендации врачей.
Атеросклероз
Атеросклероз — заболевание, в основе которого лежит утолщение интимы артерий и образование в ней липидных бляшек.
Эти изменения постепенно приводят к неравномерному сужению или закрытию просвета сосуда. В результате ухудшается местное кровоснабжение. В сочетании с нарушениями свертываемости крови эти изменения обусловливают склонность к тромбозам. Стенки сосудов могут стать ломкими.
Атеросклероз поражает главным образом аорту, крупные и средние артерии, особенно артерии сердца и мозга, обусловливая ишемические повреждения этих органов. Клинические последствия атеросклероза не всегда соответствуют выраженности анатомических изменений.
Атеросклероз и его последствия — одна из ведущих причин инвалидизации и смертности в развитых странах. С возрастом заболеваемость атеросклерозом увеличивается. Тем не менее нередки заболевания в молодом возрасте, особенно мужчин, и, напротив, возможна малая выраженность атеросклероза в пожилом возрасте. Женщины заболевают, как правило, не ранее менопаузы.
Предполагается, что развитие атеросклероза обусловлено врожденной или приобретенной слабостью систем, регулирующих липидный и углеводный обмен, чему способствуют определенные неблагоприятные внешние условия.
Факторы риска. Многочисленные статистические исследования позволили выделить ряд факторов, способствующих развитию атеросклероза. К ним обычно относятся:
гиперлипидемия, особенно у лиц моложе 50 лет;
артериальная гипертония; сахарный диабет;
гиперурикемия;
ожирение, обычно в сочетании с другими факторами;
неблагоприятный семейный анамнез — выраженный или ранний атеросклероз у родителей;
недостаточная физическая активность;
напряженная умственная или ответственная работа и другие занятия, требующие нервного напряжения.
Некоторые из перечисленных факторов патогенетически связаны между собой, и выделение их условно. Сочетание нескольких факторов риска особенно неблагоприятно.
Гиперлипидемия — важнейший фактор риска, непосредственно отражающий, вероятно, недостаточность регуляции жирового и углеводного обмена.
Гиперлипидемия диагностируется лабораторно и включает повышение содержания в плазме или сыворотке крови, взятой натощак, холестерина и (или) триглицеридов. Если определять только холестерин, то большинство больных с гиперлипидемией остаются не выявленными. Существенное значение имеет осмотр сыворотки в пробирке, постоявшей в течение 14 ч в холодильнике при +4° С.
Не всякая гиперлипидемия является фактором риска. Это определяется тем, что холестерин и триглицериды циркулируют в соединении с белками, образуя липопротеиновые комплексы, и если, например, триглицериды входят в комплексы, образующие крупные частицы — хиломикроны, то они не имеют атерогенного значения, поскольку, как предполагают, с хиломикронами они не проникают в сосудистую стенку. Поэтому для полной характеристики гиперлипидемии необходимо еще изучение липопротеиновых фракций сыворотки методом электрофореза (на бумаге или лучше в полиакриламидном теле) или ультрацентрифугирования, т. е. оценка гиперлипопротеинемии .
Гиперлипидемия может быть первичной или вторичной .
В основе первичной гиперлипидемии признается нарушение регуляции обмена наследственного характера.
В основе вторичной гиперлипидемии лежат сахарный диабет, заболевания печени, нефротический синдром, хроническая почечная недостаточность, гипотиреоз, гиперкортицизм, беременность, прием контрацептивов, подагра, алкоголизм, голодание и пр.
Выраженность вторичной гиперлипидемии определяется течением основного заболевания. В качестве фактора риска рассматривается обычно лишь первичная гиперлипидемия. Можно думать, что и вторичная гиперлипидемия, если она существует длительно, также способствует развитию атеросклероза. Гиперлипидемия встречается у 10—30% терапевтических больных.
Для облегчения клинической оценки выделяют 5 типов гиперлипопротеинемий . Эта классификация условна, поскольку каждый тип не является строго однородным нарушением. Наибольшее практическое значение имеют II и IV типы.
Гиперлипопротеинемия I типа очень редка. Она связана с дефицитом липопротеиновой липазы и может быть выявлена уже в молодости. Гиперлипидемия резко усиливается после приема жира и снижается после строгого его ограничения. В анамнезе (иногда с детства) — абдоминальные боли, рецидивирующий панкреатит. При обследовании иногда обнаруживаются ксантомы, увеличение печени и селезенки. К развитию атеросклероза отношения не имеет.
Гиперлипопротеинемия II типа (гиперхолестеринемия) составляет около 30% случаев гиперлипидемии, связана со снижением катаболизма или усилением синтеза бета-липопротеинов. Она может быть обнаружена уже в раннем детстве и обычно у одного из родителей. Иногда сочетается с липидной дугой роговицы и ксантоматозом. Характеризуется высоким риском быстрого и раннего (даже на 2—3-м десятилетии жизни) развития атеросклероза или внезапной смерти.
Гиперлипопротеинемия III типа редка, характеризуется наличием аномального липопротеина и поэтому надежно устанавливается только при помощи электрофореза. Она может быть заподозрена, если при повторных исследованиях крови содержание холестерина и триглицеридов колеблется, но соотношение между ними остается близким к 1. Гиперлипидемия усиливается после приема углеводов. Она проявляется у взрослых разнообразными ксантомами, склонностью к ожирению и высоким риском раннего атеросклероза.
Гиперлипопротеинемия IV типа — самая частая (около 70% всех случаев гиперлипидемий), связана с нарушением обмена эндогенных триглицеридов. Обнаруживается лишь в среднем возрасте. Усиливается после приема углеводов и алкоголя. В семье нередки указания на сахарный диабет. Проявляется ксантомами, гиперурикемией, жировой дистрофией печени, склонностью к ожирению, иногда панкреатитами, высоким риском развития атеросклероза.
Гиперлипопротеинемия V типа — очень редкое расстройство, выявляемое в подростковом возрасте или у молодых лиц. Это нарушение связано с замедлением ассимиляции эндогенных и экзогенных триглицеридов. Оно усиливается после приема жиров и углеводов. Может проявляться абдоминальными болями, рецидивирующим панкреатитом, увеличением печени, ксантомами. Нередки гиперурикемия, ожирение. Роль в развитии атеросклероза спорна.
Клиническая картина атеросклероза складывается из общих признаков (уплотнение и извитость периферических артерий, липидная дуга роговицы, ксантомы, сухость кожи, выпадение волос и др.) и признаков нарушения кровоснабжения органов, которые могут развиться постепенно или остро.
Иногда острая ишемия органа развивается как бы неожиданно, на фоне внешне хорошего состояния. Характер и выраженность симптоматики широко варьируют в зависимости от преимущественного поражения тех или иных сосудов.
Атеросклероз сосудов сердца — самая распространенная и опасная локализация атеросклероза (см. Ишемическая болезнь сердца).
Атеросклероз аорты . не дает типичных жалоб. Иногда отмечаются аортальгии — продолжительные загрудинные боли с широкой иррадиацией, не связанные четко с физическим напряжением, не снимаемые нитроглицерином. Характерно увеличение систолического давления (выше возрастной нормы), над аортой выявляется систолический шум относительного стеноза устья аорты, иногда с музыкальным оттенком, и звучный акцент II тона. Изредка обнаруживается протодиастолический шум относительной аортальной недостаточности. Тень дуги аорты при рентгенологическом исследовании уплотнена, расширена, удлинена. Иногда выявляются кальцификаты. Возможно развитие аневризмы аорты. Растространенный атероматоз аорты с изъязвлениями изредка сопровождается ускорением СОЭ, что может значительно усложнить диагноз.
Атеросклероз сосудов мозга приводит к ишемии мозга и ухудшению его функции. При постепенном развитии начальными симптомами являются ухудшение памяти на недавние события, эмоциональная лабильность, снижение интеллекта. Возможны и более глубокие изменения психики. Иногда больные указывают на ощущение шума и пульсации в голове. При острых местных нарушениях кровообращения симптоматика зависит от характера и локализации этих нарушений. Такие больные должны наблюдаться совместно с невропатологом.
Атеросклероз почечных артерий может вести к ишемии почки и развитию почечной гипертонии. При некоторых локализациях бляшек местное сужение может давать четкий шум, который выслушивается в области пупка. Иногда обнаруживается умеренная протеинурия и небольшие изменения осадка мочи, но функция почек обычно остается удовлетворительной. Величина и локализация стеноза почечной артерии могут быть установлены при аортографии. Ишемия почки подтверждается обнаружением повышенной активности ренина в крови, более доказательно — в крови соответствующей почечной вены. Эти специальные исследования целесообразны, если обсуждается вопрос о хирургическом лечении.
Атеросклероз мезентериальных артерий может проявляться приступообразными болями в верхней части живота, напоминающими стенокардию (Устраняются нитратами), и разнообразными нарушениями функции желудочно-кишечного тракта. Изредка возможны осложнения, требующие неотложного хирургического лечения — некрозы кишки, инвагинация.
Атеросклероз артерий конечностей (почти исключительно нижних) проявляется характерным синдромом перемежающейся хромоты: боли в икрах возникают при ходьбе и быстро проходят во время отдыха. Возможны похолодание и зябкость конечностей, ослабление или отсутствие пульса на тыльной стороне стопы, неравномерное уплотнение артериальной стенки. Снижение температуры и кровотока может быть подтверждено инструментально (термография, рео-, плетизмо-, осциллография). В необходимых случаях используется артериография. Болезнь может осложниться трофическими язвами на коже и гангреной конечности.
Лечение имеет целью устранение, насколько возможно, факторов риска и улучшение местного кровообращения. Придерживаются специальной диеты при атеросклерозе.
При ожирении добиваются при помощи малокалорийной диеты постепенного уменьшения массы тела больного, приближения ее к возрастной норме. Этого удается достичь лишь при сознательном и активном участии в лечении самого больного. Необходимо, чтобы он ориентировался в калорийности пищи, взвешивал основные потребляемые продукты и сам регулярно взвешивался.
Использование только голодных и разгрузочных дней в большинстве случаев не дает стойкого эффекта: это менее физиологично и не способствует постепенному исправлению привычек в питании, что является необходимым условием успеха. При сохранении функции жизненно важных органов полезна лечебная физкультура.
Лечение гиперлипидемии должно по возможности соответствовать типу гиперлипопротеинемии. Основную роль при этом играют постоянные диетические ограничения, тогда как лекарственное лечение имеет вспомогательное значение и его целесообразно использовать главным образом при неэффективности диеты.
При II типе суточное потребление холестерина должно быть менее 300 мг, при IIа типе может быть полезным холестирамин, при III типе необходимо снижение потребления холестерина (менее 300 мг) и углеводов. Из лекарственных препаратов применяют мисклерон (0,5— 0,75 г 3 раза в день), никотиновую кислоту (до 3—5 г в сутки).
При IV типе необходимо значительное ограничение углеводов, исключение алкоголя, умеренное ограничение холестерина (до 300—500 мг). Эта форма легче, чем другие, устраняется диетическими ограничениями. При необходимости добавляют мисклерон, никотиновую кислоту, компламин. При всех указанных типах некоторую роль могут играть препараты ненасыщенных жирных кислот. Некоторое значение придают препаратам йода, большим дозам аскорбиновой кислоты.
Лекарственное лечение важно для улучшения местного кровообращения.
Лечение атеросклероза сосудов сердца — см. Ишемическая болезнь сердца .
При атеросклерозе сосудов мозга используют папаверин, эуфиллин, гаммалон (1 г 3—4 раза), стугерон (0,025—0,05 г 3 раза в сутки). При реноваскулярной гипертонии показано гипотензивное лечение. Предпочтительнее назначать препараты, снижающие активность ренина (пропранолол, катапресан), но иногда необходимо сочетать препараты с разным механизмом действия, тщательно избегая резких перепадов давления.
При тяжелой гипертонии и неэффективности лекарственного лечения следует обсудить со специалистом вопрос о возможности хирургического лечения.
При периферическом атеросклерозе могут быть эффективны нитраты (сустак), продектин, папаверин, платифиллин, но-шпа, падутин. Острые артериальные тромбозы требуют применения антикоагулянтов прямого действия и неотложного лечения — желательно в специализированном сосудистом отделении хирургического стационара.
Прогноз определяется состоянием функции органов, быстротой прогрессирования атеросклероза, эффективностью лечения.
Профилактика сводится к своевременному выявлению и возможному устранению факторов риска.
Атеросклероз представляет собой болезнь, которая сопровождается системным поражением крупных и средних артерий. Для нее свойственно накопление липидов, разрастание фиброзных волокон, дисфункция эндотелия стенок сосудов. Результатом развития атеросклероза могут стать местные и общие расстройства гемодинамики. ИБС, ишемический инсульт, облитерирующее поражение нижних конечностей, хроническая окклюзия мезентериальных сосудов в качестве патоморфологической основы имеют атеросклероз. В данной статье рассмотрим стадии атеросклероза сосудов.
Описание заболевания
Атеросклероз представляет собой поражение артерий, которое сопровождается процессом отложения холестерина на внутренних оболочках сосудов. В результате происходит сужение их просвета, нарушается питание кровоснабжаемого органа. Атеросклероз поражает исключительно средние и крупные артерии организма мышечно-эластического и эластического типов. К первым относят артерии головного мозга, сердца, сонные. Ко второму - аорту и другие крупные артерии. Именно это объясняет, почему атеросклероз является частой причиной ИБС, нарушения кровообращения в нижних конечностях, инсульта мозга, инфаркта миокарда.
Диагностика болезни
Диагностика заболевания включает в себя измерение в крови уровня липидов, УЗИ-исследование сердца и сосудов, ангиографическое исследование. Терапия атеросклероза может иметь медикаментозный характер, также может выражаться в диетотерапии. Если возникает необходимость, то осуществляется реваскуляризирующее хирургическое вмешательство.
Рассмотрим основные стадии атеросклероза. Поражение артерий при атеросклерозе носит системный характер и происходит в результате нарушения белкового и липидного обмена внутри стенок сосудов.
В современной медицине считается, что для атеросклероза свойственно несколько стадий.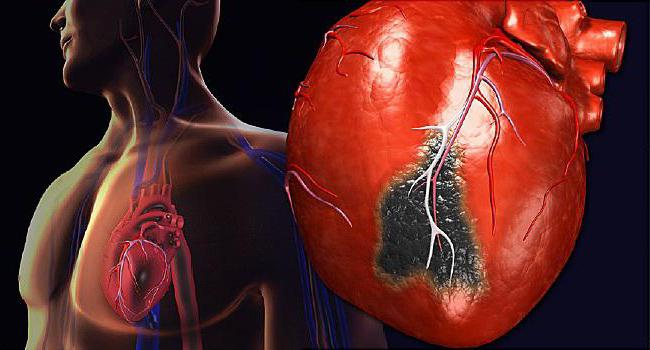
1 стадия: начальная
Начальная стадия атеросклероза представляет собой наличие жирового (липидного) пятна. Мелкие повреждения артериальных стенок и замедление кровотока локального характера играют значительную роль в процессе отложения жиров. Больше всего атеросклерозу подвержены участки, в которых сосуды разветвляются. Происходит разрыхление и отек сосудистой стенки. Ферментальные вещества стенки артерии растворяют липиды и защищают ее. Однако, когда ресурсы истощаются, на данных участках происходит отложение сложных комплексов соединений, которые состоят преимущественно из холестерина и белков. Стадия липидного пятна имеет различную продолжительность и может быть обнаружена даже у грудного ребенка. Какие еще стадии атеросклероза выделяют?
2 стадия: средняя
Стадия липосклероза возникает на втором этапе развития болезни. Для нее характерно разрастание липидных отложений на участках артерий. Постепенно формируется атеросклеротическая бляшка, которая состоит из соединительнотканных волокон и жиров. Атеросклеротические бляшки на данной стадии еще жидкие и поддаются растворению. Однако их рыхлость представляет опасность, так как они могут разорваться и их части способны блокировать просвет артерии.
3 стадия: тяжелая
Появление 3 стадии атеросклероза сосудов называется атерокальцинозом. При дальнейшем развитии бляшка уплотняется, в ней откладываются соли кальция. Такая бляшка может быть стабильной, а может расти, тем самым происходит деформация и сужение просвета артерии. На третьей стадии довольно высока вероятность закупорки просвета артерии фрагментом бляшки, которая распалась, либо образовавшимся тромбом. Не исключено развитие некроза, а также гангрены конечности или органа, которые снабжаются кровью посредством пораженной артерии.
Эти стадии атеросклероза у каждого человека могут протекать по-разному, все зависит от индивидуальных его особенностей. Но все же общие черты у них имеются.
Факторы развития атеросклероза классифицируются медиками на три большие группы.
Неустранимые факторы
Первая группа - неустранимые факторы. Их нельзя устранить путем медицинского или волевого воздействия. К ним относятся:
- Возраст. Риск развития такой болезни, как атеросклероз, с возрастом только увеличивается. В той или иной мере у всех людей, достигших возраста 40-50 лет, наблюдаются атеросклеротические изменения.
- Пол. Мужчины, в отличие от женщин, страдать от атеросклероза начинают раньше примерно на 10 лет. При этом мужчины болеют чаще в 4 раза. После 55 лет уровень заболеваемости у мужчин и женщин примерно сравнивается. Связано это с наступлением менопаузы: снижается уровень эстрогенов и, соответственно, уменьшается их защитная функция.
- Наследственность. Достаточно часто атеросклероз начинает развиваться у людей, чьи родственники также страдают атеросклерозом. Медиками доказано, что фактор наследственности способствует тому, что болезнь начинает развиваться в возрасте до 50 лет.
Устранимые факторы
Вторая группа - устранимые факторы. То есть те, которые может исключить сам человек, если изменит привычный образ жизни. К ним относятся:
- Беспорядочное и несбалансированное питание. Процесс развития атеросклероза ускоряется, если употреблять в пищу чрезмерное количество животных жиров.
- Гиподинамия. Малоподвижный образ жизни вызывает нарушения в жировом обмене, способствует развитию таких болезней, как сахарный диабет, ожирение, атеросклероз артерий.
- Курение. Смолы и никотин отрицательно воздействуют на сосуды. Этим и объясняется воздействие подобного фактора. Риск возникновения ИБС, артериальной гипертензии, гиперлипидемии во много раз увеличивается при многолетнем курении.
Частично устранимые
Третья группа - частично устранимые и потенциально устранимые факторы. К ним относятся заболевания и нарушения, которые можно скорректировать при помощи квалифицированного лечения. К ним относятся:
- Артериальная гипертония. Повышенное АД способствует повышенному пропитыванию стенки сосудов жирами, а это способствует тому, что начинает формироваться атеросклеротическая бляшка. И, напротив, пониженная эластичность артерий, возникающая в результате атеросклероза, способствует повышению кровяного давления.
- Дислипидемия. Ведущую роль в процессе развития атеросклероза играют нарушения жирового обмена, которые выражаются в повышении уровня липопротеидов, триглицеридов, холестерина.
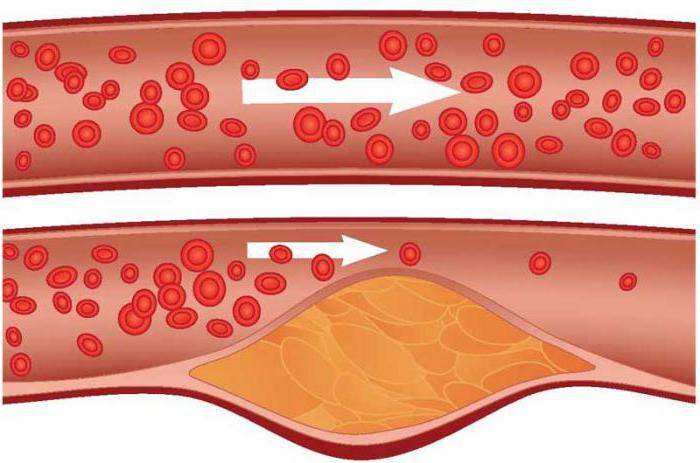
- Сахарный диабет, ожирение. Эти факторы увеличивают вероятность возникновения сразу 3-й стадии атеросклероза в среднем в 6 раз. Объяснить это можно нарушенным липидным обменом, который лежит в основе данных заболеваний и является основной причиной атеросклеротического поражения.
- Интоксикация, инфекционные поражения. Токсические и инфекционные агенты способны оказывать повреждающее воздействие на стенки сосудов.
Симптомы атеросклероза
Чаще всего встречается атеросклероз грудного и брюшного отдела аорты, коронарных, мезентериальных, почечных сосудов, клеток мозга и нижних конечностей. Стадии атеросклероза различаются тем, что могут быть доклинической (бессимптомной) и клинической формы. Бессимптомная форма характеризуется повышенным содержанием в крови β-липопротеидов либо холестерина. При этом симптомы заболевания отсутствуют. В клиническую форму атеросклероз переходит, когда просвет сосудов сужается примерно на 50 %. Клиническая форма имеет три стадии, а именно ишемическую, тромбонекротическую, фиброзную.
На ишемической стадии происходит развитие недостаточности кровообращения определенного органа, к примеру, может иметь место ишемия миокарда из-за того, что атеросклеротическому повреждению подверглись коронарные сосуды. При этом ишемия проявляется в виде стенокардии.
На тромбонекротической стадии возникает тромбоз пораженных артерий. Фиброзная стадия характеризуется разрастанием соединительной ткани в органах, которые плохо снабжаются кровью.
Симптоматика атеросклероза зависит от того, какие именно артерии подверглись болезни. Симптомом атеросклероза коронарных артерий является стенокардия, кардиосклероз, инфаркт миокарда.
Все стадии атеросклероза аорты в течение длительного времени протекают бессимптомно, даже если имеют тяжелую форму. Симптомом является аорталгия (давящие и жгучие боли за грудиной, которые отдают в руки, шею, спину, живот). При этом длительность аорталгии может составлять от нескольких часов до нескольких дней.
Если атеросклероз поразил брюшную аорту, то это проявится в виде болей в животе, метеоризма, запоров, возможны отеки и гиперемия стоп, онемение ног, перемежающаяся хромота, некрозы пальцев ног.
Симптоматика атеросклероза мезентериальных сосудов выражается приступами «брюшной жабы», нарушением пищеварительных функций. Это обусловлено нарушением кровоснабжения кишечника. Пациенты начинают испытывать болевые ощущения через несколько часов после приема пищи. Возможно появление отрыжки, запоров, вздутия живота, повышенного АД. В дальнейшем возникает такой симптом, как зловонный понос, содержащий в себе фрагменты неусвоенного жира и непереваренной еды.
Если атеросклеротическому поражению подверглись почечные артерии, то развивается симптоматическая артериальная гипертензия. Анализ мочи обнаруживает повышенный уровень эритроцитов, белка и цилиндров.
На разных стадиях атеросклероза головного мозга проявляются следующие симптомы: снижается память, физическая и умственная работоспособность, внимание, интеллект. Возникает головокружение и нарушения сна. Данный тип атеросклероза также может сопровождаться изменениями поведения и психики пациента.
Стадии облитерирующего атеросклероза, то есть атеросклероза сосудов в нижних конечностях, характеризуются: болевыми ощущениями и слабостью в икроножных мышцах, зябкостью ног, онемением, трофическими нарушениями, бледностью конечностей.
Лечение
При терапии атеросклероза врачи стараются придерживаться нижеследующих принципов:
- Назначение диеты, способствующей ограничению поступления в организм холестерина (эффективна на 1 и 2 стадиях атеросклероза).
- Стимуляция процесса выведения холестерина.
- Терапия эстрогенами в период менопаузы у женщин.
- Устранение возбудителей инфекции.
Медикаменты
Если терапия имеет медикаментозный характер, то свойственно применение следующих медицинских препаратов:
- Никотиновая кислота, снижающая уровень холестерина в крови. Обладает антиатерогенными свойствами.
- Фибраты, позволяющие снизить в организме синтез собственных жиров.
- Секвестранты желчных кислот, связывающие и выводящие из кишечника данные кислоты.
- Статины, эффективно снижающие уровень холестерина.
Хирургическое лечение
Если существует высокая угроза или вероятность возникновения окклюзии сосудов тромбом или бляшкой, показано хирургическое лечение. Операции на сосудах могут быть как открытыми, так и эндоваскулярными. В случае если атеросклероз сердечных сосудов угрожает вероятностью развития инфаркта миокарда, может быть назначено аортокоронарное шунтирование.
В статье рассмотрены основные стадии атеросклероза.