Příklad dekódování normy EKG u dospělých. Jaké indikátory EKG jsou považovány za normální: interpretace výsledků vyšetření
Moderní člověk je každý den vystaven stresu a fyzické aktivitě, která negativně ovlivňuje činnost srdečního svalu. Patologické procesy v cévním a srdečním systému jsou dnes nejakutnějším medicínským a sociálně zdravotním problémem v Ruské federaci, na jehož řešení stát vyčleňuje značné finanční prostředky.
Každý, kdo se necítí dobře a má bolesti srdce, může jít do zdravotnického zařízení a podstoupit bezbolestný diagnostický zákrok – elektrokardiografii. Kvalifikovaný odborník provede analýzu EKG a předepíše vhodný průběh lékové terapie.
Včasná diagnostika nebezpečných kardiovaskulárních patologií zajistí volbu optimální taktiky léčby a preventivních opatření, která člověku umožní i nadále vést normální životní styl. V tomto článku chceme našim čtenářům říci, co je srdeční EKG, indikace a kontraindikace pro jeho použití, přípravu na diagnostiku, metody provádění elektrokardiogramu a rysy dešifrování jeho výsledků.
Hlavní cíle průzkumu
EKG postup je způsob, jak určit elektrickou aktivitu srdečního svalu. Jeho biologické potenciály jsou zaznamenávány speciálními elektrodami. Výsledná data se zobrazí graficky na monitoru zařízení nebo vytisknou na papír. Elektrokardiografie umožňuje určit:
- Vodivost srdečního svalu a frekvence jeho kontrakcí.
- Velikosti síní (části, do kterých proudí krev z žil) a komor (části, které přijímají krev ze síní a pumpují ji do tepen).
- Přítomnost poruch ve vedení elektrických impulsů - blokáda.
- Úroveň prokrvení myokardu.
K provedení EKG vyšetření není nutná žádná speciální příprava. S jeho pomocí je možné identifikovat nejen poruchy ve funkční činnosti srdce, ale také patologické procesy v cévách, plicní tkáni a žlázách s vnitřní sekrecí.
Elektrokardiogram je považován za hlavní metodu, která dokáže diagnostikovat nebezpečná onemocnění, jako jsou vrozené a získané srdeční vady, arytmie, srdeční selhání, infarkt myokardu
Metody provádění elektrokardiografických studií
Pro stanovení přesné diagnózy využívají praktičtí kardiologové komplexní vyšetření srdce zahrnující několik metod.
Klasické EKG
Nejběžnější metoda pro studium směru elektrických impulsů a jejich síly. Tento jednoduchý postup netrvá déle než 5 minut a během této doby může EKG zobrazit:
- poruchy srdečního vedení;
- přítomnost zánětlivého procesu v serózní membráně - perikarditida;
- stav srdečních komor a hypertrofie jejich stěn.
Nevýhodou této techniky je, že se provádí v klidu pacienta. Je nemožné zaznamenat ty patologické změny, které se projevují během fyzického a psycho-emocionálního stresu. V tomto případě lékař při diagnostice onemocnění bere v úvahu hlavní klinické příznaky a výsledky dalších studií.
Denní monitorování EKG
Dlouhodobé zaznamenávání indikátorů umožňuje detekovat poruchy funkční aktivity srdce pacienta během spánku, stresu, chůze, fyzické aktivity a běhu. Holter EKG pomáhá zkušenému specialistovi při studiu příčin nepravidelného srdečního rytmu a identifikaci časných stádií ischemie – nedostatečného prokrvení myokardu.
Stresová zkouška
Sledování práce srdečního svalu při fyzické zátěži (cvičení na rotopedu nebo rotopedu). Tato metoda se používá, pokud má pacient periodické srdeční poruchy, které EKG v klidu nevykazuje. Zátěžový test poskytuje lékaři příležitost:
- najít příčiny zhoršení stavu pacienta během fyzického stresu;
- detekovat zdroj náhlých změn krevního tlaku a poruch sinusového rytmu - nejdůležitější ukazatel normální činnosti srdce;
- sledovat stav pacienta po infarktu nebo operaci.
Údaje zobrazené na srdečním kardiogramu vám umožňují vybrat nejvhodnější léky a sledovat výsledky terapie.
Indikace pro EKG
Praktičtí lékaři předepisují tento diagnostický postup, pokud má pacient stížnosti na:
- zvýšené parametry krevního tlaku (BP);
- potíže s dýcháním;
- dušnost i v klidu;
- nepohodlí v hrudníku v projekci srdce;
- častá ztráta vědomí;
- bezdůvodné narušení srdečního rytmu.
Procedura se také provádí u chronických onemocnění pohybového aparátu, ke kterým dochází při poškození kardiovaskulárního systému, obnově těla po fokálním poškození mozku v důsledku porušení jeho krevního zásobení - mrtvice. Registraci EKG lze provádět rutinně nebo urgentně.
Pro účely prevence je předepisována funkční diagnostika k posouzení odborné způsobilosti (sportovci, námořníci, řidiči, piloti atd.), osobám, které překročily hranici 40 let, dále pacientům s arteriální hypertenzí, obezitou, hypercholesterolemií, revmatismem. a chronická infekční onemocnění. Plánovaný kardiogram se provádí k posouzení srdeční aktivity před jakoukoli operací, během těhotenství, po složitých lékařských zákrocích.
Naléhavé provedení postupu je nutné, když:
- bolestivé pocity v srdci a za hrudní kostí;
- náhlá dušnost;
- prodloužená bolest v horní části břicha a páteře;
- trvalé zvýšení krevního tlaku;
- poranění hrudníku;
- mdloby;
- výskyt slabosti neznámé etiologie;
- arytmie;
- silná bolest v dolní čelisti a krku.
Kontraindikace
Konvenční kardiografie nepoškozuje lidský organismus – zařízení zaznamenává pouze srdeční impulsy a neovlivňuje ostatní tkáně a orgány. Proto lze diagnostické testování často provádět u dospělého, dítěte a těhotné ženy. Nedoporučuje se však předepisovat zátěžové EKG pro:
- stupeň III hypertenze;
- závažné poruchy koronárního oběhu;
- exacerbace tromboflebitidy;
- akutní stadium infarktu myokardu;
- ztluštění stěn srdce;
- diabetes mellitus;
- závažná infekční a zánětlivá onemocnění.
Jak se na proceduru připravit?
Pacient nemusí provádět složitá přípravná opatření. Chcete-li získat přesné výsledky studie, měli byste se dobře vyspat, omezit kouření, omezit fyzickou aktivitu, vyhýbat se stresovým situacím a potravinové zátěži a vyhýbat se pití alkoholu.
Provádění EKG
Srdeční tep zaznamenává kvalifikovaná sestra v místnosti funkční diagnostiky. Postup se skládá z několika fází:
- Pacient obnaží nohy, předloktí, hrudník, zápěstí a lehne si na pohovku, paže natažené podél těla a nohy narovnané v kolenou.
- Kůže oblastí, kde jsou přiloženy elektrody kardiografu, je ošetřena speciálním gelem.
- Manžety a přísavky s dráty jsou připevněny: červená - na pravé paži, žlutá - na levou paži, zelená - na levou nohu, černá - na pravou nohu, 6 elektrod - na hrudník.
- Zapne se přístroj, jehož princip činnosti je založen na čtení rytmu kontrakcí srdečního svalu a zaznamenávání jakýchkoliv poruch v jeho fungování formou grafického obrazu.
Pokud jsou nutná další měření EKG, může poskytovatel zdravotní péče požádat pacienta, aby zadržel dech na 10–15 sekund. Přijatý záznam kardiogramu uvádí údaje o pacientovi (celé jméno a věk), jeho popis provádí zkušený kardiolog.
Dekódování finálních dat
Výsledky EKG jsou považovány za základ pro diagnostiku kardiovaskulárních patologií. Při jejich interpretaci jsou takové ukazatele, jako je systolický (úder) objem krve, která je pumpována do komor a uvolňována do velkých cév, minutový objem krevního oběhu a frekvence kontrakcí srdečního svalu za 1 minutu. vzít v úvahu.
Sekvenční algoritmus pro hodnocení funkční aktivity srdce se skládá z:
- Studium rytmu kontrakcí - posouzení délky intervalů a identifikace poruch ve vedení elektrických impulsů (blokáda).
- Analýza ST segmentů a detekce patologických Q vln.
- Studium P vln odrážejících kontrakci síní.
- Studium stěn komor za účelem identifikace jejich zhutnění.
- Určení elektrické osy srdce.
- Studium T vln, odrážejících repolarizaci (obnovu) svalové tkáně po kontrakcích.

Analýza EKG se skládá z hlavních indikátorů, schematicky znázorněných na grafické pásce: vyvýšení nebo prohlubně s ostrými konci nad přímkou - zuby; segmenty, které spojují zuby - segmenty; vzdálenost od zubu k segmentu – interval
Po analýze charakteristik kardiogramu má ošetřující lékař představu o klinickém obrazu srdeční aktivity, například při pozorování změny šířky intervalů a tvaru všech konvexních a konkávních zubů. zpomaluje se vedení srdečního vzruchu, zrcadlově obrácená křivka T vlny a pokles ST segmentu svědčí o poškození buněk srdcí svalové vrstvy.
Při interpretaci EKG se kontrakce srdečního svalu hodnotí studiem amplitudy a směru jejich elektrických polí ve 3 standardních svodech, 3 zesílených (unipolárních) svodech, 6 svodech z oblasti hrudníku - I, II, III, avR, avL a avF. Na základě výsledků těchto prvků se posuzuje elektrická osa srdce, posuzuje se umístění srdce a přítomnost poruch v průchodu elektrických vzruchů srdečním svalem (blokády).
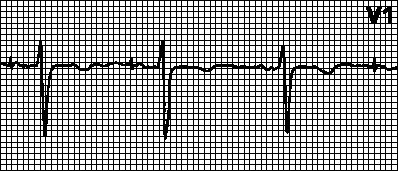
Normální kardiogram dospělého
Normální EKG dítěte
Umístění a trvání segmentů odpovídá obecně uznávaným standardům. Některé studijní ukazatele závisí na věku:
- elektrická osa má úhel od 45° do 70°, u novorozence je vychýlena doleva, do 14 let je umístěna vertikálně;
- srdeční frekvence je sinusová, u novorozence až 135 tepů/min, u teenagera – 75-85.
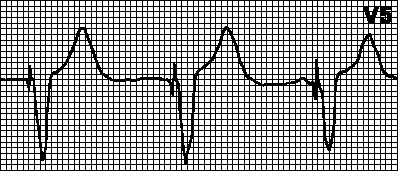
Patologické poruchy srdce
Pokud výsledná data studie obsahují změněné parametry, je to důvodem k podrobnějšímu vyšetření pacienta. Ve výsledcích EKG existuje několik typů odchylek:
- hraniční - některé ukazatele mírně neodpovídají normě;
- nízká amplituda (snížení amplitudy vln ve všech svodech) – charakterizuje dystrofii myokardu;
- patologické - srdeční dysfunkce vyžaduje okamžitou lékařskou pomoc.
Ne všechny změněné výsledky by však měly být považovány za důkaz vážných problémů s fungováním srdečního svalu. Například snížení horizontální vzdálenosti zubů a segmentů, stejně jako poruchy rytmu, lze zaznamenat po fyzickém a psycho-emocionálním stresu. V takových případech by se měl diagnostický postup opakovat.

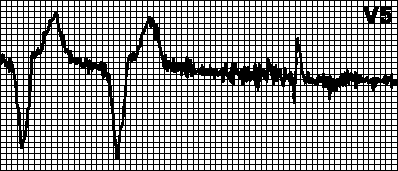
Na fotografii je příklad kardiogramu s odchylkami - ventrikulární extrasystol
Pouze kvalifikovaný odborník může „číst“ EKG a vyvodit patřičné závěry! Nezkušený pacient by neměl samostatně diagnostikovat onemocnění a užívat léky. V tabulce uvádíme přibližnou interpretaci patologické elektrokardiografie:
| Odchylky | Nemoc, patologie | Výklad |
| Porucha srdečního rytmu | Bradykardie | Puls menší než 60 tepů/min, segmenty PQ > 0,12", vlna P v N (normální) |
| Tachykardie | Srdeční frekvence až 180 tepů/min, P vlna směřující nahoru, QRS> 0,12" | |
| Změna polohy EOS (elektrická osa srdce) | Svazkový blok větví | Vlna S je vzhledem k R vysoce zvýšená, osa je vychýlena doprava o >90° |
| Hypertrofie levé komory – pozorovaná při plicním edému a infarktu | Zuby R a S jsou velmi vysoké, osa je vychýlena doleva od 40° do 90° | |
| Poruchy srdečního převodu | AV I stupně (atrioventrikulární blokáda) | Trvání intervalu PQ >0,2“, vlna T se mění s komorovým komplexem |
| stupně AB II | PQ se neustále zvyšuje a zcela nahrazuje ORS | |
| Kompletní AV blokáda | Změna systoly síní, shodné velikosti P a R vln | |
| Jiné patologické změny | Prolaps mitrální chlopně (ztráta) | Vlna T směřuje dolů, pozoruje se prodloužení segmentu QT a deprese ST |
| Nedostatečná funkce štítné žlázy – hypotyreóza | Bradykardie, T vlna je plochá, PQ segment je prodloužený, QRS je nízké | |
| ischemie | T úhel je ostrý a vysoký | |
| Infarkt | Segment ST a vlna T jsou kopulovitého tvaru, výška R je zvětšená, Q je mělká |
Kolikrát ročně se postup provádí?
Klasická technika jednoduše zaznamenává impulsy přenášené srdečním svalem. Zařízení nemá žádný negativní vliv na lidský organismus. Proto je možné sledovat srdeční činnost pomocí elektrokardiografie u dětí i dospělých. Určitá opatrnost je nutná pouze při předepisování zátěžového EKG. Doba použitelnosti výsledků vyšetření je 30 dnů.
Díky této bezpečné technice lze včas odhalit závažné kardiovaskulární patologie a sledovat úspěšnost léčebných opatření. Ve veřejných zdravotnických zařízeních je EKG zdarma, k jeho provedení musí pacient obdržet doporučení od ošetřujícího lékaře. V soukromých klinických diagnostických centrech je vyšetření hrazeno - jeho cena závisí na metodě výkonu a úrovni kvalifikace specialistů.
- hodnocení pravidelnosti srdečního tepu,
- počítání srdeční frekvence (HR),
- určení zdroje buzení,
- posouzení vodivosti.
- komplexní analýza QRS,
- analýza segmentu RS - T,
- T vlnová analýza,
- Q-T intervalová analýza.
Normální elektrokardiogram.
1) Kontrola správné registrace EKG
Na začátku každé pásky EKG musí být kalibrační signál- tzv referenční milivolt. K tomu se na začátku záznamu použije standardní napětí 1 milivolt, které by mělo zobrazit odchylku 10 mm. Bez kalibračního signálu je záznam EKG považován za nesprávný. Normálně by alespoň v jednom ze standardních nebo rozšířených končetinových svodů měla amplituda překročit 5 mm a v hrudníku vede - 8 mm. Pokud je amplituda nižší, nazývá se snížené napětí EKG, který se vyskytuje u některých patologických stavů.
Referenční milivolt na EKG (na začátku záznamu).
2) Analýza srdeční frekvence a vedení:
- hodnocení pravidelnosti srdeční frekvence
Hodnotí se pravidelnost rytmu podle R-R intervalů. Pokud jsou zuby ve stejné vzdálenosti od sebe, nazývá se rytmus pravidelný nebo správný. Variace v trvání jednotlivých R-R intervalů je povolena maximálně ± 10 % z jejich průměrné doby trvání. Pokud je rytmus sinusový, je obvykle pravidelný.
- počítání tepové frekvence(Tepová frekvence)
EKG film má natištěné velké čtverce, z nichž každý obsahuje 25 malých čtverců (5 vertikálních x 5 horizontálních). Chcete-li rychle vypočítat srdeční frekvenci se správným rytmem, spočítejte počet velkých čtverců mezi dvěma sousedními zuby R - R.
Při rychlosti pásu 50 mm/s: HR = 600 /
(počet velkých čtverců).
Při rychlosti pásu 25 mm/s: HR = 300 /
(počet velkých čtverců).
Na nadložním EKG je interval R-R přibližně 4,8 velkých buněk, což při rychlosti 25 mm/s dává 300 / 4,8 = 62,5 tepů/min.
Při rychlosti 25 mm/s každý malá buňka rovná 0,04 s a rychlostí 50 mm/s - 0,02 s. To se používá k určení délky zubů a intervalů.
Pokud je rytmus nesprávný, obvykle se o něm uvažuje maximální a minimální srdeční frekvence podle délky trvání nejmenšího a největšího intervalu R-R, resp.
- určení zdroje buzení
Jinými slovy, hledají kde kardiostimulátor, což způsobuje kontrakce síní a komor. Někdy se jedná o jednu z nejtěžších fází, protože různé poruchy vzrušivosti a vedení mohou být velmi nepřehledně kombinovány, což může vést k nesprávné diagnóze a nesprávné léčbě. Abyste správně určili zdroj vzruchu na EKG, musíte to dobře vědět převodní systém srdce.
Sinusový rytmus(toto je normální rytmus a všechny ostatní rytmy jsou patologické).
Zdroj buzení je v sinoatriální uzel. Známky na EKG:
- ve standardním svodu II jsou vlny P vždy pozitivní a nacházejí se před každým komplexem QRS,
- P vlny ve stejném svodu mají vždy stejný tvar.
P vlna v sinusovém rytmu.
SÍŇOVÝ rytmus. Pokud je zdroj vzruchu umístěn ve spodních částech síní, pak se excitační vlna šíří do síní zdola nahoru (retrográdní), proto:
- ve svodech II a III jsou vlny P záporné,
- Před každým komplexem QRS jsou P vlny.
P vlna během síňového rytmu.
Rytmy z AV připojení. Pokud je kardiostimulátor v atrioventrikulární ( atrioventrikulární uzel) uzlu, pak jsou komory excitovány jako obvykle (shora dolů) a síně - retrográdní (tj. zdola nahoru). Současně na EKG:
- P vlny mohou chybět, protože jsou superponovány na normálních QRS komplexech,
- P vlny mohou být negativní, lokalizované za QRS komplexem.
Rytmus z AV junkce, superpozice P vlny na QRS komplex.
Rytmus z AV junkce, vlna P se nachází za komplexem QRS.
Srdeční frekvence s rytmem z AV junkce je nižší než sinusový rytmus a je přibližně 40-60 tepů za minutu.
Komorový nebo IDIOVENTRIKULÁRNÍ rytmus(z latinského ventriculus [ventrikulyus] - komora). V tomto případě je zdrojem rytmu komorový převodní systém. Vzruch se šíří komorami nesprávným způsobem a je tedy pomalejší. Vlastnosti idioventrikulárního rytmu:
- Komplexy QRS se rozšiřují a deformují (vypadají „děsivě“). Normálně je trvání komplexu QRS 0,06-0,10 s, proto s tímto rytmem QRS přesahuje 0,12 s.
- Mezi QRS komplexy a P vlnami není žádný vzor, protože AV junkce neuvolňuje impulsy z komor a síně mohou být excitovány ze sinusového uzlu, jako je obvyklé.
- Tepová frekvence nižší než 40 tepů za minutu.
Idioventrikulární rytmus. Vlna P není spojena s komplexem QRS.
- posouzení vodivosti.
Aby se správně zohlednila vodivost, bere se v úvahu rychlost záznamu.
Pro posouzení vodivosti změřte:
- doba trvání P vlna(odráží rychlost přenosu impulsu síněmi), běžně až 0,1 s.
- doba trvání interval P - Q(odráží rychlost vedení vzruchu ze síní do komorového myokardu); interval P - Q = (vlna P) + (segment P - Q). Pokuta 0,12-0,2 s.
- doba trvání QRS komplex(odráží šíření vzruchu komorami). Pokuta 0,06-0,1 s.
- interval vnitřní odchylky ve svodech V1 a V6. Toto je doba mezi začátkem komplexu QRS a vlnou R. Normální ve V1 až 0,03 s a dovnitř V6 až 0,05 s. Slouží především k rozpoznání blokád raménka a k určení zdroje vzruchu v komorách v případě o ventrikulární extrasystol(mimořádná kontrakce srdce).
Měření intervalu vnitřní odchylky.
3) Stanovení elektrické osy srdce.
V prvním díle seriálu o EKG bylo vysvětleno, co to je elektrická osa srdce a jak se určuje ve frontální rovině.
4) Analýza síňové vlny P.
Normálně je ve svodech I, II, aVF, V2 - V6 vlna P vždy pozitivní. Ve svodech III, aVL, V1 může být vlna P pozitivní nebo dvoufázová (část vlny je kladná, část záporná). Ve vedení aVR je vlna P vždy záporná.
Normálně doba trvání P vlny nepřekročí 0,1 s a jeho amplituda je 1,5 - 2,5 mm.
Patologické odchylky vlny P:
- Charakteristické jsou špičaté vysoké P vlny normálního trvání ve svodech II, III, aVF hypertrofie pravé síně, například s „pulmonálním srdcem“.
- Split se 2 vrcholy, rozšířená vlna P ve svodech I, aVL, V5, V6 je charakteristická hypertrofie levé síně, například s vadami mitrální chlopně.
Vznik vlny P (P-pulmonale) s hypertrofií pravé síně.
Vznik vlny P (P-mitrale) s hypertrofií levé síně.
P-Q interval: pokuta 0,12-0,20 s.
K prodloužení tohoto intervalu dochází, když je narušeno vedení vzruchů atrioventrikulárním uzlem ( atrioventrikulární blokáda AV blokáda).
AV blokáda Jsou 3 stupně:
- I stupeň - interval P-Q je zvýšen, ale každá vlna P má svůj vlastní komplex QRS ( žádná ztráta komplexů).
- II stupeň - QRS komplexy částečně vypadnout, tj. Ne všechny P vlny mají svůj vlastní QRS komplex.
- III stupeň - úplná blokáda vedení v AV uzlu. Síně a komory se stahují svým vlastním rytmem, nezávisle na sobě. Tito. dochází k idioventrikulárnímu rytmu.
5) Komorová QRST analýza:
- Komplexní analýza QRS.
Maximální doba trvání komorového komplexu je 0,07-0,09 s(až 0,10 s). Doba trvání se prodlužuje s jakýmkoli blokem větve svazku.
Normálně lze vlnu Q zaznamenat ve všech standardních a rozšířených končetinových svodech a také ve V4-V6. Amplituda vlny Q normálně nepřekročí Výška vlny 1/4 R a doba trvání je 0,03 s. V olověném aVR je normálně hluboká a široká Q vlna a dokonce QS komplex.
Vlnu R, stejně jako vlnu Q, lze zaznamenat ve všech standardních a rozšířených končetinových svodech. Od V1 do V4 se amplituda zvyšuje (v tomto případě může chybět vlna r V1) a poté klesá ve V5 a V6.
Vlna S může mít velmi různé amplitudy, ale obvykle ne více než 20 mm. Vlna S klesá z V1 na V4 a může dokonce chybět ve V5-V6. Ve vedení V3 (nebo mezi V2 - V4) “ přechodová zóna“ (rovnost R a S vln).
- RS - T segmentová analýza
Segment S-T (RS-T) je segment od konce komplexu QRS po začátek vlny T. Segment S-T je zvláště pečlivě analyzován v případě onemocnění koronárních tepen, protože odráží nedostatek kyslíku (ischémii). v myokardu.
Normálně je segment S-T umístěn v končetinových svodech na izolině ( ± 0,5 mm). Ve svodech V1-V3 se segment S-T může posunout nahoru (ne více než 2 mm) a ve svodech V4-V6 - dolů (ne více než 0,5 mm).
Bod, ve kterém komplex QRS přechází do segmentu S-T, se nazývá bod j(od slova křižovatka - spojení). Míra odchylky bodu j od izočáry se využívá např. k diagnostice ischemie myokardu.
- T vlnová analýza.
Vlna T odráží proces repolarizace komorového myokardu. Ve většině svodů, kde je zaznamenáno vysoké R, je vlna T také pozitivní. Normálně je vlna T vždy pozitivní v I, II, aVF, V2-V6, přičemž T I > T III a T V6 > T V1. V aVR je T vlna vždy záporná.
- Q-T intervalová analýza.
Nazývá se interval Q-T elektrická komorová systola, protože v této době jsou vzrušeny všechny části srdečních komor. Někdy po vlně T dochází k malému U vlny, které se tvoří v důsledku krátkodobé zvýšené dráždivosti komorového myokardu po jejich repolarizaci.
6) Elektrokardiografická zpráva.
Mělo by obsahovat:
- Zdroj rytmu (sinus nebo ne).
- Pravidelnost rytmu (správná nebo ne). Obvykle je sinusový rytmus normální, i když je možná respirační arytmie.
- Poloha elektrické osy srdce.
- Přítomnost 4 syndromů:
- narušení rytmu
- porucha vedení
- hypertrofie a/nebo přetížení komor a síní
- poškození myokardu (ischemie, dystrofie, nekróza, jizvy)
Příklady závěrů(ne úplně úplné, ale skutečné):
Sinusový rytmus se srdeční frekvencí 65. Normální poloha elektrické osy srdce. Nebyla identifikována žádná patologie.
Sinusová tachykardie se srdeční frekvencí 100. Jediná supraventrikulární extrasystola.
Sinusový rytmus se srdeční frekvencí 70 tepů/min. Neúplná blokáda pravé větve svazku. Střední metabolické změny v myokardu.
Příklady EKG pro konkrétní onemocnění kardiovaskulárního systému - příště.
Srdeční rytmus může být pravidelný nebo nepravidelný.
Nepravidelné rytmy mohou být:
- Pravidelně nepravidelné (tj. vzor nepravidelnosti se opakuje).
- Nepravidelně nepravidelný (rytmus je zcela dezorganizovaný).
Pravidelný rytmus od nepravidelného můžete rozlišit následovně: Na kusu papíru je vyznačeno několik po sobě jdoucích intervalů R-R. Rytmické takty se poté podél nich posunou, aby se zjistilo, zda se další intervaly shodují.
Nuance dešifrování EKG: Pokud existuje podezření, že existuje nějaký druh atrioventrikulárního bloku, musíte samostatně indikovat rychlost kontrakce síní a komor (tj. P-vlny a R-vlny jsou zaznamenány samostatně. Když dojde k pohybu podél rytmického pruhu, pak můžete vidět, zda se interval PR mění.
Podobnou změnu lze pozorovat při absenci komplexů QRS nebo úplné disociaci mezi nimi. Pokud si navíc změříte intervaly R-R, pak můžete zjistit, zda je rytmus pravidelný nebo nepravidelný.
Srdeční osa
Srdeční osa představuje obecný směr elektrického vyrovnání srdce.
U zdravého člověka by osa měla směřovat od 11. hodiny do 5. hodiny (pokud ji posuzuje číselník).
Chcete-li určit srdeční osu, musíte se podívat na standardní svody I, II a III.
S normální srdeční osou:
- Svod II má nejpozitivnější odchylku ve srovnání se svody I a III
Při odbočování doprava:
- Svod III má nejpozitivnější výchylku a svod I by měl být záporný.
Podobná změna je obvykle pozorována u jedinců s hypertrofií pravé komory.
Když je osa vychýlena doleva:
- Olovo I má největší kladnou odchylku.
- Svody II a III jsou negativní.
Odchylka levé osy je pozorována u jedinců s poruchami srdečního vedení.
Video: norma EKG (ruský hlasový záznam)
Hlavní charakteristiky a změny EKG
P vlna
S analýzou P-vlny jsou často spojeny následující otázky:
- Existují P-vlny?
- Pokud ano, je každá vlna P doprovázena komplexem QRS?
- Vypadají P vlny normálně? (doba trvání kontroly, směr a forma)
- Pokud ne, existuje nějaká síňová aktivita, jako je základní linie pilových zubů → flutterové vlny/chaotická základní linie → fibrilující vlny/plochá linie → vůbec žádná síňová aktivita?
Nuance dešifrování EKG: Pokud chybí P-vlny a existuje nepravidelný rytmus, může to vyvolat fibrilaci síní.
P-R interval
Interval P-R by měl být mezi 120 a 200 ms (3-5 malých čtverců)
Dlouhý PR interval je více než 0,2 sekundy. Jeho přítomnost může být spojena s atrioventrikulárním zpožděním (AV blokáda).
Srdeční blok prvního stupně
Srdeční blok prvního stupně zahrnuje pevný dlouhý PR interval (více než 200 ms).
Srdeční blok druhého stupně (Mobitz typ 1)
Pokud se interval PR pomalu prodlužuje, dochází k resetovatelnému komplexu QRS, který odpovídá AV bloku Mobitz typu 1.
Srdeční blok druhého stupně (Mobitz typ 2)
Pokud je interval PR pevný, ale dochází k poklesu izočáry, mluví se o AV blokádě typu Mobitz 2 a frekvence dopadajících úderů by měla být specifikována, například 2:1, 3:1, 4:1 .
Srdeční blok třetího stupně (úplný srdeční blok)
Pokud jsou vlny P a komplexy QRS zcela odpojeny, dochází k AV blokádě třetího stupně.
Tipy pro zapamatování typů srdeční blokády
1. Pro zapamatování prezentovaných stupňů AV blokády je užitečné vizuálně vnímat anatomické umístění blokády v převodním systému srdce:
1.1 AV blokáda prvního stupně se vyskytuje mezi sinoatriálním uzlem (SA uzel) a AV uzlem (tj. uvnitř síně).
1.2 AV blokáda 2. stupně (Mobitz I) je určena na úrovni AV uzlu. Toto je jediný segment převodního systému srdce, který má schopnost přenášet příchozí impulsy z vyšší rychlosti na nižší. Mobitz II - vzniká za AV uzlem v Hisově svazku nebo Purkyňových vláknech.
1.3 Třetí úroveň AV blokády se vyskytuje níže ve vztahu k AV uzlu, což vede k úplné blokádě vedení vzruchu.
Zkrácený PR interval
Pokud je interval PR krátký, znamená to jednu ze dvou věcí:
- P vlna přichází z místa blíže AV uzlu, takže vedení trvá kratší dobu (SA uzel není na pevném místě a některé síně jsou menší než jiné!).
- Síňový impuls putuje do komory rychleji místo toho, aby pomalu procházel stěnou síně. To může být pomocná dráha spojená s delta vlnou. Podobné EKG je často pozorováno u pacientů s Wolff-Parkinson-White syndromem.
QRS komplex
Existuje několik charakteristik komplexu QRS, které je třeba posoudit:
- Šířka.
- Výška.
- Morfologie.
Šířka komplexu QRS
Šířka může být popsána jako úzká (NARROW, méně než 0,12 sekundy) nebo široká (BROAD, více než 0,12 sekundy).
Úzký komplex QRS vzniká, když je impuls veden podél Hisova svazku a Purkyňových vláken do komor. To vede k dobře organizované synchronní depolarizaci komor.
K širokému QRS komplexu dochází, pokud dojde k abnormální sekvenci depolarizace – například komorová ektopie, kdy se impuls pomalu šíří po myokardu od zdroje vzruchu v komoře. U síňové ektopie je nejčastěji detekován úzký QRS komplex, protože impuls prochází normálním srdečním převodním systémem. Podobně blokáda větvení vede k širokému QRS, protože impuls rychle vstupuje do jedné komory podél vnitřního převodního systému a poté pomalu prochází myokardem do druhé komory.
Výška komplexu QRS
Popisován jako malý (SMALL) a vysoký (TALL).
Malé komorové komplexy jsou definovány jako výška pod 5 mm u hlavních svodů nebo menší než 10 mm u prekordiálních svodů.
Vysoké komplexy QRS nejčastěji ukazují na ventrikulární hypertrofii (ačkoli změny mohou souviset s konstitucí člověka, jako je bolest a růst). Existuje mnoho algoritmů pro měření ventrikulární hypertrofie, zejména hypertrofie levé komory, mezi nimiž se nejčastěji používá Sokolov-Lyonův index nebo Cornellův index.
Morfologie komplexu QRS
Při interpretaci EKG jsou hodnoceny jednotlivé prvky QRS komplexu.
- Delta vlna
Vzhled vlny delta je známkou toho, že komory jsou aktivovány dříve než obvykle. Časná aktivace následovaná pomalým šířením impulsu myokardem způsobí shlukující výbuch komplexu QRS. Přítomnost delta vlny zároveň neumožňuje jednoznačně mluvit o Wolff-Parkinson-White syndromu. V takových případech musí být pro potvrzení stanoveny tachyarytmie v kombinaci s delta vlnami.
- Q-vlna
Izolované Q vlny lze detekovat v normálním stavu. Patologická vlna Q má více než 25 % velikosti vlny R, která ji následuje, nebo větší než 2 mm na výšku a více než 40 ms na šířku. Někdy stačí vidět vlny Q na různých svodech EKG k získání důkazu o předchozím infarktu myokardu.
Vlny Q (V2-V4) s inverzí vlny T mohou indikovat předchozí infarkt myokardu.
- R- a S-vlny
R vlna je charakterizována progresí v hrudních svodech (začíná malým ve V1 a končí velkým ve V6). Přechod z vlny S>R na R>S by měl nastat ve svodech V3 nebo V4. Špatná progrese (tj. S>R do vedoucí V5 a V6) může být známkou předchozího IM. Někdy je také detekován u velmi vysokých lidí kvůli poloze.
- J bodový segment
J-bod je, když S-vlna spojuje ST segment. Tento bod může být zvýšen, což způsobí, že segment ST, který jej následuje, také stoupá, a je pak označován jako „vysoký vzestup“.
Vysoký vzestup (nebo benigní časná repolarizace) je normální obrazec EKG, který způsobuje mnoho různých negativních interpretací, protože se primárně zaměřuje na výšku segmentu ST.
Důležité vlastnosti:
- Benigní časná repolarizace je pozorována především před 50. rokem věku (u lidí nad 50 let je častější ischemie, na kterou je třeba mít podezření jako první).
- Typicky je bod J spojen s elevací ST v mnoha svodech, takže ischemie je méně pravděpodobná.
- T vlny také stoupají (na rozdíl od STEMI, což je infarkt myokardu, kde T vlna zůstává nezměněna a ST segment stoupá).
- Změny spojené s benigní repolarizací se v průběhu času příliš nemění, na rozdíl od infarktu myokardu, protože během STEMI budou změny pozorovány po týdnu nebo dvou nebo více.
segment ST
Segment ST je část EKG nacházející se mezi koncem vlny S a začátkem vlny T. U zdravého člověka je tento segment srovnatelný s izoelektrickou čárou, která není ani zvětšená, ani snížená. Abnormality segmentu ST se vyšetřují k vyloučení patologie.
Elevace ST segmentu
Výška ST se považuje za významnou, když je větší než 1 mm (1 malý čtverec) ve dvou nebo více sousedních standardních svodech nebo větší než 2 mm u dvou nebo více prekordiálních svodů. To je nejčastěji spojeno s akutním makrofokálním infarktem myokardu.
deprese ST segmentu
O depresi segmentu ST se říká, že nastane, když dojde k poklesu vzhledem k izolinii o více než 0,5 mm ve dvou nebo více sousedních svodech, což ukazuje na ischemii myokardu.
T vlna
Vznik T vln je spojen s repolarizací komor.
Vysoké T vlny
T vlny jsou považovány za vysoké, pokud:
- Více než 5 mm u standardních vodičů.
- Více než 10 mm v prekordiálních svodech (stejná kritéria jako v případě „malých“ QRS komplexů).
Vysoké T vlny mohou být spojeny s:
- Hyperkalémie.
- Akutní infarkt myokardu.
Invertované T vlny
Vlny T jsou obvykle invertovány ve V1, což je první hrudní svod, a inverze ve standardním svodu III je také normální.
Invertované T vlny v jiných svodech jsou nespecifické příznaky široké škály onemocnění:
- ischemie.
- Blokáda Purkyňových vláken.
- Plicní embolie.
- Hypertrofie levé komory (v postranních svodech).
- Hypertrofická kardiomyopatie (rozšířená).
- Generalizovaný patologický proces.
Při interpretaci EKG může být přidán komentář týkající se například distribuce inverze T-vlny. přední / boční / zadní.
Dvoufázové T vlny
Bifázické T vlny mají dva vrcholy a mohou indikovat ischemii a hypokalémii.
Ploché T zuby
Další nespecifický znak, který může naznačovat ischemii nebo nerovnováhu elektrolytů.
U vlny
Vlny U mají odchylku větší než 0,5 mm poté, co jsou vlny T nejlépe identifikovány v prekordiálních svodech V2 nebo V3.
Zuby se zvětší, když se rytmus zpomalí (bradykardie). Klasicky se U vlny detekují při různých nerovnováhách elektrolytů, hypotermii nebo antiarytmické terapii léky jako digoxin, prokainamid nebo amiodaron.
Klíčové body
- Srdce může mít různou polohu v hrudníku, což hodně závisí na tělesné konstituci člověka, stavu srdečních dutin (jejich dilatace nebo hypertrofie), přítomnosti doprovodných patologií z plicního systému atd.
- V1-V3 se může stát „pravou komorou“, pokud je pravá komora zvětšena, což způsobí rotaci srdce a umístění pravé komory dopředu.
- Závažná dilatace levé komory může být na EKG interpretována různě, například V5-V6 zobrazí srdeční apex.
- Při interpretaci EKG v různých zdravotnických zařízeních se hrudní svody mohou mírně lišit, protože sestry často instalují elektrody odlišně.
Video: norma EKG. Všechny intervaly a vlny: p, QRS, T, PR, ST
Normální EKG se skládá především z P, Q, R, S a T vln.
Mezi jednotlivými zuby jsou segmenty PQ, ST a QT, které mají důležitý klinický význam.
Vlna R je vždy kladná a vlny Q a S jsou vždy záporné. P a T vlny jsou normálně pozitivní.
Rozložení vzruchu v komoře na EKG odpovídá komplexu QRS.
Když mluví o obnovení dráždivosti myokardu, mají na mysli úsek ST a vlnu T.
Normální EKG se obvykle skládá z vln P, Q, R, S, T a někdy i U. Tato označení zavedl Einthoven, zakladatel elektrokardiografie. Tyto symboly písmen vybral náhodně ze středu abecedy. Vlny Q, R a S společně tvoří komplex QRS. V závislosti na svodu, ve kterém je EKG zaznamenáno, však nemusí existovat žádné vlny Q, R nebo S. Dále existují intervaly PQ a QT a segmenty PQ a ST, spojující jednotlivé zuby a mající specifický význam.
Stejná část křivky EKG lze nazvat různě, například vlnu síní lze nazvat vlnou nebo vlnou P. Q, R a S lze nazvat vlnou Q, vlnou R a vlnou S a P, T a U lze nazvat vlnou Vlna P, vlna T a vlna U. V této knize pro zjednodušení budeme P, Q, R, S a T, s výjimkou U, nazývat zuby.
Pozitivní zuby jsou umístěny nad izoelektrickou čárou (nulová čára) a záporné jsou pod izoelektrickou čárou. Pozitivní jsou vlny P a T a vlna U. Tyto tři vlny jsou normálně pozitivní, ale v patologii mohou být i negativní.
Q a S vlny vždy negativní a vlna R je vždy pozitivní. Pokud druhá vlna R nebo S není zaznamenána, je označena jako R" a S".
QRS komplex začíná vlnou Q a trvá do konce vlny S. Tento komplex je obvykle rozdělen. V komplexu QRS jsou vysoké vlny označeny velkým písmenem a nízké malým písmenem, například qrS nebo qRs.
Je indikován okamžik konce QRS komplexu bod J.
Přesné pro začátečníka rozpoznávání zubů a segmenty je velmi důležité, proto je podrobně probereme. Každý ze zubů a komplexů je zobrazen na samostatném obrázku. Pro lepší pochopení jsou u obrázků uvedeny hlavní znaky těchto zubů a jejich klinický význam.
Po popisu jednotlivých zubů a segmentů EKG a odpovídajících vysvětlení, seznámíme se s kvantitativním hodnocením těchto elektrokardiografických ukazatelů, zejména výšky, hloubky a šířky zubů a jejich hlavních odchylek od normálních hodnot.
P vlna je normální
Vlna P, což je vlna síňové excitace, má běžně šířku až 0,11 s. Výška vlny P se mění s věkem, ale normálně by neměla překročit 0,2 mV (2 mm). Obvykle, když se tyto parametry vlny P odchylují od normy, mluvíme o hypertrofii síní.
Interval PQ je normální
Interval PQ, který charakterizuje dobu excitace do komor, je normálně 0,12 ms, ale neměl by překročit 0,21 s. Tento interval se prodlužuje s AV blokádou a zkracuje se s WPW syndromem.
Vlna Q je normální
Vlna Q ve všech svodech je úzká a její šířka nepřesahuje 0,04 s. Absolutní hodnota její hloubky není standardizována, ale maximum je 1/4 odpovídající vlny R. Někdy je např. u obezity zaznamenána relativně hluboká vlna Q ve svodu III.
Hluboká Q vlna primárně vyvolává podezření na MI.
R vlna je normální
Vlna R má největší amplitudu mezi všemi vlnami EKG. Vysoká vlna R je normálně zaznamenána v levých hrudních svodech V5 a V6, ale její výška v těchto svodech by neměla přesáhnout 2,6 mV. Vyšší vlna R indikuje hypertrofii LK. Normálně by se výška vlny R měla zvýšit při přechodu ze svodu V5 na svod V6. Pokud dojde k prudkému poklesu výšky vlny R, je třeba MI vyloučit.
Někdy je vlna R rozdělena. V těchto případech se označuje velkými nebo malými písmeny (například vlna R nebo vlna r). Další vlna R nebo r je označena, jak již bylo zmíněno, jako R" nebo r" (například ve svodu VI.
Vlna S je normální
Hloubka vlny S se vyznačuje výraznou variabilitou v závislosti na abdukci, poloze těla pacienta a jeho věku. Při hypertrofii komor je vlna S nezvykle hluboká, např. při hypertrofii LK - ve svodech V1 a V2.
QRS komplex je normální
QRS komplex odpovídá šíření vzruchu komorami a normálně by neměl překročit 0,07-0,11 s. Expanze komplexu QRS (nikoli však pokles jeho amplitudy) je považována za patologickou. Pozoruje se především u blokád nohou PG.
Bod J je normální
Bod J odpovídá bodu, ve kterém končí komplex QRS.

 P vlna. Vlastnosti: první nízký zub půlkruhového tvaru, který se objeví po izoelektrické čáře. Význam: síňová stimulace.
P vlna. Vlastnosti: první nízký zub půlkruhového tvaru, který se objeví po izoelektrické čáře. Význam: síňová stimulace. Q vlna. Vlastnosti: první negativní malá vlna, následující po P vlně a konci PQ segmentu. Význam: začátek ventrikulárního vzruchu.
R vlna. Vlastnosti: První pozitivní vlna po vlně Q nebo první pozitivní vlna po vlně P, pokud není žádná vlna Q. Význam: excitace komor.
S vlna. Vlastnosti: První negativní malá vlna po vlně R. Význam: excitace komor.
QRS komplex. Vlastnosti: Typicky rozdělený komplex sledující P vlnu a PQ interval. Význam: Šíření vzruchu komorami.
Bod J. Odpovídá bodu, ve kterém končí komplex QRS a začíná segment ST.
 T vlna. Vlastnosti: První pozitivní půlkruhová vlna objevující se po QRS komplexu. Význam: Obnova ventrikulární dráždivosti.
T vlna. Vlastnosti: První pozitivní půlkruhová vlna objevující se po QRS komplexu. Význam: Obnova ventrikulární dráždivosti. Vlna U. Vlastnosti: Pozitivní malá vlna objevující se bezprostředně po vlně T. Význam: Potenciál následného účinku (po obnovení ventrikulární dráždivosti).
Nulová (izoelektrická) čára. Vlastnosti: Vzdálenost mezi jednotlivými vlnami, například mezi koncem vlny T a začátkem další vlny R. Význam: Základní linie, vůči které se měří hloubka a výška vln EKG.
PQ interval. Vlastnosti: doba od začátku vlny P do začátku vlny Q. Hodnota: doba excitace ze síní do AV uzlu a dále přes PG a jeho nohy.
 segment PQ. Vlastnosti: čas od konce vlny P do začátku vlny Q. Význam: nemá klinický význam segment ST. Vlastnosti: čas od konce vlny S do začátku vlny T. Hodnota: čas od konce šíření vzruchu komorami do začátku obnovení komorové dráždivosti. QT interval. Vlastnosti: čas od začátku vlny Q do konce vlny T. Hodnota: čas od začátku šíření vzruchu do konce obnovení dráždivosti komorového myokardu (elektrická systola komor).
segment PQ. Vlastnosti: čas od konce vlny P do začátku vlny Q. Význam: nemá klinický význam segment ST. Vlastnosti: čas od konce vlny S do začátku vlny T. Hodnota: čas od konce šíření vzruchu komorami do začátku obnovení komorové dráždivosti. QT interval. Vlastnosti: čas od začátku vlny Q do konce vlny T. Hodnota: čas od začátku šíření vzruchu do konce obnovení dráždivosti komorového myokardu (elektrická systola komor).

ST segment je normální
Běžně se segment ST nachází na izoelektrické čáře, v žádném případě se od ní výrazně neodchyluje. Pouze ve svodech V1 a V2 může být nad izoelektrickým vedením. Při výrazném vzestupu ST segmentu je třeba vyloučit čerstvý IM, jeho pokles naopak svědčí pro ischemickou chorobu srdeční.
Vlna T je normální
Vlna T má důležitý klinický význam. Odpovídá obnovení dráždivosti myokardu a bývá pozitivní. Jeho amplituda by neměla být menší než 1/7 vlny R v odpovídajícím svodu (například ve svodech I, V5 a V6). Při jasně negativních T vlnách v kombinaci s poklesem ST segmentu je třeba vyloučit IM a ischemickou chorobu srdeční.
QT interval je normální
Šířka QT intervalu závisí na srdeční frekvenci, nemá konstantní absolutní hodnoty. Prodloužení QT intervalu je pozorováno u hypokalcémie a syndromu dlouhého QT.
Kardiologie
Kapitola 5. Analýza elektrokardiogramu


PROTI. Poruchy vedení. Blok přední větve levého raménka, blok zadní větve levého raménka, kompletní blok levé větve raménka, blok pravého raménka, AV blokáda 2. stupně a kompletní AV blokáda.
G. Arytmie viz kap. 4.
VI. Poruchy elektrolytů
A. Hypokalémie. Prodloužení PQ intervalu. Rozšíření komplexu QRS (vzácné). Výrazná U vlna, zploštělá obrácená T vlna, deprese ST segmentu, mírné prodloužení QT intervalu.
B. Hyperkalémie
Lehká váha(5,5 x 6,5 meq/l). Vysoká vrcholová symetrická T vlna, zkrácení QT intervalu.
Mírný(6,5 x 8,0 meq/l). Snížená amplituda vlny P; prodloužení PQ intervalu. Rozšíření komplexu QRS, snížená amplituda vlny R. Deprese nebo elevace úseku ST. Ventrikulární extrasystol.
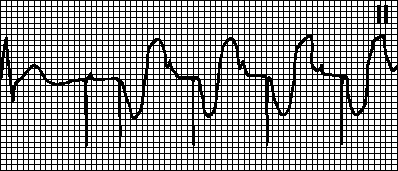
Těžký(911 meq/l). Absence vlny P. Expanze komplexu QRS (až do sinusových komplexů). Pomalý nebo zrychlený idioventrikulární rytmus, komorová tachykardie, ventrikulární fibrilace, asystolie.
V. Hypokalcémie. Prodloužení QT intervalu (v důsledku prodloužení ST segmentu).
G. Hyperkalcémie. Zkrácení QT intervalu (v důsledku zkrácení ST segmentu).
VII.Účinek léků
A. Srdeční glykosidy
Terapeutický účinek. Prodloužení PQ intervalu. Šikmá deprese ST segmentu, zkrácení QT intervalu, změny vlny T (plochá, invertovaná, bifázická), výrazná vlna U. Snížení tepové frekvence s fibrilací síní.
Toxický účinek. Komorový extrasystol, AV blok, síňová tachykardie s AV blokádou, akcelerovaný AV uzlový rytmus, sinoatriální blok, komorová tachykardie, obousměrná komorová tachykardie, fibrilace komor.
A. Dilatační kardiomyopatie. Známky zvětšení levé síně, někdy i pravé. Nízká amplituda vln, pseudoinfarktová křivka, blokáda levého raménka, přední větev levého raménka. Nespecifické změny v úseku ST a vlně T. Komorový extrasystol, fibrilace síní.
B. Hypertrofické kardiomyopatie. Známky zvětšení levé síně, někdy i pravé. Známky hypertrofie levé komory, patologické Q vlny, pseudoinfarktová křivka. Nespecifické změny v segmentu ST a vlny T. Při apikální hypertrofii levé komory obří negativní vlny T v levých prekordiálních svodech. Poruchy supraventrikulárního a komorového rytmu.
V. Amyloidóza srdce. Nízká amplituda vln, pseudoinfarktová křivka. Fibrilace síní, AV blokáda, ventrikulární arytmie, dysfunkce sinusového uzlu.
G. Duchennova myopatie. Zkrácení intervalu PQ. Vysoká R vlna ve svodech V 1, V 2; hluboká Q vlna ve svodech V 5, V 6. Sinusová tachykardie, síňová a komorová extrasystola, supraventrikulární tachykardie.
D. Mitrální stenóza. Známky zvětšení levé síně. Je pozorována hypertrofie pravé komory a odchylka elektrické osy srdce doprava. Často fibrilace síní.
E. Prolaps mitrální chlopně. T vlny jsou zploštělé nebo negativní, zejména ve svodu III; Deprese ST segmentu, mírné prodloužení QT intervalu. Ventrikulární a síňová extrasystola, supraventrikulární tachykardie, komorová tachykardie, někdy fibrilace síní.
A. Perikarditida. Deprese segmentu PQ, zejména ve svodech II, aVF, V 2 V 6. Difuzní elevace ST segmentu s konvexitou nahoru ve svodech I, II, aVF, V 3 V 6. Někdy je deprese ST segmentu ve svodu aVR (ve vzácných případech ve svodech aVL, V 1, V 2). Sinusová tachykardie, poruchy síňového rytmu. Změny EKG procházejí 4 fázemi:
elevace ST segmentu, normální T vlna;
segment ST klesá k izočárě, amplituda vlny T klesá;
ST segment na izočárě, T vlna obrácená;
ST segment na izočárě, T vlna normální.
Z. Velký perikardiální výpotek. Nízká vlnová amplituda, střídání QRS komplexu. Patognomický znak kompletní elektrické alternany (P, QRS, T).
A. dextrokardie. Vlna P je ve svodu I záporná. Komplex QRS je invertován ve svodu I, R/S< 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
NA. Defekt síňového septa. Známky zvětšení pravé síně, méně často levé; prodloužení PQ intervalu. RSR" ve svodu V 1; elektrická osa srdce je vychýlena doprava s defektem typu ostium secundum, doleva s defektem typu ostium primum. Invertovaná vlna T ve svodech V 1, V 2. Někdy fibrilace síní.
L. Stenóza plicní tepny. Známky zvětšení pravé síně. Hypertrofie pravé komory s vysokou vlnou R ve svodech V 1, V 2; odchylka elektrické osy srdce doprava. Invertovaná vlna T ve svodech V 1, V 2.
M. Syndrom nemocného sinusu. Sinusová bradykardie, sinoatriální blok, AV blok, sinusová zástava, syndrom bradykardie-tachykardie, supraventrikulární tachykardie, fibrilace/flutter síní, ventrikulární tachykardie.
IX. Jiné nemoci
A. COPD. Známky zvětšení pravé síně. Vychýlení elektrické osy srdce doprava, posun přechodové zóny doprava, známky hypertrofie pravé komory, nízká amplituda vln; EKG typ S I S II S III. Inverze T vlny ve svodech V 1, V 2. Sinusová tachykardie, AV nodální rytmus, poruchy vedení, včetně AV blokády, zpomalení intraventrikulárního vedení, blokáda raménka.
B. TELA. Syndrom S I Q III T III, známky přetížení pravé komory, přechodná úplná nebo neúplná blokáda pravého raménka, posun elektrické osy srdce doprava. Inverze vlny T ve svodech V 1, V 2; nespecifické změny v úseku ST a vlně T. Sinusová tachykardie, někdy poruchy síňového rytmu.
V. Subarachnoidální krvácení a další léze centrálního nervového systému. Někdy - patologická vlna Q. Vysoká široká pozitivní nebo hluboká negativní vlna T, elevace nebo deprese úseku ST, výrazná vlna U, výrazné prodloužení intervalu QT. Sinusová bradykardie, sinusová tachykardie, AV nodální rytmus, ventrikulární extrasystola, komorová tachykardie.
G. Hypotyreóza. Prodloužení PQ intervalu. Nízká amplituda QRS komplexu. Zploštělá vlna T. Sinusová bradykardie.
D. CRF. Prodloužení ST segmentu (v důsledku hypokalcémie), vysoké symetrické T vlny (v důsledku hyperkalemie).
E. Podchlazení. Prodloužení PQ intervalu. Zářez v koncové části komplexu QRS (Osborne vlna viz). Prodloužení QT intervalu, inverze vlny T. Sinusová bradykardie, fibrilace síní, AV nodální rytmus, komorová tachykardie.
EX . Hlavní typy kardiostimulátorů jsou popsány třípísmenným kódem: první písmeno označuje, která komora srdce je stimulována (A A trium atrium, V PROTI komorová komora, D D ual jak síň, tak komora), druhé písmeno aktivitu které komory vnímáme (A, V nebo D), třetí písmeno označuje typ reakce na vnímanou aktivitu (I já blokování blokování, T T riggering start, D D oba). V režimu VVI jsou tedy stimulační i snímací elektroda umístěny v komoře a při spontánní komorové aktivitě je její stimulace zablokována. V režimu DDD jsou dvě elektrody (stimulační a snímací) umístěny jak v síni, tak v komoře. Odezva typu D znamená, že když dojde ke spontánní síňové aktivitě, její stimulace bude zablokována a po naprogramované době (AV interval) bude do komory vydán stimul; při spontánní komorové aktivitě bude naopak komorová stimulace zablokována a síňová stimulace začne po naprogramovaném intervalu VA. Typické režimy jednokomorového kardiostimulátoru VVI a AAI. Typické režimy dvoukomorového kardiostimulátoru DVI a DDD. Čtvrté písmeno R ( R ate-adaptivní znamená, že kardiostimulátor je schopen zvýšit stimulační frekvenci v reakci na změny fyzické aktivity nebo fyziologické parametry závislé na zátěži (například QT interval, teplota).
A. Obecné zásady interpretace EKG
Posoudit povahu rytmu (vlastní rytmus s periodickou aktivací stimulátoru nebo uložený).
Určete, která komora (komory) je stimulována.
Určete aktivitu, kterou komoru (komory) stimulátor vnímá.
Určete naprogramované intervaly kardiostimulátoru (intervaly VA, VV, AV) ze síňových (A) a komorových (V) stimulačních artefaktů.
Určete režim EX. Je třeba mít na paměti, že známky EKG jednokomorového kardiostimulátoru nevylučují možnost přítomnosti elektrod ve dvou komorách: stimulované kontrakce komor lze tedy pozorovat jak u jednokomorového, tak u dvoukomorového kardiostimulátoru, ve kterém komorová stimulace následuje v určitém intervalu po vlně P (režim DDD) .
Odstraňte porušení uvalování a detekce:
A. poruchy uložení: existují stimulační artefakty, které nejsou následovány depolarizačními komplexy odpovídající komory;
b. poruchy detekce: existují stimulační artefakty, které musí být blokovány pro normální detekci depolarizace síní nebo komor.
B. Jednotlivé EX režimy
AAI. Pokud se frekvence přirozeného rytmu sníží než naprogramovaná frekvence kardiostimulátoru, začne síňová stimulace v konstantním intervalu AA. Když dojde ke spontánní depolarizaci síní (a její normální detekci), počítadlo času kardiostimulátoru se vynuluje. Pokud se spontánní depolarizace síní po stanoveném intervalu AA neopakuje, zahájí se síňová stimulace.
VVI. Když dojde ke spontánní komorové depolarizaci (a její normální detekci), počítadlo času kardiostimulátoru se vynuluje. Pokud se po předem stanoveném intervalu VV spontánní depolarizace komor neopakuje, je zahájena komorová stimulace; jinak se počítadlo času znovu vynuluje a celý cyklus začíná znovu. U adaptivních kardiostimulátorů VVIR se frekvence rytmu zvyšuje s rostoucí úrovní fyzické aktivity (až do dané horní hranice srdeční frekvence).
DDD. Pokud se vlastní frekvence sníží než naprogramovaná frekvence kardiostimulátoru, zahájí se síňová (A) a komorová (V) stimulace ve specifikovaných intervalech mezi pulzy A a V (AV interval) a mezi pulzem V a následujícím pulzem A (interval VA ). Když nastane spontánní nebo indukovaná komorová depolarizace (a její normální detekce), počítadlo času kardiostimulátoru se vynuluje a začne se počítat interval VA. Pokud během tohoto intervalu dojde ke spontánní síňové depolarizaci, je síňová stimulace zablokována; jinak je vydán síňový impuls. Když dojde ke spontánní nebo indukované depolarizaci síní (a její normální detekci), počítadlo času kardiostimulátoru se vynuluje a začne se počítat AV interval. Pokud během tohoto intervalu dojde ke spontánní komorové depolarizaci, komorová stimulace je zablokována; jinak je vydán komorový impuls.

V. Dysfunkce kardiostimulátoru a arytmie
Porušení povinnosti. Po stimulačním artefaktu nenásleduje depolarizační komplex, ačkoli myokard není v refrakterním stádiu. Příčiny: posunutí stimulační elektrody, srdeční perforace, zvýšený práh stimulace (při infarktu myokardu, užívání flekainidu, hyperkalémie), poškození elektrody nebo porušení její izolace, poruchy generování pulzu (po defibrilaci nebo v důsledku vyčerpání zdroje energie ), stejně jako nesprávně nastavené parametry kardiostimulátoru.

Selhání detekce. Počítadlo času kardiostimulátoru se neresetuje, když dojde k vlastní nebo vynucené depolarizaci příslušné komory, což vede k výskytu nesprávného rytmu (vnucený rytmus se sám překryje). Důvody: nízká amplituda vnímaného signálu (zejména u komorového extrasystolu), nesprávně nastavená citlivost kardiostimulátoru a také důvody uvedené výše (viz). Často stačí přeprogramovat citlivost kardiostimulátoru.

Přecitlivělost na kardiostimulátor. V očekávaném okamžiku (po uplynutí příslušného intervalu) nedochází k žádné stimulaci. Vlny T (vlny P, myopotenciály) jsou nesprávně interpretovány jako vlny R a časovač kardiostimulátoru je resetován. Pokud je vlna T detekována nesprávně, začne se od ní počítat interval VA. V tomto případě musí být citlivost nebo refrakterní perioda detekce přeprogramována. Můžete také nastavit interval VA tak, aby začínal od vlny T.

Blokování myopotenciály. Myopotenciály vznikající pohybem paží mohou být chybně interpretovány jako potenciály z myokardu a blokují stimulaci. V tomto případě se intervaly mezi uloženými komplexy liší a rytmus se stává nesprávným. Nejčastěji se takové poruchy vyskytují při použití unipolárních kardiostimulátorů.
Cirkulární tachykardie. Vynucený rytmus s maximální frekvencí pro kardiostimulátor. Vyskytuje se, když je retrográdní síňová excitace po komorové stimulaci snímána síňovou elektrodou a spouští komorovou stimulaci. To je typické pro dvoukomorový kardiostimulátor s detekcí síňové excitace. V takových případech může stačit zvýšit detekční refrakterní periodu.
Tachykardie vyvolaná síňovou tachykardií. Vynucený rytmus s maximální frekvencí pro kardiostimulátor. Pozoruje se, pokud se u pacientů s dvoudutinovým kardiostimulátorem objeví síňová tachykardie (například fibrilace síní). Častá depolarizace síní je snímána kardiostimulátorem a spouští komorovou stimulaci. V takových případech se přepnou do režimu VVI a arytmii odstraní.



