Alergická vyrážka u dětí. Druhy, příčiny, léčba
Každý člověk, někdy i aniž by si to uvědomoval, se ve svém životě setkává s různými druhy vyrážek. A to nemusí být nutně reakce těla na jakoukoli nemoc, protože existuje přibližně několik stovek typů onemocnění, které mohou způsobit vyrážky.
A skutečně nebezpečných případů, kdy jsou vyrážky příznakem vážných zdravotních problémů, je jen pár desítek. Proto s takovým jevem, jako je vyrážka, musíte být, jak se říká, „ve střehu“. Je pravda, že kousnutí komárem nebo kontakt s kopřivami také zanechávají stopy na lidském těle.
Myslíme si, že by bylo užitečné, aby každý uměl rozlišovat mezi typy vyrážky a hlavně znát její příčiny. To platí zejména pro rodiče. Ostatně někdy právě vyrážkami můžete včas zjistit, že je dítě nemocné, což znamená pomoci mu a předejít rozvoji komplikací.
Kožní vyrážky. Typy, příčiny a lokalizace
Začněme rozhovor o vyrážkách na lidském těle definicí. Vyrážka - jedná se o patologické změny sliznice nebo kůže , což jsou prvky různých barev, tvarů a textur, které se výrazně liší od normálního stavu kůže nebo sliznic.
Kožní vyrážky u dětí, stejně jako u dospělých, se objevují pod vlivem různých faktorů a mohou být vyvolány jak nemocí, tak tělem, například léky, jídlem nebo kousnutím hmyzem. Stojí za zmínku, že existuje skutečně značné množství dospělých a dětských onemocnění s kožními vyrážkami, které mohou být buď neškodné, nebo skutečně nebezpečné pro život a zdraví.
Rozlišovat primární vyrážka , tj. vyrážka, která se poprvé objevila na zdravé kůži a sekundární , tj. vyrážka, která je lokalizována v místě primárního. Podle odborníků může vznik vyrážky způsobit mnoho onemocnění, např. infekční choroby u dětí a dospělých, problémy s cévní a oběhový systém, alergické reakce a dermatologická onemocnění .
Existují však i případy, kdy změny na kůži mohou a nemusí nastat, ačkoli jsou pro toto onemocnění charakteristické. To je důležité si zapamatovat, protože někdy očekávat první charakteristické příznaky od dětských nemocí s kožními vyrážkami, tzn. vyrážky, rodiče postrádají další důležité známky toho, že se jejich dítě necítí dobře, jako je nevolnost nebo malátnost.

Samotná vyrážka není nemocí, ale pouze příznakem nemoci. To znamená, že léčba vyrážek na těle závisí přímo na příčině jejich výskytu. Kromě toho hrají důležitou roli v diagnostice další příznaky doprovázející vyrážku, například přítomnost teplota nebo, stejně jako umístění vyrážky, její frekvence a intenzita.
Vyrážka může být jistě připsána příčinám svědění těla. Často se však stává, že svědí celé tělo, ale žádná vyrážka. Ve svém jádru takový fenomén jako svědění, - je to signál z nervových zakončení kůže, reagující na vnější (kousnutí hmyzem) nebo vnitřní (emise histamin na alergie) dráždivé.
Svědění celého těla bez vyrážky je charakteristické pro řadu vážných onemocnění, například:
- ucpání žlučovod ;
- chronický ;
- cholangitida ;
- onkologie slinivky břišní ;
- nemocí endokrinní systém ;
- duševní poruchy ;
- infekční invaze (střevní, ) .
Proto byste měli okamžitě konzultovat lékaře v případech, kdy vyrážka svědí po celém těle a za přítomnosti silného svědění bez vyrážek na kůži. Stojí za zmínku, že v některých případech, například ve stáří nebo během těhotenství, není třeba léčit svědění po celém těle bez vyrážky, protože to může být normální možnost.
S přibývajícím věkem může být vaše pokožka suchá a vyžaduje více vlhkosti. Totéž může platit pro pokožku těhotné ženy v důsledku hormonálních změn, ke kterým v jejím těle během těhotenství dochází. Kromě toho existuje něco jako psychogenní svědění .
Nejčastěji se tento stav vyskytuje u lidí, kteří překročili hranici čtyřiceti let. V takových případech není žádná vyrážka, ale silné svědění je důsledkem silného stresu. Nervové prostředí, nedostatek přiměřeného fyzického a psychického odpočinku, bláznivý pracovní rozvrh a další životní okolnosti moderního člověka mohou vést k zhroucení a depresi.
Druhy vyrážky, popis a fotografie
Pojďme si tedy shrnout a nastínit hlavní příčiny vyrážek na kůži a sliznicích:
- infekční choroby , Například, , , které se kromě vyrážky na těle vyznačují dalšími příznaky ( horečka, rýma a tak dále);
- pro potraviny, léky, chemikálie, zvířata a tak dále;
- nemocí nebo cévní systém často doprovázené vyrážkami na těle, pokud vaskulární permeabilita nebo se sníží počet účastníků procesu srážení krve .
Známky vyrážky jsou přítomnost vyrážky na lidském těle ve formě puchýře, vezikuly nebo bubliny větší velikost, uzly nebo uzliny, skvrny, a vředy. Při identifikaci příčiny vyrážky lékař analyzuje nejen vzhled vyrážky, ale také její umístění a další příznaky, které má pacient.
V medicíně se rozlišují následující primární morfologické prvky resp typy vyrážky (tj. ty, které se poprvé objevily na dříve zdravé lidské kůži):

Nádor Je to prvek bez dutiny, ležící hluboko v podkoží, o průměru do jednoho centimetru, po zhojení zanechává jizvu a bez vhodné léčby může degenerovat do vředů.

Puchýř - jedná se o typ vyrážky bez dutiny, jejíž barva může být bělavá až růžová, vzniká v důsledku otoku papilární vrstvy kůže, vyznačuje se svěděním a nezanechává stopy při hojení. Obvykle se takové vyrážky objevují, když toxidermie (zánět kůže v důsledku vstupu alergenu do těla), s kopřivka nebo kousnutí hmyz

Papuly (papulózní vyrážka) - jedná se také o nepruhovaný typ vyrážky, která může být způsobena jak zánětlivými procesy, tak dalšími faktory, podle hloubky výskytu v podkožních vrstvách se dělí na epidermální, epidermodermální A dermální uzlíky , velikost papulí může dosáhnout tří centimetrů v průměru. Papulární vyrážka je způsobena onemocněními, jako je např , nebo (zkráceně HPV ).

Podtypy papulární vyrážky: erytematózní papulární (, Crosti-Gianotta syndrom, trichinelóza), makulopapulární (, adenoviry, náhlý exantém, alergie) A makulopapulózní vyrážka (kopřivka, mononukleóza, zarděnky, taxidermie, spalničky, rickettsióza).
Bublina - jedná se o typ vyrážky, která má dno, dutinu a pneumatiku; taková vyrážka je naplněna serózně-hemoragickým nebo serózním obsahem. Velikost takové vyrážky obvykle nepřesahuje 0,5 centimetru v průměru. Tento typ vyrážky se obvykle objeví, když alergická dermatitida, v nebo .

Bublina - Jedná se o větší bublinu, jejíž průměr přesahuje 0,5 centimetru.

Puchýřek nebo puchýřek je typ vyrážky, která se nachází v hlubokých () nebo povrchových folikulárních, stejně jako povrchových nefolikulárních ( flickents vypadat jako pupínky) nebo hluboké nefolikulární ( ekthyma nebo hnisavé vředy ) vrstvy dermis a naplněné hnisavým obsahem. Jak se pustuly hojí, tvoří se jizva.

Bod - druh vyrážky, což je místní změna barvy kůže ve formě skvrn. Tento typ je typický pro dermatitida, leukoderma, (porucha pigmentace kůže) popř roseola (infekční onemocnění u dětí způsobené herpes virus 6 nebo 7 typů). Je pozoruhodné, že neškodné pihy, stejně jako krtci, jsou příkladem vyrážky ve formě pigmentových skvrn.
Vzhled červených skvrn na těle dítěte je signálem pro rodiče, aby jednali. Příčiny takových vyrážek na zádech, hlavě, žaludku a také na pažích a nohou mohou být samozřejmě alergická reakce nebo např. potničky u dětí prvního roku života.

Pokud se však na těle dítěte objeví červené skvrny a existují další příznaky ( horečka, kašel, rýma, ztráta chuti k jídlu, silné svědění ), pak se s největší pravděpodobností nejedná o individuální nesnášenlivost nebo nedodržení teplotního režimu a přehřívání.
Červená skvrna na tváři dítěte může být důsledkem kousnutí hmyzem nebo diatéza . V každém případě, pokud se na kůži dítěte objeví nějaké změny, měli byste okamžitě zavolat lékaře.
Červené vyrážky na těle, stejně jako na obličeji a krku u dospělých, se kromě výše uvedených důvodů mohou objevit v důsledku kardiovaskulární choroby , špatná výživa a špatné návyky, stejně jako v důsledku poklesu. Stresové situace mají navíc často negativní dopad na pokožku a vyvolávají výskyt vyrážek.
Autoimunitní patologie (psoriáza, systémový lupus erythematodes ) A dermatologická onemocnění dojít s tvorbou vyrážky. Je pozoruhodné, že na střeše úst a v krku se mohou objevit červené skvrny. Tento jev obvykle naznačuje infekční léze sliznic (bubliny v krku jsou charakteristické pro spála , a červené skvrny jsou pro bolest krku ), o alergické reakci nebo narušení funkce oběhového a cévního systému.

Příznaky spalniček v pořadí jejich výskytu:
- prudký skok v teplotě (38-40 C);
- suchý kašel;
- fotosenzitivita;
- rýma a kýchání;
- bolest hlavy;
- enantém spalniček;
- spalničkový exantém.
Jedním z hlavních příznaků onemocnění je virový exantém spalniček jak u dětí, tak u dospělých enanthema . První termín v medicíně označuje vyrážku na kůži a druhý označuje vyrážku na sliznicích. Vrchol onemocnění nastává právě tehdy, když se objeví vyrážka, která zpočátku postihuje sliznice v ústech (červené skvrny na měkkém a tvrdém patře a bělavé skvrny na sliznicích tváří s červeným okrajem).
Pak makulopapulární vyrážky jsou patrné podél linie vlasů na hlavě a za ušima. O den později se na obličeji objevují malé červené tečky a postupně pokrývají celé tělo člověka se spalničkami.
Pořadí vyrážek proti spalničkám je následující:
- první den: sliznice dutiny ústní, stejně jako oblast hlavy a za ušima;
- druhý den: obličej;
- třetí den: trup;
- čtvrtý den: končetiny.
Při hojení spalničkových vyrážek zůstávají pigmentové skvrny, které mimochodem po nějaké době samy zmizí. U tohoto onemocnění se může objevit mírné svědění.
Nemoc způsobená škodlivými účinky na lidský organismus grampozitivní bakterie Streptococcus pyogenes (streptokoky skupiny A ). Přenašečem nemoci může být člověk, který je sám nemocný šarla, streptokoková faryngitida nebo .

Navíc se můžete nakazit od někoho, kdo sám nedávno onemocněl, ale v těle jsou stále škodlivé bakterie, které se šíří vzdušnými kapénkami.
Co je nejzajímavější, je vyzvednout spála je to možné i od absolutně zdravého člověka, na jehož sliznicích se vysévá nosohltan streptokoky skupiny A . V medicíně se tento jev nazývá „zdravý nosič“.
Podle statistik lze asi 15 % světové populace bezpečně považovat za zdravé přenašeče Streptococcus A . Při léčbě spály se používají, které hubí streptokokové bakterie. Ve zvláště závažných případech je pacientům předepsána infuzní terapie ke snížení závažnosti obecných příznaků opojení .
Je třeba zdůraznit, že poměrně často je toto onemocnění zaměňováno hnisavá angína , který je skutečně přítomen, i když pouze jako jeden z příznaků šarlatové horečky. Situace s nesprávnou diagnózou může být v některých případech fatální. Vzhledem k tomu, že zvláště závažné septické případy šarlatové horečky jsou doprovázeny závažným fokálním poškozením streptokokových bakterií v celém těle.
Spála nejčastěji postihuje děti, ale dospělí se mohou snadno nakazit. Předpokládá se, že lidé, kteří touto nemocí prodělali, dostávají doživotní imunitu. V lékařské praxi však existuje mnoho případů opětovné infekce. Inkubační doba trvá v průměru asi 2-3 dny.
Mikroby se začnou množit na mandlích umístěných v nosohltanu a ústní dutině člověka, a když vstoupí do krevního řečiště, ovlivňují vnitřní orgány. První známka onemocnění je považována za obecnou opojení tělo. Člověk může mít vzestup teplota , být přítomen silné bolesti hlavy, celková slabost, nevolnost nebo zvracení a další znaky charakteristické pro bakteriální infekce .
Vyrážky se objevují druhý nebo třetí den onemocnění. Brzy poté si můžete všimnout vyrážky na jazyku, takzvaného „šarlatového jazyka“. Onemocnění se téměř vždy vyskytuje v kombinaci s akutní tonzilitida (tonzilitida) . Vyrážky s tímto onemocněním vypadají jako malé růžovočervené tečky nebo pupínky o velikosti jednoho až dvou milimetrů. Vyrážka je drsná na dotek.
Vyrážka se zpočátku objevuje na krku a obličeji, obvykle na tvářích. U dospělého může být vyrážka na tvářích způsobena nejen šarlami, ale také jinými neduhy. Právě u tohoto onemocnění však díky mnohonásobnému nahromadění pupínků tváře zbarví do karmínové barvy, zatímco nasolabiální trojúhelník zůstává bledý.
Kromě obličeje je šarlatová vyrážka lokalizována především v oblasti třísel, podbřišku, na zádech, na záhybech hýždí, dále po stranách těla a na ohybech končetin (v v podpaží, pod koleny, na loktech). Boláky na jazyku se objevují přibližně 2-4 dny od začátku akutní fáze onemocnění. Pokud na vyrážku zatlačíte, stane se bezbarvá, tzn. zdá se, že zmizí.
Obvykle šarlatové vyrážky po týdnu zmizí beze stopy. Po stejných sedmi dnech se však v místě vyrážky objeví peeling. Na kůži nohou a paží se horní vrstva dermis odlupuje v deskách a na trupu a obličeji je pozorováno jemné olupování. Vzhledem k lokalizaci šarlatové vyrážky se zdá, že se na tvářích kojence nebo dospělého tvoří velké červené skvrny.
Je pravda, že neexistují ojedinělé případy, kdy se onemocnění vyskytuje bez výskytu kožních vyrážek. Je důležité si uvědomit, že u těžkých forem onemocnění zpravidla nedochází k vyrážce: septik, vymazán nebo toxická šarla. U výše uvedených forem onemocnění vystupují do popředí další příznaky, např. tkzv "šarlatové" srdce (významné zvýšení velikosti orgánu) s toxickou formou nebo mnohočetnými lézemi pojivových tkání a vnitřních orgánů se septickou šarlami.
Virové onemocnění, jehož inkubační doba může trvat 15 až 24 dní. Přenáší se od infikované osoby vzdušnými kapkami. V naprosté většině případů toto onemocnění postihuje děti. Navíc pravděpodobnost nákazy v kojeneckém věku je na rozdíl od dítěte ve věku 2-4 let zpravidla zanedbatelná. Jde o to, že novorozenci od své matky (pokud měla toto onemocnění najednou) dostávají vrozenou imunitu.
Vědci připisují zarděnky k nemocem, proti kterým lidské tělo získává trvalou imunitu. Přestože je onemocnění častější u dětí, mohou se nakazit i dospělí.
Zarděnky jsou zvláště nebezpečné pro ženy během těhotenství. Jde o to, že infekce se může přenést na plod a vyvolat vývoj komplexních malformací ( ztráta sluchu, poškození kůže a mozku nebo oko ).
Navíc i po narození dítě stále onemocní ( vrozená zarděnka ) a je považován za přenašeče onemocnění. Neexistuje žádný specifický lék na léčbu zarděnek, jako je tomu v případě spalniček.
Lékaři používají tzv. symptomatickou léčbu, tzn. zmírnit stav pacienta, zatímco tělo bojuje s virem. Nejúčinnějším způsobem boje proti zarděnkám je očkování. Inkubační doba zarděnek může pro člověka projít bez povšimnutí.
Po dokončení se však objeví příznaky jako:
- mírné zvýšení tělesné teploty;
- zánět hltanu;
- bolest hlavy;
- zánět spojivek;
- adenopatie (zvětšené lymfatické uzliny na krku);
- makulární vyrážky.
U zarděnek se zpočátku na obličeji objeví malá flekatá vyrážka, která se rychle šíří po celém těle a převažuje v oblasti hýždí, dolní části zad a na záhybech rukou a nohou. Zpravidla k tomu dochází do 48 hodin po nástupu akutní fáze onemocnění. Vyrážka u dítěte zarděnky Zpočátku to vypadá jako vyrážka na spalničky. Pak to může připomínat vyrážku s spála .
Taková podobnost jak samotných primárních příznaků, tak vyrážek s spalničky, spála A zarděnky může uvést rodiče v omyl, což ovlivní léčbu. Proto byste měli okamžitě vyhledat lékařskou pomoc, zejména pokud se na obličeji měsíčního dítěte objeví vyrážka. Koneckonců, pouze lékař může stanovit správnou diagnózu „výpočtem“ skutečné příčiny vyrážky.
V průměru kožní vyrážky zmizí do čtvrtého dne po jejich objevení a nezanechají za sebou žádné olupování ani pigmentaci. Vyrážka zarděnek může mírně svědit. Existují i případy, kdy onemocnění probíhá bez výskytu hlavního příznaku – vyrážky.
(známější jako Plané neštovice) je virové onemocnění, které se přenáší vzdušnými kapénkami přímým kontaktem s nakaženou osobou. Toto onemocnění je charakterizováno febrilní stav , stejně jako přítomnost papulovezikulární vyrážka , který je obvykle lokalizován ve všech částech těla.

Je pozoruhodné, že virus Varicella Zoster , který způsobuje plané neštovice, zpravidla v dětství u dospělých vyvolává vývoj stejně závažného onemocnění - pásový opar nebo .
Rizikovou skupinou planých neštovic jsou děti ve věku od šesti měsíců do sedmi let. Inkubační doba planých neštovic obvykle nepřesáhne tři týdny, podle statistik v průměru po 14 dnech onemocnění přechází do akutní fáze.
Nejprve nemocný člověk zažije horečnatý stav a maximálně po dvou dnech se objeví vyrážky. Předpokládá se, že děti snášejí příznaky onemocnění mnohem lépe než dospělí.
Je to dáno především tím, že u dospělých se onemocnění v naprosté většině případů vyskytuje v komplikované formě. Období horečky obvykle netrvá déle než pět dní a ve zvláště závažných případech může dosáhnout deseti dnů. Vyrážka se obvykle zahojí během 6-7 dnů.
V drtivé většině případů Plané neštovice projde bez komplikací. Existují však výjimky, kdy se toto onemocnění vyskytuje v těžší formě ( gangrenózní, bulózní nebo hemoragická forma ), pak komplikace v podobě lymfadenitida, encefalitida, pyodermie nebo myokardu .
Protože neexistuje jediný lék na boj proti planým neštovicím, léčí se toto onemocnění symptomaticky, tzn. Zmírňují stav pacienta, zatímco jeho tělo bojuje s virem. V případě horečky je pacientům doporučen klid na lůžku, pokud je pozorováno silné svědění, zmírňuje se pomocí antihistaminik.
Pro rychlejší hojení vyrážek je lze ošetřit roztokem Castellani, brilantní zelení („zelenka“) nebo použít ultrafialové záření, které vyrážku „vysuší“ a urychlí tvorbu krust. V současné době existuje vakcína, která vám pomůže vytvořit si vlastní imunitu proti této nemoci.
Na Plané neštovice Zpočátku se objeví vodnatá puchýřovitá vyrážka ve formě roseola . Během několika hodin po objevení se vyrážky změní svůj vzhled a přemění se na papuly , z nichž některé se vyvinou v vezikuly , obklopený lemem hyperémie . Třetí den vyrážka zaschne a na jejím povrchu se vytvoří tmavě červená krusta, která sama zmizí ve druhém nebo třetím týdnu onemocnění.
Je pozoruhodné, že u planých neštovic je povaha vyrážky polymorfní, protože na stejné oblasti kožní vyrážky ve formě skvrny , tak vezikuly, papuly a sekundární prvky, tzn. krusty. S touto nemocí může být enanthema na sliznicích v podobě puchýřů, které se během pár dní změní v vředy a zahojí se.
Vyrážka je doprovázena silným svěděním. Pokud se vyrážka nerozškrábe, zmizí beze stopy, protože... neovlivňuje zárodečnou vrstvu dermis. Pokud je však tato vrstva poškozena (v důsledku neustálého narušování celistvosti povrchu kůže) v důsledku silného svědění, mohou v místě vyrážky zůstat atrofické jizvy.
Výskyt této nemoci vyvolává škodlivý účinek na lidské tělo parvovirus B19 . Erytém Přenáší se vzdušnými kapénkami, riziko nákazy touto nemocí je navíc vysoké při transplantaci orgánů od infikovaného dárce nebo při krevní transfuzi.

To stojí za zmínku erythema infectiosum patří do skupiny málo prozkoumaných nemocí. Předpokládá se, že je zvláště akutní pro lidi náchylné k alergie .
Kromě toho se erytém často vyskytuje na pozadí onemocnění, jako je např , nebo tularémie . Existuje několik hlavních forem onemocnění:
- náhlý exantém , dětské roseola nebo „šestá“ nemoc je považována za nejmírnější formu erytému, jehož příčinou je herpes virus osoba;
- Chamerův erytém , onemocnění, pro které je kromě vyrážek na obličeji charakteristické otoky kloubů;
- Rosenbergův erytém vyznačující se akutním nástupem s horečkou a příznaky celkové intoxikace organismu, jako např. U této formy onemocnění se objevuje hojná makulopapulární vyrážka hlavně na končetinách (plochy extenzorů paží a nohou), na hýždích a také v oblasti velkých kloubů;
- je druh onemocnění, které doprovází tuberkulóza nebo revmatismus , vyrážky s ním jsou lokalizovány na předloktí, na nohou a o něco méně často na nohou a stehnech;
- exsudativní erytém doprovázené vzhledem papuly, skvrny a také puchýřovitá vyrážka s čirou tekutinou uvnitř na končetinách a trupu. Po vymizení vyrážek se na jejich místě tvoří oděrky a následně krusty. S komplikovaným exsudativním erytémem ( Stevens-Johnsonův syndrom ) kromě kožních vyrážek na genitáliích a konečníku vznikají erozivní vředy v nosohltanu, ústech a jazyku.
Inkubační doba v erythema infectiosum může trvat až dva týdny. První příznaky, které se objeví, jsou opojení tělo. Nemocný člověk si může stěžovat kašel, průjem, bolesti hlavy A nevolnost , a rýma a bolest v krku. Zpravidla se zvyšuje teplota těla a možná horečka.
Je pozoruhodné, že tento stav může trvat poměrně dlouho, protože inkubační doba erythema infectiosum může dosáhnout několika týdnů. Proto je toto onemocnění často zaměňováno s ARVI nebo Studený . Když konvenční léčebné metody nepřinášejí požadovanou úlevu a na těle se objeví vyrážka, naznačuje to vývoj onemocnění zcela jiného typu než akutní respirační virová onemocnění.
Je lepší se zeptat svého lékaře, jak léčit virový erytém. I když je známo, že na toto onemocnění neexistuje žádný specifický lék. Odborníci používají symptomatickou léčbu. Zpočátku kdy erythema infectiosum vyrážky jsou lokalizovány na obličeji, jmenovitě na tvářích a připomínají tvar motýla. Maximálně po pěti dnech vyrážka obsadí povrch paží, nohou, celého trupu a hýždí.
Obvykle se vyrážka netvoří na rukou a nohou. Nejprve se na kůži vytvoří samostatné uzlíky a červené skvrny, které postupně vzájemně splývají. Postupem času se vyrážka stává kulatým tvarem, se světlejším středem a jasně definovanými okraji.
Toto onemocnění patří do skupiny akutních virových onemocnění, která se mimo jiné vyznačují změnami složení krve a poškozením slezinné lymfatické uzliny A játra . Infikovat se mononukleóza možné jak od nemocného člověka, tak i od tzv. přenašeče viru, tzn. člověk, v jehož těle virus „dřímá“, ale on sám ještě není nemocný.

Tato nemoc se často nazývá „nemoc z líbání“. To naznačuje způsob distribuce mononukleóza – ve vzduchu.
Nejčastěji se virus přenáší slinami při líbání nebo sdílení lůžkovin, nádobí nebo osobních hygienických potřeb s infikovanou osobou.
Mononukleózou většinou trpí děti a mladí lidé.
Rozlišovat akutní A chronický forma malátnosti. K diagnostice mononukleózy se používá krevní test, který může obsahovat protilátky proti viru popř atypické mononukleární buňky .
Inkubační doba onemocnění zpravidla nepřesahuje 21 dní, v průměru se objevují první příznaky mononukleóza se objeví do týdne po infekci.
Mezi hlavní příznaky viru patří:
- celková slabost těla;
- závrať;
- bolest hlavy;
- katarální tracheitidu;
- Bolest svalů;
- zvýšená tělesná teplota;
- angina pectoris;
- zánět lymfatických uzlin;
- zvýšená velikost sleziny a jater;
- kožní vyrážky (Například, opar první typ).
Vyrážka s mononukleózou se obvykle objevuje s prvními příznaky onemocnění a vypadá jako malé červené skvrny. V některých případech mohou být kromě skvrn na kůži přítomny vyrážky roseola. Na mononukleóza Vyrážky obvykle nesvědí. Po uzdravení vyrážka zmizí beze stopy. Kromě kožních vyrážek infekční mononukleóza Na hrtanu se mohou objevit bílé skvrny.
Meningokoková infekce
Meningokoková infekce je onemocnění způsobené škodlivými účinky bakterií na lidský organismus meningokok . Onemocnění může být asymptomatické, nebo může být vyjádřeno jako (zánět sliznic nosohltanu) nebo hnisavé. Navíc v důsledku toho existuje nebezpečí poškození různých vnitřních orgánů meningokokémie nebo meningoencefalitida .

Původcem onemocnění je gramnegativní meningokok Neisseria meningitides, který se přenáší vzdušnými kapkami z infikované osoby.
Infekce proniká přes sliznice horních cest dýchacích. To znamená, že se dotyčný jednoduše nadechne meningokok nosu a automaticky se stává přenašečem nemoci.
Je pozoruhodné, že s vysokým stupněm imunitní ochrany nemohou nastat žádné změny, tělo samo infekci porazí. Malé děti, jejichž imunitní systém, stejně jako celé tělo jako celek, je však stále příliš slabý, nebo starší lidé mohou příznaky okamžitě pociťovat zánět nosohltanu .
Pokud bakterie meningokok podaří proniknout do krve, pak jsou nevyhnutelné závažnější následky nemoci. V takových případech se může vyvinout meningokoková sepse. Kromě toho jsou bakterie přenášeny krevním řečištěm a vstupují do ledviny A nadledvinky a také ovlivňuje plíce a kůži. Meningokok bez vhodného ošetření je schopen proniknout skrz hematoencefalická bariéra a zničit mozek .
Příznaky této formy meningokok Jak zánět nosohltanu podobně jako na začátku toku ARVI . U nemocného člověka je teplota tělo, trpí silnými bolesti hlavy, bolest v krku, ucpaný nos , je také bolest při polykání. Na pozadí obecné intoxikace, a hyperémie .
Meningokoková sepse začíná prudkým skokem teploty až na 41 C. V tomto případě se člověk cítí extrémně špatně, příznaky celkových opojení tělo. Malé děti mohou zvracet a kojenci mohou zažít křeče. Roseolous-papulózní nebo roseola vyrážka se objeví přibližně druhý den.
Po stisknutí vyrážky zmizí. Po několika hodinách se objeví hemoragické prvky vyrážky (namodralé, purpurově červené barvy), které vystupují nad povrch kůže. Vyrážka je lokalizována v oblasti hýždí, stehen, nohou a pat. Pokud se v prvních hodinách onemocnění objeví vyrážka ne v dolní, ale v horní části těla a na obličeji, signalizuje to možnou nepříznivou prognózu průběhu onemocnění (uši, prsty, ruce).
S bleskem popř hypertoxický formulář meningokoková sepse na pozadí rychlého vývoje onemocnění se objeví hemoragická vyrážka , který se přímo před našima očima spojuje do rozlehlých útvarů, připomínajících vzhledem kadaverózní skvrny . Bez chirurgické léčby vede tato forma onemocnění k infekčně-toxický šok která je neslučitelná se životem.
Na meningitida Tělesná teplota také prudce stoupá a je cítit zimnice. Pacient trpí silnými bolestmi hlavy, které se zesilují při jakémkoli pohybu hlavy, nesnáší zvukové ani světelné podněty. Toto onemocnění je charakterizováno zvracení a u malých dětí se objevují záchvaty. Děti s meningitidou mohou navíc zaujmout specifickou pózu „ukazovacího psa“, kdy dítě leží na boku, jeho hlava je silně odhozena dozadu, nohy jsou pokrčené a ruce jsou přiloženy k tělu.
Vyrážka s meningitidou (červenofialové nebo červené barvy) se obvykle objeví první den akutní fáze onemocnění. Vyrážka je lokalizována na končetinách, stejně jako na stranách. Předpokládá se, že čím větší je oblast distribuce vyrážek a čím jasnější je jejich barva, tím vážnější je stav pacienta.
Příčinou tohoto pustulózního onemocnění je Streptokok (hemolytický streptokok) A stafylokok (Staphylococcus aureus) , stejně jako jejich kombinace. Patogeny impetigo pronikají do vlasových folikulů a způsobují tvorbu pustulární vyrážky, na jejímž místě se objevují vředy.
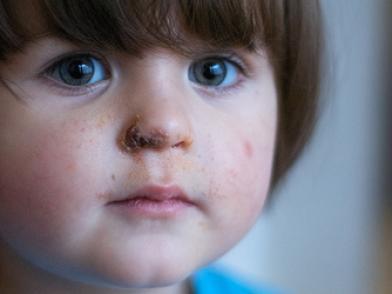
Toto onemocnění obvykle postihuje děti, lidi, kteří často navštěvují veřejná místa, a také ty, kteří v nedávné době trpěli závažným onemocněním dermatologické nebo infekční choroby .
Škodlivé mikroorganismy se do lidského těla dostávají mikrotrhlinami v kůži, ale i odřeninami a kousnutím hmyzem. Na impetigo vyrážky jsou lokalizovány na obličeji, konkrétně v blízkosti úst, v nasolabiálním trojúhelníku nebo na bradě.
Rozlišují se následující formy onemocnění:
- nebo streptokokové impetigo , Například, lišejník , při kterém se na kůži objevují suché skvrny s červeným okrajem nebo plenkovou vyrážkou;
- prstenovité impetigo postihuje nohy, ruce a chodidla;
- bulózní impetigo , ve kterém se na kůži objevují bubliny s kapalinou (se stopami krve);
- ostiofolikulitida je druh onemocnění způsobeného Staphylococcus aureus , vyrážky s takovým impetigo jsou lokalizovány v kyčlích, krku, předloktí a obličeji;
- štěrbinové impetigo – jedná se o onemocnění, při kterém se mohou tvořit lineární praskliny v koutcích úst, na křídlech nosu a také na očních štěrbinách;
- herpetiformis Typ impetigo je charakterizován přítomností vyrážky v podpaží, pod prsy a také v oblasti třísel.
Léčba impetiga závisí především na typu onemocnění. Pokud je onemocnění způsobeno škodlivými bakteriemi, pak jsou předepsána antibiotika. Nemocný člověk musí mít individuální prostředky osobní hygieny, aby nenakazil ostatní. Vyrážka se dá léčit popř biomycinová mast .
Je důležité si uvědomit, že přítomnost jakékoli vyrážky na těle člověka, a to platí zejména pro děti, je důvodem k konzultaci s lékařem. V případě, že vyrážka pokryje celý povrch těla během několika hodin, je doprovázena horečnatý stav , A teplota stoupne nad 39 C, s příznaky jako např silná bolest hlavy, zvracení a zmatenost, potíže s dýcháním, otoky , pak byste měli okamžitě zavolat sanitku.
Abyste předešli vážnějším komplikacím, neporaňujte si oblasti těla vyrážkami, například otevíráním puchýřů nebo škrábáním vyrážky. Jak varují mnozí odborníci, včetně slavného pediatra Dr. Komarovského, neměli byste se léčit sami, natož odkládat zavolání lékaře, aby zkontroloval účinnost tradičních léčebných metod.
Vzdělání: Absolvoval Vitebskou státní lékařskou univerzitu s titulem v oboru chirurgie. Na univerzitě vedl Radu Studentské vědecké společnosti. Pokročilé školení v roce 2010 - v oboru "Onkologie" a v roce 2011 - v oboru "Mamologie, vizuální formy onkologie".
Zkušenosti: Pracoval 3 roky ve všeobecné lékařské síti jako chirurg (Vitebská pohotovostní nemocnice, Liozno Central District Hospital) a na částečný úvazek jako okresní onkolog a traumatolog. Rok pracoval jako farmaceutický zástupce ve společnosti Rubicon.
Předloženy 3 racionalizační návrhy na téma „Optimalizace antibiotické terapie v závislosti na druhovém složení mikroflóry“, 2 práce získaly ocenění v republikové soutěži-přehlídce studentských vědeckých prací (kategorie 1 a 3).
Definice pojmu
Z lékařského hlediska je vyrážka definována jako různé kožní změny, které se vyskytují jako součást mnoha kožních onemocnění, onemocnění vnitřních orgánů, infekčních a alergických procesů.
Ve skutečnosti může být téměř každá změna kůže nazývána vyrážkou nebo vyrážkou. V současné době je popsáno obrovské množství různých forem vyrážky, které se vyskytují u celé řady onemocnění.
Samotná vyrážka není nemoc jako taková a vždy by měla být považována za projev nějaké jiné nemoci. Jinými slovy, vyrážka je kožní reakce na nějaký druh onemocnění nebo výsledek nějaké dráždivé látky nebo onemocnění postihující kůži. Léčba vyrážky samozřejmě závisí na příčinách jejího výskytu.
Příčiny onemocnění
V první řadě je nutné určit, zda je vyrážka infekční (tj. vyrážka, která se objeví v důsledku infekčního onemocnění - spalničky, zarděnky, plané neštovice) nebo neinfekční (u alergických onemocnění), děti mají vyrážky, které nemohou být klasifikován jako infekční nebo alergický.
Mechanismy výskytu a rozvoje onemocnění (patogeneze)
Než přejdeme k úvahám o specifických formách vyrážky a jejich charakteristikách v rámci určitých onemocnění, rádi bychom čtenáře upozornili na některé praktické otázky související s určením povahy vyrážky. Určení povahy vyrážky je klíčovým bodem pro správné dešifrování povahy vyrážky a poskytování adekvátní péče nemocnému dítěti. Pacienti s vyrážkou ne vždy potřebují pomoc lékaře a bohužel ne vždy jsou schopni rychle získat kvalifikovanou lékařskou péči, i když ji potřebují. V tomto ohledu je nesmírně důležité umět rozpoznat, jakým onemocněním je vyrážka způsobena, a také jak pomoci pacientovi a vyrážku léčit? S výjimkou případů rozsáhlých popálenin nebo těžkých alergických vyrážek, kdy jsou velké plochy kůže rovnoměrně zanícené, se vyrážka téměř vždy skládá z takzvaných „prvků“ – jednotlivých oblastí zanícené nebo změněné kůže, které se střídají se zdravými oblastmi kůži nebo pokrýt zdravou kůži jako zrno, rozptýlené na plátně.
Hlavní typy prvků vyrážky jsou:
- Skvrna je oblast kůže různých velikostí a tvarů se změněnou barvou, která se nachází na stejné úrovni jako okolní kůže.
- Papule - oblast kůže různých velikostí a tvarů (obvykle kulatá), vyvýšená nad úrovní okolní kůže
- Plaky jsou výsledkem fúze několika papulí
- Pustula je oblast kůže různých velikostí a tvarů (obvykle kulatá), vyvýšená nad úroveň okolní kůže, v jejímž středu lze vidět hnisání
- Puchýř je oblast kůže pokrytá tenkým filmem, pod kterým je vidět tekutina.
- Šupiny jsou exfoliační úlomky horní vrstvy kůže.
- Krusty jsou husté hnědé nebo černé útvary, které pokrývají oblasti kůže, které dříve měly otevřené rány.
- Eroze je povrchová kožní léze, která zůstává po otevření vezikuly.
- Vřed je více či méně hluboká rána v kůži.
- Lichenifikace je oblast kůže, která zhrubla zánětem a poškrábáním.
Nejčastěji se vyrážka skládá z prvků stejného typu, existují však i případy, kdy se v rámci stejného onemocnění na kůži nacházejí různé prvky vyrážky, které mohou představovat různá stádia vývoje téhož prvku. Například s planými neštovicemi na kůži pacienta mohou být puchýře naplněné tekutinou a krusty, které pokrývají místa, kde předtím byly prasklé puchýře.
Klinický obraz onemocnění (symptomy a syndromy)
Vyrážka v důsledku infekčních onemocnění. U infekčních onemocnění je vyrážka doprovázena dalšími příznaky, jako je horečka nebo svědění kůže. V některých případech není příčina vyrážky jasná a jsou nutná další vyšetření. může být způsobeno následujícími infekčními chorobami: plané neštovice; erythema infectiosum; spalničky; zarděnky; třídenní horečka; meningitida; revmatická horečka; spála. Pokud jsou kožní vyrážky dítěte doprovázeny zvýšením tělesné teploty, je to známka infekčního onemocnění. Příznaky onemocnění jsou v mnoha případech velmi podobné, takže ani lékař nemůže vždy stanovit diagnózu hned. Pro stanovení konečné diagnózy je nutné provést krevní testy a další testy (například výtok z nosohltanu). Je to pracný a pro dítě nepříjemný proces, ale naštěstí ne vždy nutný. V každém případě je však nutné pečlivě diagnostikovat, protože pro budoucnost je velmi důležité vědět, jaké nemoci trpěly v dětství.
Varicella (plané neštovice)- jedna z nejčastějších dětských infekcí, proti které zatím neexistuje očkování. Inkubační (latentní) doba planých neštovic trvá 11 až 21 dní. Ke konci u některých dětí dochází ke zvýšení tělesné teploty nebo bolesti hlavy. Prvním příznakem onemocnění je vyrážka na kůži a sliznicích. Malé kulaté červené skvrny se rychle stanou jako pupínky, v jejichž středu se po několika hodinách vytvoří puchýře, které se naplní nažloutlou průhlednou tekutinou. Puchýřky praskají, zasychají a na jejich místě se tvoří krusta. Vyrážka je doprovázena svěděním, zejména v citlivých oblastech, jako je vnitřní povrch očních víček, úst a pochvy, a trvá 3-5 dní. Dítě je nakažlivé, dokud nezaschnou poslední krusty. Některé puchýře mohou být velké a zanechávají jizvy, pokud si dítě puchýř poškrábe a způsobí infekci. Pamatujte na hlavní příznaky a hlavní věc, kterou byste měli vědět při léčbě planých neštovic:
hlavním příznakem je vyrážka ve formě malých puchýřků naplněných tekutinou;
nejnepříjemnějším příznakem je svědění v citlivých oblastech;
pokud se vezikuly infikují, je nutné použít antibiotika.

Erythema infectiosum- nejméně prozkoumaná dětská infekce způsobená virem. Obvykle se vyvíjí v zimě a na jaře. Této infekční nemoci, jejíž existenci mnoho neprogresivních místních pediatrů stále popírá, se také říká „náhlý exantém“. Postihuje pouze děti do 2 let. Roseola má překvapivě specifické příznaky – na začátku onemocnění dítěti silně a nevysvětlitelně stoupá teplota, která klesá přesně třetí den. Jak teplota klesá, dítě se náhle pokryje růžovo-červenou skvrnitou vyrážkou. Odejde beze stopy za 4-7 dní. Medikamentózní, zejména antialergická léčba, kterou v tomto případě nejčastěji předepisuje místní lékař, nemá žádný smysl. Když teplota stoupá, můžete použít paracetamol a ibuprofen. Roseola je způsobena určitými typy viru herpes simplex.

Spalničky. Od zavedení vakcíny proti spalničkám, příušnicím a zarděnkám se případy spalniček staly poměrně vzácnými. Nemoc je způsobena vysoce nakažlivým virem. První příznaky spalniček jsou stejné jako u běžného nachlazení (kašel, kýchání, slzení očí, oteklý obličej). Poté tělesná teplota stoupne na 40 °C. Druhý den nemoci jsou na vnitřním povrchu tváří vidět bílé skvrny připomínající krystaly soli (Velsky-Filatov-Koplikovy skvrny). U dítěte se objeví výtok z nosu, oči zčervenají, rozvíjí se světloplachost, výraz tváře se stává bolestivým a známky onemocnění se zvyšují. Během 2-3 dnů od zvýšení tělesné teploty se nejprve na obličeji, poté na těle objeví červené skvrny různých tvarů, které postupně splývají a šíří se do celého těla. Vyrážka obvykle trvá 3 dny, během kterých zůstává tělesná teplota velmi vysoká, poté se stav začíná zlepšovat. Infekce virem spalniček je nebezpečná zejména pro oslabené děti. Pamatujte, že pokud nejsou očkovány, mohou se spalničkami nakazit i další děti v rodině. Nemocné dítě je nakažlivé po dobu jednoho týdne od okamžiku, kdy se objeví příznaky onemocnění. Do úplného uzdravení nemůže být poslán do školky nebo školy. Děti do 8 měsíců věku spalničky onemocní velmi zřídka, protože mají imunitu předanou od své matky. Přestože očkování způsobuje spalničky u dětí jen zřídka, jde o poměrně závažné onemocnění. Nebezpečí spalniček je, že se mohou zkomplikovat zánětem středního ucha, plic nebo meningitidou. Existují případy hluchoty, poškození mozku a dokonce smrti. Čím je dítě starší, tím je onemocnění závažnější. Dítě může jít do školky (školy) 10 dní po objevení vyrážky. Měli byste předpokládat spalničky a zavolat lékaře, pokud: po příznacích charakteristických pro běžné virové onemocnění se stav dítěte zhorší, tělesná teplota stoupne na 40 ° C; objeví se vyrážka (červené skvrny), která začíná na obličeji, pak je zaznamenána v blízkosti uší, na okraji pokožky hlavy, krku a poté se rozšiřuje na trup, paže, nohy.

Zarděnky u dětí je mnohem mírnější než spalničky. V mnoha případech je doprovázena poruchou pohody. Někdy tělesná teplota mírně stoupá. Vyrážka o velikosti špendlíkové hlavičky se nejprve objeví za ušima, poté na obličeji a na celém těle. Charakteristickým příznakem je zvětšení a mírná bolestivost krčních a příušních lymfatických uzlin. Na dotek jsou hruškovité, pohyblivé, těstovité (šťavnaté). Někdy se může objevit svědění a otok v oblasti kloubu. Inkubační (skrytá) doba trvá 2-3 týdny. Zarděnky jsou velmi nebezpečné pro ženy v raném těhotenství. Infekce matky v prvních 3 měsících těhotenství způsobuje závažné vrozené vady dítěte. Rubeola u dětí není závažná. U starších dětí a dospívajících se mohou vyskytnout komplikace. Ujistěte se, že izolujete nemocné dítě od těhotných žen, stejně jako od neočkovaných dětí. Pokud se vaše dítě necítí dobře, zvrací nebo je extrémně ospalé, zavolejte svého lékaře. Vrozená zarděnka. U dětí s vrozenou zarděnkou (kongenitální zarděnkový syndrom) se může vyvinout progresivní panencefalitida (generalizovaná encefalitida). Příčinou je podezření na perzistenci nebo reaktivaci viru. K tzv. vrozenému syndromu zarděnek patří také hluchota, šedý zákal, mikrocefalie (vývoj mozku a lebky) a mentální retardace.
Rozdíl mezi spalničkami a zarděnkami. Na rozdíl od spalniček má zarděnka malý vliv na celkovou pohodu pacientů. Klinický obraz onemocnění však může připomínat spalničky. Zvětšení lymfatických uzlin v okcipitální oblasti, ve většině případů patrné okem, je výraznější u zarděnek. Prvky vyrážky, které tvoří exantém, jsou v průměru menší a bledší než u spalniček. Jednotlivé prvky vyrážky existují velmi krátkou dobu. Z hlediska diferenciální diagnostiky – stejně jako u spály a spalniček – mohou nastat potíže s rozlišením mezi zarděnkami a lékovým exantémem.

Spála začíná náhle bolestí v krku a zvýšenou tělesnou teplotou. Při vyšetření hrdla jsou viditelné zvětšené mandle, v některých případech s plakem, hltan je červený. Poté se objeví bodová vyrážka na vnitřní straně stehen, předloktí, v místech přirozených záhybů kůže (třísla, podpaží, kolena, lokty), na krku a horní části trupu. Vyrážka se rychle šíří do obličeje, na jejím pozadí je jasně viditelný bledý nasolabiální trojúhelník. Vyrážka je způsobena toxinem (jedem) vylučovaným streptokokem, zdrojem infekce. V prvních 3-4 dnech je jazyk pokrytý šedavě bílým povlakem, od druhého dne se stává jasně červeným se zvětšenými papilami - tzv. „malinovým jazykem“. Při poklesu tělesné teploty se na prstech rukou a nohou objevuje lamelární olupování kůže. Někdy je obtížné rozlišit bolest v krku způsobenou šarlami a virovou infekcí. V tomto případě musíte věnovat pozornost stavu jazyka. Nemocné dítě musí být izolováno. Šarlatová horečka je charakterizována vysokou tělesnou teplotou, bolestí v krku a jasně červenou tečkovanou vyrážkou na flexorových plochách, stranách hrudníku, břiše, vnitřní straně stehen a přirozených záhybech kůže. Oblast kolem úst zůstává bílá.

Meningitida(zánět mozkových blan) se liší v závislosti na mikroorganismech, které je způsobily. Vyrážky způsobené meningitidou u malých dětí jsou vzácné, pozorujeme je hlavně na zadní stěně hltanu. Obvykle je způsobují patogenní mikroorganismy zvané meningokoky. Pokud bakterie putují krevním řečištěm do jiných orgánů, to znamená, že dojde k meningokokové sepsi neboli meningokokémii, může se pod kůží objevit purpurově červená vyrážka. Příčinou vyrážky je krvácení z malých krevních cév, což je charakteristický znak meningokokémie. Okamžitě vyhledejte lékařskou pomoc, pokud vaše dítě vykazuje příznaky, jako je napětí svalů krku, vysoká tělesná teplota, časté zvracení, zvyšující se ospalost nebo světloplachost. V takovém případě musí být dítě co nejdříve převezeno do nemocnice, jen včasná pomoc mu může zachránit život. Velmi důležité: vyrážky s meningokokémií jsou ploché, purpurově červené, hvězdicovitého nebo nepravidelného tvaru, především na stehnech, hýždích a zádech. Typické projevy meningitidy nejsou vždy pozorovány a dítě ne vždy působí nemocným dojmem. Proto, pokud máte nějaké pochybnosti nebo podezření, je lepší zavolat lékaře.

Hemoragická diatézačasto se vyvíjí u těžkých infekčních onemocnění. Kromě poškození cév může být příčinou trombocytopenie a konzumní koagulopatie. Infekční-toxické formy purpury jsou charakterizovány intrafokálním petechiálním krvácením (viz foto). Známá je také fulminantní purpura, která se u dětí vyskytuje rychlostí blesku po spále nebo planých neštovicích, která je doprovázena hematurií a melénou, a také Waterhouse-Friedrichsenův syndrom s meningopneumokokovou sepsí. U dětí a dospívajících, méně často u dospělých, s meningokokovou sepsí se přibližně ve třech čtvrtinách případů rozvine kombinace purpury a makulopapulárního exantému. Při fulminantním průběhu – Waterhouse-Friedrichsenův syndrom – kožní krvácení splývají. U subakutní bakteriální endokarditidy se petechiální krvácení (infikovaná mikroembolie) vyvíjí primárně na konečcích prstů, pod nehty nebo pod jazykem ve formě kulatých, borůvkově černých a mírně bolestivých lézí o velikosti od špendlíkové hlavičky po zrnko čočky (Oslerova uzly nebo Janewayovy skvrny).

Streptoderma- kožní infekce, která často postihuje oblast kolem nosu a úst. Způsobují ho bakterie, které pronikají při poškození epidermis (škrábance, opar nebo ekzém). Někdy se streptodermie objeví při poškození kůže, pokud si dítě cucá prst, kouše si nehty nebo se škrábe v nose. Infekce může být způsobena bakteriemi, které se obvykle nacházejí na kůži a v nose. Prvním signálem streptodermie je zarudnutí kůže v blízkosti nosu a rtů. Poté se objeví malé puchýřky naplněné tekutinou, které prasknou a vytvoří medově žlutý strup. Infikovaná tekutina může způsobit další šíření infekce lymfatickými cévami, což způsobí zvětšení lymfatických uzlin na krku a obličeji. Někdy tělesná teplota stoupá.
Deskvamativní erytrodermie Leiner–Myssou. Toto onemocnění se vyskytuje u dětí v prvních 3 měsících života. Je charakterizována jasnou hyperémií, infiltrací a olupováním celé kůže. Na obličeji se vločkovité šupiny špinavě žluté barvy spojují a tvoří skořápku. Po odloupnutí šupin na těle se v záhybech objeví macerace, praskliny a sekundární infekce. U většiny dětí je počáteční lokalizací léze hýždě a tříselné záhyby. Mnohem méně častá je horní část těla, pokožka hlavy, obličej a podpaží. Kromě kožních změn jsou typické dyspeptické poruchy (nauzea, zvracení, plynatost, zácpa, průjem) vedoucí k hypovitaminóze, malnutrici, anémii z nedostatku železa a septickým komplikacím.

Kawasakiho nemoc– Přesná příčina Kawasakiho choroby není známa, ale předpokládá se, že je způsobena postinfekční autoimunitní reakcí. Onemocnění postihuje zpravidla malé děti do 5 let. Pokud není správně léčeno, může onemocnění způsobit vážné srdeční komplikace. Kawasakiho nemoc je diagnostikována na základě následujících pěti příznaků:
1. zvýšená teplota, která trvá déle než 5 dní;
2. zarudnutí očí (bezbolestná konjunktivitida);
3. zvětšené lymfatické uzliny na krku;
4. červené hrdlo, červený jazyk nebo popraskané rty, zarudnutí nebo otoky rukou a nohou.
5. výskyt vyrážky ve formě červených plochých nebo vyvýšených skvrn nebo puchýřů.
Pokud si myslíte, že vaše dítě může mít Kawasakiho chorobu, okamžitě zavolejte 911.
Akutní revmatická horečka(dříve se toto onemocnění nazývalo revmatismus) je častou příčinou srdečních chorob. Nejčastěji jsou postiženy děti od 5 do 15 let. Onemocnění vzniká vždy po infekci způsobené streptokokem (často po angíně). Infekce spouští autoagresivní reakci, kdy imunitní systém napadá tělu vlastní tkáň. To vede ke zvýšené tělesné teplotě, bolestem a otokům kloubů. V akutním průběhu revmatismu je pozorována roseolózní-erytematózní vyrážka. Vyrážka se obvykle objevuje v prvních dnech onemocnění. Skládá se z více povrchových skvrn různých velikostí, které se nacházejí na bočních plochách těla a na vnitřním povrchu horních a dolních končetin. Vyrážka je pomíjivá, ne šupinatá. Celkový zdravotní stav je špatný, objevuje se rychlá únava, ztráta chuti k jídlu, prstencovitá červená vyrážka na trupu, pažích a nohou. Pokud má dítě v poslední době angínu, zánět ucha nebo si stěžuje na bolesti a otoky kloubů, je nutné ho vyšetřit, aby se vyloučil revmatismus. Vyšetření se provádí zvláště pečlivě, pokud se na trupu a končetinách objeví prstencovitá červená vyrážka. Je třeba si uvědomit, že včasná diagnóza snižuje riziko rozvoje poškození srdce. Vyšetření musí být provedeno v nemocnici. Typicky jsou v krvi pacientů detekovány specifické antirevmatické protilátky. Diagnóza je potvrzena následujícími kritérii:
- artritida trvající 3 měsíce nebo déle;
- artritida druhého kloubu, která se objevila 3 měsíce nebo později po postižení prvního;
- symetrické poškození malých kloubů;
- výpotek v kloubní dutině;
- přetrvávající ztuhlost kloubu;
- tenosynovitida nebo burzitida;
- svalová atrofie;
- ranní ztuhlost;
- revmatoidní oční onemocnění;
- revmatoidní uzliny;
- rentgen
- osteoporóza, malá cystická restrukturalizace kostní struktury epifýz;
- zúžení kloubních prostor, kostní eroze, ankylóza kloubů;
- porucha růstu kostí;
- poškození krční páteře.
- přítomnost pozitivního revmatoidního faktoru;
- pozitivní nálezy z biopsie synoviální membrány.
Nejčastější lokalizací jsou genitálie. Jasně červené skvrny jsou viditelné kolem močové trubice u chlapců a na stydkých pyscích u dívek. Kůže v těchto oblastech má jasnou barvu a lesk. Může se objevit silný zápach podobný čpavku. Děti často pláčou při močení a v teplé lázni.
Kožní záhyby. Pokud je vyrážka omezena na záhyby kůže na horní části stehen a v oblasti třísel, může být příčinou problému nadměrná vlhkost. Poskytněte náležitou péči, včas odstraňte přebytečnou vlhkost a vyrážka zmizí sama.
Oblast hýždí a konečníku. Vyrážky v těchto místech jsou známkou drozdů. Pokud se aft objeví v oblastech pokrytých plenkami, podívejte se dítěti do úst a ujistěte se, že na vnitřní straně tváří nebo jazyka jsou bílé skvrny plísní. Nezaměňujte je s kapičkami mléka, které se po krmení snadno odstraní. Zvláště často se objevuje drozd po léčbě dítěte antibiotiky.
Celý povrch těla. Tato vyrážka je často spojena s celkovou alergickou reakcí nebo zánětem kůže nazývaným dermatitida. Zejména u dětí s rodinnou anamnézou tohoto onemocnění může být časným projevem atopické dermatitidy. Často se vyskytuje při použití pracích prášků s biopřísadami nebo kapalinou na máchání tkanin. V této situaci existují dva důvody pro vyrážku: velmi citlivá pokožka dítěte a vystavení chemickým látkám podobným amoniaku.

Potničky velmi často se vyvíjí v důsledku přehřátí u malých dětí, pokud jsou zavinuty a zabaleny příliš těsně a v místnosti je horko. Jedná se o běžnou drobnou svědivou vyrážku a puchýřky, které při prasknutí tvoří bledě červenou vyrážku v místech, kde se hromadí potní žlázy: na obličeji, krku, ramenou, hrudníku, loktech, tříselných záhybech, pod koleny.
Novorozenecké akné- Jedná se o drobné bílé vyrážky umístěné pod kůží v oblasti nosu a tváří novorozenců. Nesvědí a neobtěžují miminko. Novorozenecké akné je známkou ucpání mazových žláz s hustým výtokem. Toto je běžný jev u novorozenců a nevyžaduje další léčbu. Tento typ vyrážky je také známý jako neonatální akné nebo (abychom byli více vědečtí) neonatální cefalická pustulóza. Postihuje asi 20–30 % dětí v prvních týdnech a měsících života. Novorozenecké akné není nakažlivé onemocnění, je neškodné a nevyžaduje léky ani jinou specifickou léčbu. Tyto pupínky, které jsou soustředěny na obličeji, krku a pokožce hlavy, nemají komedony – ucpaný pór. Zřídka hnisají a tvoří výrazná ložiska zánětu a nejčastěji vypadají jako změny struktury kůže (v některých případech je lze zjistit pouze pohmatem) nebo zarudlé pustuly. Lékaři spojují výskyt neonatální cefalické pustulózy se zlepšením hormonálního pozadí novorozence a také nadměrnou kolonizací kůže některými druhy kvasinkových hub, které jsou běžně součástí mikroflóry. Novorozenecké akné není třeba „vysušit“ ani léčit lidovými prostředky, jako je měsíčková tinktura – za prvé to poškozuje jemnou dětskou pokožku a za druhé může způsobit alergickou reakci, která povede ke zhoršení léze. Obvykle postačí běžná pravidelná hygiena. Ve většině případů onemocnění odezní samo a bez zanechání stopy během 1 až 3 měsíců. Pokud je hojení pomalejší než obvykle, lékař předepíše masti k urychlení.
Ale pozor - výskyt pupínků u dítěte ve věku 3-16 měsíců, častější u chlapců, může znamenat příznak složitějšího a nepříjemnějšího onemocnění, dětské akné. Tyto pupínky vypadají téměř „jako dospělí“ – mají mazovou nebo černou aknózní hlavu, zdroj zánětu, který může vést ke vzniku jizvy. Kojenecké akné, které vzniká v důsledku zvýšené produkce androgenů, vyžaduje důkladnou odbornou léčbu.
Purpura. Na rozdíl od jiných vyrážek, fialovo-červeno-hnědá vyrážka jsou malé krevní výrony na kůži a sliznicích. Jejich velikost se může pohybovat od velikosti špendlíkové hlavičky až po 2-3 cm.Purpura téměř vždy ukazuje na vážné onemocnění. Nadměrné krvácení je spojeno s porušením struktury krevních destiček, nedostatečností faktorů srážení krve nebo patologií stěn krevních cév umístěných pod kůží (kapiláry). K narušení struktury nebo snížení počtu krevních destiček může dojít v důsledku užívání léků, alergií, virové infekce nebo tvorby protilátek v krvi proti vlastním tkáním a buňkám. K takovým krvácením dochází také při meningokokové sepsi. Další příčinou trombocytopenie může být poškození kostní dřeně.
Vyrážka po bodnutí hmyzem.
Hmyzí štípnutí. Nejčastěji jsou děti kousány krev sajícím hmyzem: komáři, štěnice, blechy, koně, klíšťata, ale i vosy, včely, čmeláci, někdy mravenci, někteří brouci. Některé děti na kousnutí hmyzem nereagují vůbec, jiné reagují prudce. Stopy po kousnutí obvykle zmizí po 2-3 dnech. U některých dětí se však může vyvinout alergická reakce na sekrety hmyzu. V těchto případech se na kůži tvoří velké, velmi svědivé červené skvrny, které se mohou při škrábání infikovat. V našem podnebném pásmu děti nejvíce trpí štípnutím komárů, pakomárů a často také blechami. Abyste se v létě vyhnuli štípnutí hmyzem, oblékejte dětem zejména večer ponožky, košile s dlouhým rukávem a tenké kalhoty. Můžete použít repelenty proti komárům. Ošetřete své mazlíčky proti blechám. V domácnostech můžete použít spreje proti komárům a zakrýt okna ochrannými sítěmi.
Svrab. Toto onemocnění je poměrně časté. K infekci dochází od pacienta se svrabem. Roztoč svrab proniká kůží a klade tam vajíčka. Výsledkem je svědivá vyrážka podobná ekzému. Obvykle jsou malé, šedo-perleťové, často lokalizované mezi prsty, na přední ploše zápěstí, pod podpaží, na kůži břicha, kolem genitálií. Svědění je zvláště silné v noci, když se kůže zahřeje. Intenzivní svědění při škrábání podporuje infekci. K infekci svrabem dochází přímým blízkým fyzickým kontaktem nebo přes lůžko pacienta.
Vši. Pokud se objeví svědění v oblasti pokožky hlavy, mohou být příčinou vši. V poslední době se stále častěji objevuje zavšivení (pedikulóza).
Kožní útvary.
Bradavice. Jedná se o malé, tvrdé útvary, které se objevují jednotlivě nebo ve skupinách na povrchu kůže. Způsobuje je virus, který infikuje buňky horních vrstev kůže a způsobuje jejich přemnožení. Bradavice se obvykle nacházejí na prstech, chodidlech, kolenou a obličeji. Nejčastěji se vyskytují u dětí a mladých lidí. Někdy bradavice u dětí zmizí do 3 let, což je doba, po kterou se s nimi imunitní systém vyrovná. Bradavice na chodidlech mohou být bolestivé. Virus se přenáší přímým kontaktem, ale ne tak snadno jako jiné virové infekce. Pokud má tedy dítě bradavice, nemělo by mu být zakázáno plavat v bazénu ani přijímat další bezpečnostní opatření kromě osobní hygieny.
Diagnóza onemocnění
Určení vzhledu vyrážky.
Pokud se objeví vyrážka, pečlivě ji prozkoumejte a pokuste se určit následující parametry: Pozornost! Protože některé typy vyrážek mohou být příznakem nakažlivých onemocnění, nedotýkejte se vyrážky bez speciálních rukavic. Po vyšetření pacienta s vyrážkou byste si měli důkladně umýt ruce mýdlem.
Takže při externím vyšetření vyrážky byste měli určit:
1. Vztah prvku vyrážky k okolní kůži: v jedné rovině s kůží, vyvýšený nebo konkávní.
2. Barva (barva) skvrn vyrážky. Pokud jsou na kůži vyrážky různých barev, určete barevné možnosti.
3. Velikost, jasnost a tvar hranic prvku vyrážky
4. Lehce zatlačte na prvek vyrážky a ostře vyjměte prst - zkuste si všimnout, zda vyrážka při stisknutí zbledne nebo zda její barva zůstane po stisknutí nezměněna.
Po 1-2 hodinách vyrážku znovu prohlédněte a pokračujte v jejím sledování během několika příštích dnů. Při každém novém vyšetření si zkuste všimnout, jak se změnily předchozí prvky vyrážky. Při jmenování lékaře je velmi důležité říci o všech znatelných změnách vyrážky.
Kromě vnějších příznaků vyrážky byste měli vyhodnotit:
1. Celkový stav pacienta a přítomnost dalších příznaků onemocnění: horečka, bolest hlavy, průjem, zvracení, ospalost, apatie
2. Zjistěte, zda v nedávné minulosti měl nemocný kontakt s pacienty s infekčními chorobami, toxickými látkami nebo léky.
Pokud se objeví vyrážka, měli byste okamžitě zavolat lékaře: Ve všech případech vyrážky s vysokou teplotou (nad 39 C), progresivním zhoršováním stavu pacienta, těžkou dušností (ztížené dýchání), otokem obličeje nebo jazyka, silnou bolestí hlavy, zvracením, ospalostí nebo ztrátou vědomí, nebo v případech, kdy je prvek vyrážky tmavě vínový, hnědý nebo černý, nachází se mírně hluboko v kůži a při stisknutí nebledne, je třeba pacienta co nejdříve převézt do nemocnice!
Je obvyklé rozlišovat šest „primárních“ běžných „flekatých“ vyrážek:
- první nemoc jsou spalničky,
- druhá nemoc je spála,
- třetí nemoc je zarděnka,
- čtvrté onemocnění - infekční mononukleóza,
- pátá nemoc - erythema infectiosum,
- šestou nemocí je infantilní roseola (náhlý exantém).
V některých případech je pro retrospektivní diagnostiku infekčních onemocnění u dětí nutné vzít v úvahu sekundární prvky vyrážky. Takže u spalniček, po vyblednutí primárních prvků vyrážky, je pozorována pigmentace a poté peeling podobný pityriáze; u šarlatové horečky se lamelární olupování kůže dlaní a nohou objevuje ve 2. týdnu onemocnění, kdy vyrážka již zmizela. Povaha skvrn může mít také důležitou diagnostickou hodnotu. Pro spalničky jsou tedy charakteristická malá ložiska nekrózy na sliznici v oblasti tváří ve formě skvrn - Velsky-Filatov-Koplikovy skvrny. U tyfu jsou pozorována malá krvácení na přechodném záhybu spojivky (znak Chiari-Avtsyn) a na kořeni malého jazyka (Rosenbergův enantém). Šarlatová horečka je charakterizována omezenou hyperémií v hltanu, dosahující tvrdého patra. Afty - povrchové vředy vytvořené z váčků a lokalizované na sliznici dutiny ústní - jsou častější u malých dětí a jsou charakteristické pro herpetickou infekci (aftózní stomatitida).
Léčba onemocnění
Urgentní péče
Prosím, pokud se u vašeho dítěte objeví vyrážka, která se vám zdá podezřelá, a zejména pokud je kombinována s dalšími příznaky (letargie, horečka, průjem, zvracení), okamžitě volejte lékaře!
V některých případech vyrážka zmizí sama o sobě - virová infekční onemocnění, jako jsou spalničky, zarděnky, plané neštovice. V případě šarlatové horečky je nutné předepisovat antibakteriální léky. Pokud je zjištěn roztoč svrab, je nutná jednoduchá léčba. Pokud je vyrážka alergické povahy, pak by měl být alergen stanoven pomocí kožních testů a měl by být vyloučen jeho účinek na tělo. V případě kožních onemocnění je nutné léčit, nezmizí samy o sobě, ale pouze lékař může předepsat léčbu s přihlédnutím k celkovému stavu těla. V každém případě, než se obrátíte na lékaře, je samoléčba zaměřena na zmírnění příznaků - pokud teplota stoupá, musíte dítěti podat antipyretické léky, a pokud je silné svědění, antihistaminika. S vyrážkou opatrně, protože v některých případech je nutné předepsat antibiotika a specifickou léčbu
Konzervativní léčba
Plané neštovice. Pokud se tělesná teplota dítěte zvýší, lze podat paracetamol. Hlavním problémem planých neštovic je však svědění. Jeho závažnost pomohou snížit antialergické léky, které se užívají pouze na doporučení lékaře. Skvrny a bubliny jsou rozmazané zářivě zelenou (brilantní zelenou). Malé děti mohou nosit bavlněné palčáky a stříhat si nehty nakrátko. Dítě musí být izolováno od ostatních dětí, dokud krusty nezaschnou. Nemůže navštěvovat školku ani školu. Je třeba zdůraznit, že u malých dětí je riziko infekce puchýřky mnohem vyšší než u starších. Pokud se z puchýřů uvolňuje mléčná nebo nažloutlá tekutina, je to známka infekce. V tomto případě je nutné použít antibiotika. Pokud se kromě vyrážky objeví další příznaky, jako je velmi vysoká tělesná teplota nebo napětí svalů na krku, je nutná vhodná léčba před předpisem lékaře.
Erythema infectiosum. Pokud se tělesná teplota zvýší, musíte dítěti podat paracetamol a dostatek tekutin pro zlepšení pohody a snížení tělesné teploty. Lékař musí potvrdit diagnózu a zkontrolovat další komplikace. Léčba erythema infectiosum je symptomatická a je zaměřena na snížení tělesné teploty a zlepšení pohody.
Spalničky. Ke snížení teploty můžete použít paracetamol, otřít chladnými vlhkými ubrousky a dát dítěti dostatek pití. Dokud se tělesná teplota normalizuje a vyrážka nezmizí, dítě by mělo ležet v posteli. V místnosti by nemělo být jasné světlo, které dráždí oko, ale není třeba ani ztmavovat. Dítě by nemělo namáhat zrak – číst, dívat se na televizi. Lékař by měl vždy potvrdit diagnózu spalniček a s přihlédnutím k možným komplikacím rozhodnout o nasazení antibiotik. Lékař také v případě potřeby předepisuje další testy.
Zarděnky. U zarděnek není nutná jiná léčba než snížení tělesné teploty, zvláště u starších dětí. Klid na lůžku po dobu vyrážky a zvýšení tělesné teploty neuškodí.
Meningitida. Léčba meningokokové sepse (otravy krve) nebo meningokokové meningitidy by měla být zahájena ihned po diagnóze v nemocnici. Onemocnění je doprovázeno vysokou úmrtností.
Spála. Dítě se spálou by mělo zůstat v posteli a pít hodně tekutin. Paracetamol sníží tělesnou teplotu a zmírní bolest v krku. Vzhledem k tomu, že spála je bakteriální infekce, používají se v léčbě antibiotika: penicilin, erytromycin atd. Děti starší 2 let se většinou léčí doma, ale pokud jsou v rodině další děti, které nelze izolovat, je pacient umístěn v nemocnici.
Streptoderma. Je nutné okamžitě předepsat léčbu, protože se velmi rychle šíří a přímým kontaktem nebo sdílením stejného ručníku může způsobit onemocnění dalších členů rodiny.
Akutní revmatickéEnebeská horečkaAdka. Léčba se provádí dlouhodobě, po dobu 1,5-2 měsíců, s použitím antibiotik, hormonů a dalších léků.
Herpes, herpes zoster. U těchto stavů je důležité udržovat pokožku čistou, aby se zabránilo infekci. V místě vyrážky můžete kůži omýt mýdlem a vodou, navíc použijte nějaké dezinfekční prostředky (antiseptika), ty však způsobují pálení. K léčbě se používají i speciální masti, krémy nebo tablety. Měly by být použity okamžitě, jakmile se objeví pocit pálení. Pokud puchýře prasknou, je třeba použít antibiotika podle pokynů lékaře, aby se zabránilo infekci.
Furuncle. Místo varu by mělo být překryto sterilním obvazem, pokud je to možné, nebo obvazem s vhodnými léky podle doporučení lékaře. Dítě by mělo používat samostatný ručník, aby se snížilo riziko infekce ostatních členů rodiny. Nemůžete zmáčknout, propíchnout nebo odříznout horní část varu - to přispívá k šíření infekce hlouběji do těla. Na vředy byste také neměli přikládat zahřívací obklady. Vaření způsobuje silný zánět, otok a bolest. Hluboce umístěné vředy vyžadují chirurgický zákrok. Léčba by měla být prováděna pouze podle pokynů lékaře.
Alergická vyrážka u dítěte. Pokud se objeví alergická vyrážka, ujistěte se, že se tělesná teplota dítěte nezvýšila, dýchá volně a jeho zdraví není ovlivněno. Zkuste si vzpomenout, jaká nová jídla jste v posledních dnech zavedli do jídelníčku svého dítěte, jaký prášek jste používali při mytí, zvláště pokud se objevila vyrážka na pásech, gumičkách, oblečení, užívali jste nějaké léky, jako jsou antibiotika nebo aspirin? Aspirin by neměl být podáván dětem mladším 12 let. Pokud si myslíte, že je alergie způsobena tímto lékem, přestaňte jej užívat a zavolejte místnímu lékaři. Pokud je vaše dítě náchylné k alergickým reakcím a bolestivě reaguje na různé faktory životního prostředí, omezte na minimum množství chemikálií, se kterými může přijít do styku dětská pokožka, stejně jako kosmetiku, mýdla a krémy. Používejte mýdla, která na pokožku působí neutrálně, dětskou pokožku spíše hydratují, než aby ji vysušovali. Tyto produkty lze zakoupit v lékárně. Pokud i přes vaši snahu vyrážka přetrvává, můžete podle doporučení lékaře užívat antihistaminické tablety a krémy. Úkolem lékaře je určit typ alergie a její příčinu. To lze provést pomocí alergických testů s nejběžnějšími alergeny (trávy, pyl, chlupy domácích zvířat, prach, plísně). Testy provádí alergolog.
Alergické projevy jsou v té či oné míře pozorovány u 50–60 % dětí. Vaším úkolem je v silné míře zabránit rozvoji alergií, předcházet nemocem jako je průduškové astma, astmatická dermatitida, senná rýma, které se mohou objevit, pokud nebudete věnovat pozornost alergické vyrážce. Všechny otázky týkající se diagnostiky a léčby alergií může vyřešit pouze lékař. U něj se můžete poradit s výživou při potravinových alergiích, ale i klimatoterapií při pylové alergii. Pokud je alergická vyrážka doprovázena potížemi s dýcháním, okamžitě volejte záchranku – je to životu nebezpečné! Přečtěte si více o mechanismech vzniku, projevech a léčbě alergií
Plenkový erytém. Abyste předešli plenkovému erytému, je nutné udržovat pokožku vašeho miminka dokonale čistou. Po každém výtoku moči nebo stolice musíte dítě umýt teplou vodou a mýdlem, namazat pokožku dětským krémem, aby odpuzoval vlhkost. Nepoužívejte plenky nebo kalhotky vyrobené ze syntetických materiálů. Nepoužívejte mastek nebo pudry, protože by se lepily a dráždily pokožku. Velmi dobré je nechat dítě v teplé místnosti bez plen, aby pokožka mohla dýchat (vzduchové koupele). Pleny perte pouze s přípravky určenými na dětské oblečení, dobře je vymáchejte v čisté vodě, osušte a vyžehlete horkou žehličkou. Nepoužívejte prací prostředky. Pokud vyrážka trvá déle než 2-3 dny, měli byste se poradit s lékařem. Miminko co nejčastěji zaviňte a nechte ho bez plen co nejdéle.
Potničky. Abyste zabránili bodavému horku, oblečte děti přiměřeně počasí a používejte pouze bavlnu, nikoli syntetické tkaniny. Pokud se vaše dítě potí, dejte mu koupel a převlékněte ho. Nepřehřívejte své dítě. V případě potřeby na doporučení lékaře použijte léky ve formě mastí. Po hygienickém mytí pokožky (koupel, vzduchová lázeň) vyrážka obvykle zmizí beze stopy.
Purpura. Pokud vyrážka nezmizí tlakem, je to známka purpury. Pokud je přítomen, měli byste se ve všech případech poradit s lékařem. Léčba je předepsána pouze lékařem po speciálních krevních testech.
Hmyzí štípnutí. Umyjte místo kousnutí mýdlem a vodou a poté je ošetřete zářivě zelenou nebo speciálním krémem. Ke snížení svědění používejte antihistaminika (suprastin apod.) v tabletách nebo sirupu. Pokud je hodně kousnutí nebo se rozvinula závažná reakce (svědění a otok), měli byste se poradit s lékařem, abyste získali doporučení pro léčbu.
Svrab. Léčba svrabu se provádí speciálními mastmi na doporučení lékaře. Všichni členové rodiny by měli být ošetřeni současně a postel a oblečení by měly být důkladně vyprány a vyvařeny nebo vyžehleny horkou žehličkou.
Vši. K léčbě vši můžete kromě speciálních past a mastí, které vám doporučí lékař, použít petrolejovo-olejový obklad. K tomu smíchejte petrolej a olej v poměru 1:1, naneste na pokožku hlavy a vlasy, zakryjte hlavu igelitem, nahoře uvažte šátek a nechte 30 minut působit.
Bradavice. Pokud má vaše dítě pouze jednu malou bradavici, nedotýkejte se jí, samovolně zmizí. Pokud je bradavice velká, bolestivá (na chodidle), nebo je jich více, nebo se nachází v místě, kde dochází k tření, je třeba kontaktovat dermatologa nebo kosmetickou ordinaci, kde vám kvalifikovaně poradí. a bude provedeno ošetření. Bradavice, zejména na obličeji nebo v okolí genitálií, neléčujte sami, protože to může vést k nebezpečným komplikacím.
Atopický ekzém. I když je kojenecký ekzém dobře léčitelný, proti dědičné predispozici dítěte k němu jste bohužel bezmocní. Pokud vaše dítě zdědilo ekzém, sennou rýmu nebo astma, vaším cílem je vyhnout se faktorům vnějšího prostředí, které mohou tento stav zhoršit, bez ohledu na léčbu.Pokud kojíte, držte své dítě uvnitř co nejdéle kvůli jeho nebo její zdraví. Kojení po dobu až šesti měsíců oddálí nástup příznaků seborey a zjemní je. Do jednoho roku věku dítěte byste také měli ze svého jídelníčku vyloučit kravské mléko, vejce, pomerančový džus a pšenici. Tyto alergeny ekzém zhoršují. Při nákupu kojenecké výživy si dejte pozor na obsah uvedených produktů jako přísad. Na umělou výživu musíte dítě převádět postupně, počínaje zeleninou, ovocem, masem, pohankovou dětskou kaší bez mléka. A konečně, některé děti špatně reagují na potravinářské přídatné látky a barviva, proto zkontrolujte složky označené E na etiketách potravin.
Alergie na roztoče často způsobuje ekzémy a astma, proto byste měli proti tomuto alergenu přijmout nezbytná opatření. Náplasti na drobná poranění kůže by měly být hypoalergenní. Vlněné látky v přímém kontaktu s pokožkou mohou také způsobit ekzém, takže pokud se vlněným věcem nemůžete úplně vyhnout, noste je přes bavlněné spodní prádlo. Bohužel chlupy a srst domácích zvířat jsou také potenciálními příčinami alergií. Je však velmi těžké oddělit dítě od jeho mazlíčka, takže než si do domu přivedete nějaké zvíře nebo ptáčka, dobře si to rozmyslete. Emocionální stres může způsobit více škody než užitku, když vám lékař doporučí, abyste se svého mazlíčka zbavili. Z mnoha původců ekzému jsou nejsilnější prací prášky, aviváže, vonná mýdla, perličkové koupele a šampony. I když mnoho z těchto produktů má více inertních náhražek. Stává se, že dítě v noci při zahřátí kůže hodně svědí. Pak mu můžete po ostříhání nehtů nasadit speciální palčáky. Nakonec by rodiče měli přísně dodržovat rady lékaře a používat pouze ty masti, které předepsal.
Každý rodič samozřejmě chce, aby jeho dítě mělo zdravou, čistou a jemnou pokožku, aby nemělo ekzémy. Proto vězte, že miminko časem z tohoto nepříjemného stavu vyroste. A pokud ne, pak mu přijdou na pomoc moderní léčebné metody. Každý by navíc měl vědět, že ekzém není nakažlivý a dítě není třeba izolovat ani nijak speciálně léčit. Z různých typů ekzémů musí lékař přesně určit, kterým dítě trpí, aby mohl předepsat správnou léčbu.Na nesnesitelné svědění může lékař předepsat antihistaminikum a dítě neustále sledovat. Obecně se léčba ekzému skládá z kombinace změkčovadel (oleje, tuky, voda) a steroidů.
Emolienty jsou kombinací oleje, tuku a vody. Patří sem masti, krémy, pleťové vody nebo tekuté přísady do vody. Emolienty jsou určeny pro každodenní péči o pleť. Chrání ji před vysycháním, zachovávají její hebkost a pružnost. Emolienty zabraňují svědění a dalším zánětům. Jedná se o nejšetrnější léky, na rozdíl od steroidů používaných v léčbě. To je zvláště důležité vzít v úvahu u závažných případů ekzému, kdy steroidy absorbované kůží mohou způsobit nežádoucí vedlejší účinky. Při používání změkčovadel musí být rodiče velmi opatrní, aby ani v mikrodávkách nevnesli na pokožku dítěte žádné další chemikálie, které mohou mít na rukou. Změkčovadlo se nejlépe používá po koupání. Krouživými jemnými pohyby vetřete do pokožky dítěte. Děti reagují na různé druhy změkčovadel různě, proto se snažte najít to, které vašemu dítěti nejlépe vyhovuje. Pokud je vaše dítě citlivé například na lanolin, vyhněte se přípravkům, které jej obsahují. Emolienty lze používat nepřetržitě. Někdy se doporučuje po nanesení produktu pokrýt tuto oblast pokožky měkkým hadříkem, aby se zlepšil proces vstřebávání. Navíc tímto způsobem můžete zabránit ušpinění ložního prádla. Zvláště potřebné jsou změkčovače vody. Voda má obvykle vysoký stupeň tvrdosti, a proto pokožku velmi vysušuje. Stává se také, že pouhé odmítnutí koupele na nějakou dobu zmírňuje suchou pokožku a výrazně zlepšuje pohodu dítěte. Ale je užitečné sedět ve vodě se změkčující přísadou po dobu 15-30 minut. Snažte se však vyhnout vonným detergentům, jako je mýdlo a šampon, protože ničí přirozenou olejovou vrstvu na pokožce vašeho dítěte. Alternativou jsou hydratační krémy nebo oleje, které jsou zcela inertní, ale velmi účinné. Ale chci vás varovat: stejně jako změkčovadla koupel velmi klouže, proto nenechávejte dítě ve vaně samotné bez dozoru. Po koupeli se dítě nemusí osušit, ale jednoduše osušit měkkým ručníkem, poté by měl být na pokožku dítěte aplikován zvlhčovač nebo olej.
Steroidní krémy zmírňují zánět kůže a zabraňují svědění. Jejich účinnost závisí na koncentraci léčiva. Pamatujte na obecné pravidlo: měli byste používat nejmírnější steroidní krémy, které pouze kontrolují onemocnění. Příliš silný steroid může proniknout kůží do krve a po delším užívání teoreticky vést k nepředvídatelným následkům. Nejbezpečnější je jednoprocentní hydrokortizonová mast. Dá se používat každý den i na obličej. Někdy se u těžkých ekzémů používají silnější steroidní krémy, ale pouze na krátkou dobu a pod přísnou kontrolou, periodicky se střídají s dosti slabými steroidními látkami. Pokud po nanesení krému na pokožku vytvoříte tenký obklad z filmu, bude se lék lépe vstřebávat. Někdy se v nejtěžších případech používají slabé perorální steroidy, jako je prednisolon, který je téměř neškodný, ale velmi účinný. Ačkoli antihistaminika proti svědění obvykle přicházejí ve formě krémů, je lepší se jim vyhnout, protože nejsou příliš účinné. Kromě toho mohou obsahovat přísady, které způsobují alergie u dětí. Nesedativní antihistaminické tablety a sirupy, užívané pouze jednou denně, celkem dobře zmírňují podráždění pokožky.
Na které lékaře se obrátit v případě onemocnění?
Pohotovostní lékař
Rodinný doktor
Specialista na infekční onemocnění
Alergolog
Dermatolog
Imunolog
Revmatolog
Často se u dětí v prvním roce života objeví kožní vyrážka. Některé vyrážky jsou fyziologické, jiné nutí rodiče, aby se stali pravidelnými návštěvníky ordinace dětského lékaře.
Kompetentní odborník vždy rozliší alergické projevy od infekčních onemocnění, pomůže upravit životní styl dítěte a vybere účinnou terapii. Zveme vás k rozhovoru o alergických vyrážkách, jejich projevech, příčinách a metodách léčby.
Alergická vyrážka na těle dítěte
U kojenců není imunitní systém ještě plně vyvinutý, takže sebemenší kontakt s dráždivou látkou může způsobit negativní reakci těla. Je třeba poznamenat, že alergie se může objevit okamžitě nebo po nahromadění alergenu.
Příčiny alergické vyrážky:
- Mateřské mléko obsahuje alergen. Pokud kojící žena nedodržuje speciální dietu, pak existuje riziko vyrážky u dítěte.
- Při zavádění příkrmů kojencům od 6 měsíců způsobil přípravek alergickou reakci. V takovém případě může matka rychle určit, že jsme dráždidlo a kontakt s ním vyloučit.
- Používání domácí chemie a kosmetiky pro kojence. Dokonce i produkt označený jako „hypoalergenní“ může způsobit vyrážku.
- Užívání léků. Jakékoli léky mohou způsobit negativní reakci, proto buďte opatrní při podávání vitamínů, antivirotik, sirupů a antibiotik.
- Mezi další faktory patří mráz, ultrafialové paprsky, bodnutí hmyzem, prach, tabákový kouř, zvířata nebo pyl.
Je třeba poznamenat, že následující faktory mohou způsobit alergickou vyrážku:
- Během těhotenství měla žena toxikózu.
- Nastávající maminka si při nošení miminka nehlídala jídelníček.
- Předčasné odmítnutí prsu nebo jiné důvody pro přechod na umělou výživu.
- Novorozenec trpěl těžkou virovou infekcí.
- Slabá imunita.
- Autoimunitní patologie.
- Špatné prostředí.
- Genetická predispozice.
Co je alergická vyrážka u dětí?
Příznaky:
- Akné na nohou, předloktí, tříslech, břiše a tvářích.
- Karmínové puchýře.
- Bílé puchýře s červeným okrajem jsou známkou těžké obří kopřivky.
- Svědění a pálení kůže.
- Serózní jamky při ekzémech.
- Červené skvrny mohou přecházet.
- Seboroické šupiny na pokožce hlavy a obočí.
- Zvýšení teploty.
- Přichycení houbové nebo bakteriální infekce při škrábání.
Alergická vyrážka u kojenců může být lokalizována na různých částech těla. V závislosti na typu alergenu existují následující typy vyrážky:
- Malá dutina s hnisem uvnitř ( puchýřek).
- Nad kůží se zvedá bulka - plaketa.
- Papula– pupínek o průměru přibližně 5 mm, který lze nahmatat. Neexistuje žádná prázdnota.
- Bod- oblast kůže, která má jasně červenou barvu. Při palpaci nejsou žádné zhutnění.
- Dutina s tekutinou o velikosti cca 0,5 cm (váček), pokud je průměr větší, pak je to bublina.
Další znaky:
- Trhání.
- Zarudnutí nosních cest.
- Kýchání.
- Průhledný soplík.
- Kašel a sípání.
- Nevolnost.
- Častá regurgitace.
- Kolika.
- Nadýmání.
- Špatný spánek a náladovost.
- Nebezpečným příznakem je otok hrdla, tváří a rtů. V takové situaci okamžitě zavolejte sanitku.
Při sebemenším projevu alergie byste měli okamžitě kontaktovat svého pediatra.
Jak vypadá alergická vyrážka u dětí na fotografii?
Odborníci zdůrazňují:
- Dermatitida.
- Diatéza exsudativního typu.
- Kopřivka.
Pojďme se podívat na jednotlivé typy alergické vyrážky.
Dermatitida

Během onemocnění je pozorován zánět kůže. Odrůdy:
- Kontakt – vzniká při kontaktu s dráždivou látkou. Pokud si dítě poškrábe vyrážku, může se nakazit patogenními bakteriemi.
- Atopická dermatitida - šarlatové krusty s ichor. Léčba je poměrně složitá, dlouhá a vyžaduje neustálé sledování alergologem.

Vnímaví jsou kojenci ve věku od 6 do 1 roku. Příznaky:
- Svědivé léze s tekutinou.
- Špatný sen.
- Podrážděnost.
- Po chvíli zanícená místa vyschnou a pokrývají se svědivou krustou.
Rodiče by měli zajistit, aby si dítě rány neškrábalo, protože se mohou nakazit. V případě vážné patologie postihuje léze hluboké tkáně, ovlivňuje nervový systém a stav dítěte se stává kritickým.
Kopřivka

Nejběžnější typ alergické vyrážky. Formy onemocnění:
- Snadný.
- Průměrný.
- Těžký.
Pokud máte malé dítě, pak v lékárničce nesmí chybět antihistaminikum. Alergii totiž může způsobit jakákoliv látka.
Jak aplikovat na alergickou vyrážku u dítěte?
Léčba vyrážek na kůži kojence začíná návštěvou dětského lékaře, dětského dermatologa a alergologa.
Hlavní fáze terapie:
- Eliminace kontaktu s alergenem.
- Kontrola výživy.
- Výběr léků.
- Pomocí tradičních metod.
Léčba drogami
Jaký lék lze použít? K odstranění alergické vyrážky u dítěte může odborník předepsat:
- Antihistaminika - Suprastin, Fenistil, Citrine, Erius a další. Lék se vybírá v závislosti na dráždivosti a věku dítěte.
- Masti a krémy pro topickou aplikaci. Nejčastěji je vyrážka rozmazaná Bepanten, Vundehil a Fenistil.
- Sorbenty pro odstranění toxinů a alergických složek z těla. Svou účinnost prokázaly Polysorb, Enterosgel a Laktofiltrum.
- Sedativa.
- Kortikosteroidy jsou hormonální léky, které jsou vyžadovány v těžkých případech onemocnění.
- Diuretikum – potřebné pro silné otoky.
etnověda
Používá se jako doplněk k hlavnímu ošetření:
- Koupele s léčivými bylinami: heřmánek, měsíček, provázek nebo šalvěj.
- Odvar z měsíčku lékařského se podává před jídlem, 1 polévková lžíce.
- Nálev z kopřivy.
Přípravky lze používat pouze se souhlasem lékaře.
Preventivní opatření
- Temperujte dítě.
- Nezapomeňte se projít na čerstvém vzduchu.
- Pravidelně podávejte vitamín-minerální komplexy.
- Minimalizujte používání kosmetiky a chemikálií pro domácnost.
- Dětské oblečení by mělo být vyrobeno z přírodních tkanin.
- Provádějte mokré čištění denně.
Samoléčba alergické vyrážky může vést ke zhoršení onemocnění.
Alergická vyrážka
Jak rychle zmizí příznaky alergické vyrážky?
Kožní a alergické vyrážky se objevují po kontaktu dermis s vnějším dráždidlem nebo po konzumaci určitých potravin. Histaminová reakce je doprovázena zarudnutím, otokem tkání, silným svěděním a tvorbou malých puchýřků.
Léčba onemocnění se provádí mastmi pro vnější použití, antihistaminiky a léčivými látkami. Kolik dní trvá, než alergická vyrážka zmizí, závisí na stupni poškození kůže, přítomnosti komplikací a délce kontaktu s dráždivou látkou.
Jak dlouho trvá, než pupínky z potravinové alergie zmizí?
Nejčastěji tento typ onemocnění postihuje malé děti, je to způsobeno dědičnou predispozicí, nezformovaným imunitním systémem a nedostatečností trávicího traktu.
Vyrážky se tvoří na obličeji, v ústech nebo po celém těle. Sliznice silně otékají, zčervenají, způsobují bolest a pálení. Ke zmírnění stavu musí pacienti užívat antihistaminika, což pomůže rychle snížit otoky a zmírnit křeče měkkých tkání.
Puchýře zmizí za 3-5 dní, pokud vyloučíte alergen ze své stravy. V tomto období dojde k úplnému vyloučení dráždivé složky z těla. Enterosorbenty a antioxidanty pomáhají urychlit proces a snížit vyrážky.
Rekonvalescence je zpožděna při souběžných onemocněních trávicího traktu, při škrábání pupínků, zánětech a hnisání měkkých tkání. V takových případech je nutné použití protizánětlivých mastí, regenerace trvá až 2–4 týdny.
Kožní vyrážky způsobené kopřivkou

Patologie se vyskytuje v akutní nebo chronické formě, která určuje, jak dlouho přetrvávají klinické projevy onemocnění. V akutních případech se vyrážka objeví ihned po kontaktu s alergenem a trvá 2–48 hodin. Ve vzácných případech jsou příznaky patologie pozorovány po dobu až 6 týdnů. Užívání léků urychluje rekonvalescenci, zarudnutí a otoky ustoupí do 1 dne, pleť se pročistí do 14 dnů.
Jak dlouho trvá, než chronická kopřivka u dětí a dospělých odezní? Příznaky recidivující formy onemocnění přetrvávají déle než 1,5 měsíce. Při správné léčbě začne vyrážka mizet během prvního týdne antihistaminické terapie. Nelze však vyloučit opakovanou vyrážku a obnovení akutního průběhu za přítomnosti nepříznivých faktorů.
Studená a tepelná kopřivka vzniká vlivem teplotních podnětů. Onemocnění je charakterizováno sezónními exacerbacemi, kožní vyrážka se objevuje po vystavení slunečnímu záření nebo mrazivému vzduchu. Není možné se zbavit alergií, ochranné krémy, léčivé masti a zvlhčující gely pomáhají snížit projevy patologie. Proto doba trvání vyrážky přímo závisí na dodržování preventivních opatření a teplotě okolního vzduchu.
Délka léčby kontaktní dermatitidy

Příčinou kontaktní dermatitidy je přímý dopad alergenů na kůži. Postižená oblast vykazuje zarudnutí, otok a tvorbu mokvajících, svědivých puchýřů. Léčba začíná vyloučením zevních dráždidel, užíváním antihistaminik a aplikací mastí s kortikosteroidy.
Jak rychle zmizí vyrážka s kontaktní dermatitidou u dítěte a dospělého? Použití hormonálních léků urychluje zotavení. Kožní projevy mohou trvat několik hodin nebo 1–2 týdny, poté začnou vysychat a tvořit krusty.
Intenzivní svědění kůže může vést k škrábání a bakteriální infekci. Takové komplikace jsou často diagnostikovány u dítěte kvůli slabé imunitě nebo špatné hygieně. Pustuly se hojí déle a mohou se změnit v eroze a vředy. Děti dostávají antibiotika, vitamíny a imunomodulátory. Vyrážka zcela zmizí do 1 měsíce.
Alergický ekzém

Jak dlouho trvá, než zanícený kožní ekzém odezní? Vzhledem k tomu, že příčinou vzniku patologie není pouze vnější faktor, ale také narušení nervového systému, léčba se provádí antihistaminiky a sedativy.
Ekzém trvá poměrně dlouho, k čištění pleti dochází až po 30–40 dnech.
U dětí může patologie na pozadí atopické dermatitidy neustále přetrvávat, postupovat ve vlnách a procházet s nástupem puberty. Léčba pouze dočasně zmírňuje příznaky onemocnění.
Terapie mikrobiálního ekzému trvá minimálně 1 měsíc a zahrnuje antibiotika, desenzibilizační látky, antihistaminika, protizánětlivé, antimykotické, hormonální masti a antiseptika pro vnější použití.
Seboroický ekzém se vyvíjí na pozadí doprovodných onemocnění, takže délka léčby bude záviset na tom, jak rychle lze odstranit základní onemocnění a jak lze zvýšit imunitní obranu těla.
Kožní vyrážka způsobená inhalační alergií

Člověk může spolu se vzduchem vdechovat alergeny, dráždivý je prach, plísně, zvířecí chlupy nebo pyl kvetoucích rostlin. Komponenty vstupují do plic, poté jsou absorbovány do systémového krevního řečiště, což způsobuje rozvoj histaminové reakce, tvorbu svědivé vyrážky, rýmu, slzení, suchý kašel a kýchání.
Inhalační alergie jsou nejčastěji sezónní, kožní projevy tak většinou přetrvávají, dokud neuplyne období květu nebo člověk nezmění místo bydliště do oblasti s čistším vzduchem. V případě silné reakce na částice zvířecích chlupů byste neměli chovat domácí zvířata v bytě ani s nimi mít úzký kontakt.
Aby puchýře rychleji zmizely, pijí pacienti antialergické léky, používají nosní kapky, hojivé, protisvědivé masti a spreje na výplach hrtanu.
Prevence alergických vyrážek

Předcházet vzniku kožních vyrážek u lidí trpících alergiemi je možné úplným vyloučením kontaktu s alergenem. Pokud se onemocnění po konzumaci určitých potravin zhorší, měli byste pečlivě sledovat stravu a dodržovat speciální dietu.
V případech, kdy člověk nezná skutečnou příčinu vývoje histaminové reakce, jsou předepsány laboratorní testy k určení alergenu. Během období remise je možné očkovat, takže exacerbace jsou mírné nebo patologie úplně zmizí.
Aby se prvky vyrážky nezapálily a nehnisaly, neměli byste pupínky poškrábat. Je důležité dodržovat doporučení lékaře, hygienická pravidla, užívat předepsané léky, vést zdravý životní styl a posilovat imunitní systém.
Kolik dní trvá, než alergie u dítěte odezní?
Jak dlouho trvá, než vyrážka přetrvává?
Jak poznat alergii?
Jak dlouho trvá alergie u dítěte?
Teprve po vstupu na tento svět má novorozenec slabý a ne zcela zformovaný organismus, na jehož fungování může negativně působit mnoho vnějších faktorů. Některé děti mají silnou imunitu již od narození, ale většina musí čelit různým potížím, dokud se jejich imunita neposílí. Jedním z nejčastějších problémů dětí do jednoho roku je alergie.
Alergická reakce u novorozenců může nastat na chlupy domácích mazlíčků, pyl, chemické složky čisticích prostředků, prostředky dětské hygieny (šampony, gely), složky dětských krémů, mlék, pudrů, mateřských parfémů a kosmetiky atd. Ale v 95% případů se alergie u novorozenců objevují kvůli jídlu.
Pokud je dítě kojeno, pak alergeny mohou být v potravinách, které matka jí. Pokud je již na doplňkových potravinách, může dojít k negativní reakci v těle kvůli složkám jídla, které je dítěti podáváno.
Kojící matka potřebuje mnoho zdravých vitamínů a mikroelementů. Její tělo musí přijímat dostatečné množství drůbeže, ryb, mléčných výrobků, ovoce a zeleniny. Vyplatí se ale minimalizovat konzumaci nebo ještě lépe vyhnout se ovoci a zelenině jasně oranžové a červené barvy (řepa, citrusy, rajčata, jahody atd.), rybímu kaviáru, ořechům, čokoládě, výrobkům s konzervanty, barvivy a vysokým obsahem cukru.
Pokud je dítě krmeno z láhve, pak alergenem může být bílkovina kravského mléka ve výživě. V tomto případě je nutné vyměnit směs za speciální hypoalergenní.
Alergie při přikrmování mohou být důsledkem jak nesprávné dávky přípravku, tak jeho individuální nesnášenlivosti. Takže alergen musí být vyloučen z dětské stravy a po chvíli se pokuste jej znovu zavést v malé dávce, pečlivě sledujte reakci těla dítěte.
- Červené skvrny na kůži.
- Vyrážka z plenky v oblasti třísel.
- Odlupování.
- Otok
- Regurgitace, zvracení.
- Průjem nebo zácpa.
- Quinckeho edém.
- Bronchospasmus.
Léčba alergií
Prevence alergií
Kolik dní trvá, než alergie odezní?
Mnoho rodičů se při prvním podezření na alergii ptá, jak dlouho alergie trvá, protože miminko trpí různými nepříjemnými příznaky. A nejsou to jen rodiče dítěte, kdo o tom přemýšlí. Každého člověka, který se ocitne v takové situaci, zajímá, jak rychle vyrážka odezní a jak lze rychleji odstranit alergickou reakci.

Co určuje dobu trvání alergie?
Alergie je zcela nepředvídatelný jev v těle. Může trvat několik hodin nebo dní až několik měsíců. A to nelze předvídat ani s použitím laboratorního výzkumu, protože každý organismus reaguje na alergen svým vlastním způsobem a bojuje s ním.
 Obecně platí, že reakce těla na různé faktory, které mohou způsobit alergie, závisí na stavu imunitního systému osoby. Pokud má tělo dostatek síly, alergie nemusí začít. To je způsobeno výskytem protilátek v krvi. Alergen se do lidského těla dostává kůží, dýchacím systémem nebo trávicím traktem. Dále jsou jeho částice absorbovány do krve. Od této chvíle tělo začíná rozpoznávat alergen. Imunitní systém rozpozná cizí předmět v krvi a začne produkovat velké množství protilátek, které budou sledovat prvky alergenu a zničit je. Zatímco tento proces trvá, člověk zažívá vnější alergické reakce, které mohou zmizet pouze tehdy, když množství alergenu v krvi vyschne. Pak alergická reakce sama odezní. Tento proces však může trvat dlouho, než je člověk izolován od faktoru, kterým je alergen. To je to, co určuje, jak dlouho bude člověk náchylný k alergiím.
Obecně platí, že reakce těla na různé faktory, které mohou způsobit alergie, závisí na stavu imunitního systému osoby. Pokud má tělo dostatek síly, alergie nemusí začít. To je způsobeno výskytem protilátek v krvi. Alergen se do lidského těla dostává kůží, dýchacím systémem nebo trávicím traktem. Dále jsou jeho částice absorbovány do krve. Od této chvíle tělo začíná rozpoznávat alergen. Imunitní systém rozpozná cizí předmět v krvi a začne produkovat velké množství protilátek, které budou sledovat prvky alergenu a zničit je. Zatímco tento proces trvá, člověk zažívá vnější alergické reakce, které mohou zmizet pouze tehdy, když množství alergenu v krvi vyschne. Pak alergická reakce sama odezní. Tento proces však může trvat dlouho, než je člověk izolován od faktoru, kterým je alergen. To je to, co určuje, jak dlouho bude člověk náchylný k alergiím.Není možné vysvětlit, proč je konkrétní člověk alergický na určitý faktor. Výzkum v této oblasti nepřinesl žádné pozitivní výsledky. Jedním z důvodů, proč tělo začne odmítat jakýkoli alergen, je dědičnost, to znamená, že sklon k alergii se může přenést z rodičů na děti. Ne vždy se to však děje. Rodiče velmi často alergii nemají, ale dítě ji vyvine.
 Zároveň existuje velké množství alergenů, které mohou způsobit nežádoucí reakci v těle: prach, chmýří, peří, vlna, pyl, potraviny, domácí chemikálie, léky atd. Je tedy zpočátku velmi těžké odhadnout, zda má dítě alergii.
Zároveň existuje velké množství alergenů, které mohou způsobit nežádoucí reakci v těle: prach, chmýří, peří, vlna, pyl, potraviny, domácí chemikálie, léky atd. Je tedy zpočátku velmi těžké odhadnout, zda má dítě alergii.Doba trvání alergické reakce navíc závisí na tom, jak závažné jsou patologické změny způsobené vstupem alergenů do těla. Čím mírnější jsou komplikace a příznaky, tím rychleji alergie odezní.
Mimochodem, u kojenců mohou být alergie způsobeny nikoli vnějšími dráždivými látkami, ale vnitřními, protože matka dítěte může jíst nějaký produkt, který následně způsobí násilnou reakci v těle dítěte. V tomto případě by žena během laktace měla přezkoumat svůj jídelníček a identifikovat potraviny, které by se mohly stát pro dítě nebezpečnými. Kromě toho je nutné čistit tělo pomocí sorbentů a vyloučit nebezpečné produkty. Je lepší dát na chvíli přednost obilninám, zelenině a ovoci. A dítě se musí vzít k pediatrovi, aby lékař mohl zkontrolovat jeho zdravotní stav.
Jak dlouho trvá alergická reakce těla?
 Alergická reakce těla je nepředvídatelný jev, protože je velmi obtížné sledovat, v jaké fázi je konfrontace imunity s protilátkami proti alergenům v krvi. Všechny tyto procesy závisí na mnoha faktorech. Můžete si být ale jisti, že jakmile se alergen vyloučí, alergická reakce odezní.
Alergická reakce těla je nepředvídatelný jev, protože je velmi obtížné sledovat, v jaké fázi je konfrontace imunity s protilátkami proti alergenům v krvi. Všechny tyto procesy závisí na mnoha faktorech. Můžete si být ale jisti, že jakmile se alergen vyloučí, alergická reakce odezní.Obecně platí, že onemocnění trvá od několika hodin do několika týdnů. V těžkých případech onemocnění trvá několik měsíců, poté existuje riziko, že se vyvine do chronické formy s dočasnými sezónními exacerbacemi, které se nejčastěji vyskytují na podzim a na jaře. Za normu se považuje jeden a půl měsíce.
Ale u dětí je tělo nejčastěji mnohem slabší než u dospělých a jejich alergická reakce může trvat déle, i když jsou dodržována všechna doporučení pediatra a alergologa. Pokud alergie dítěte nezmizí po nezbytné léčbě do tří měsíců, pak má s největší pravděpodobností chronickou formu onemocnění.
Situace je v tomto případě úplně jiná. U chronických alergií můžete ovlivnit pouze příznaky a snažit se je zmírnit. Ale ani při medikamentózní léčbě není možné přesně předpovědět, jak rychle alergie odezní. Navíc, i když nemoc pominula, může se v blízké budoucnosti znovu objevit kvůli novému kontaktu s alergenem. Někdy nastanou situace, že tato alergie nikdy nezmizí a člověk s ní musí bojovat celý život.
 I když nyní byla vyvinuta nová metoda, která umožňuje člověku se s nemocí vyrovnat. Alergen se do těla dostává v malých dávkách. Takové postupy musí být prováděny po dlouhou dobu a musí se zvyšovat dávky. Tělo si tak na alergen zvykne a imunitní systém ho přestane považovat za cizorodý prvek a odmítne ho. Alergie už člověka nebude mučit.
I když nyní byla vyvinuta nová metoda, která umožňuje člověku se s nemocí vyrovnat. Alergen se do těla dostává v malých dávkách. Takové postupy musí být prováděny po dlouhou dobu a musí se zvyšovat dávky. Tělo si tak na alergen zvykne a imunitní systém ho přestane považovat za cizorodý prvek a odmítne ho. Alergie už člověka nebude mučit.To, že alergie nezmizí po dlouhou dobu, existuje ještě jedno vysvětlení. Možná byl alergen identifikován nesprávně a nové pokusy nepřinesly požadovaný výsledek. Mimochodem, je nutné provést kožní test a darovat krev k analýze, aby se zjistila přítomnost alergií a identifikoval alergen pouze tehdy, když je člověk zdravý. Jinak budou všechny pokusy neúspěšné. Navíc takové testy lze dělat až po dosažení věku 5 - 6 let. Pokud provedete testy dříve, data budou zkreslená. Alergie může časem ustoupit.
Jak můžete urychlit proces zotavení těla po alergii?
Nikdo nemá rád alergie. Zasahuje do normálního lidského života. Navíc není známo, jak dlouho bude alergie trvat. V současné době je však na toto onemocnění vyvinuto velké množství léků.
Za prvé, pacient musí užívat obecná antihistaminika. Pomohou se vyrovnat se zánětlivými procesy v těle. Za druhé jsou zapotřebí léky s lokálním účinkem, které eliminují příznaky onemocnění. Kromě toho se můžete uchýlit k aromaterapii a receptům tradiční medicíny. Nejlepší je ale přijmout preventivní opatření, která zabrání rozvoji nežádoucích příznaků.
Alergie je nepříjemné onemocnění, které může velmi rychle odeznít nebo může trvat několik týdnů či dokonce měsíců, dokud se nestane chronickým.
Nejlépe uděláte, když nebudete čekat, až tato doba přijde, ale začnete léčit příznaky. K tomu však budete muset zjistit, který faktor je alergen. Pro léčbu a prevenci je třeba se poradit s alergologem. Pomůže identifikovat látku, která alergii způsobila, a také vybrat účinnou léčbu. Ale musíte mít na paměti, že alergie u dětí může s věkem odeznít.
Jak vypadá alergie na kůži dítěte: typy a příznaky s fotografiemi, léčba a prevence alergických reakcí
V posledním desetiletí výrazně vzrostl počet dětí trpících alergiemi. Děti reagují na jídlo, prostředí a další faktory. Patologie se nejčastěji projevuje na kůži. Jak dítě roste, příznaky se také mění. Postupně jsou dýchací cesty vystaveny náporu záchvatu, který může negativně ovlivnit celkový zdravotní stav.
Jaké typy alergií mají děti a proč dochází k patologii? Jak nebezpečný je problém pro dítě a k jakým následkům může vést? Jak léčit alergickou reakci v různém věku? Jaká prevence bude nejúčinnější? Pojďme na to společně přijít.
Příčiny onemocnění
Imunitní odpověď na dráždivou látku nastává z mnoha důvodů. Nelze 100% určit faktory, které alergii způsobily, ale existuje seznam těch nejmožnějších příčin.
Příznaky a příznaky mohou být nejasné a nejasné. Bez úplného vyšetření není vždy možné okamžitě diagnostikovat onemocnění.
Odezva se objevuje nejen na kůži, týká se to dýchacího systému, gastrointestinálního traktu a sliznic. Spolu s vyrážkou se může objevit kašel, rýma, kýchání, nevolnost, zvracení, otok jazyka nebo jiné příznaky.
Charakteristické znaky na kůži:
- pálení, svědění, bolest;
- zarudnutí kůže;
- suchost, odlupování;
- otok tkáně;
- vyrážka (bubliny, puchýře, nodulární těsnění, vezikuly atd.).
Všechny části těla jsou náchylné k vyrážce, zejména obličej, pokožka hlavy, krk, končetiny, hýždě a břicho. Viditelné příznaky se objevují po určité době po kontaktu s dráždivou látkou.
Typy alergických reakcí u dětí podle typu původu
Alergie je reakce imunitního systému na vnější nebo vnitřní podráždění, na které je imunitní systém přecitlivělý. Patologie má mnoho typů a forem.
 Potravinové alergie se často objevují na červené bobule
Potravinové alergie se často objevují na červené bobuleKlasifikace podle typu původu:
- Jídlo. Často postihuje děti v prvním roce života. Často to postupně samo odezní. Někteří lidé jsou však alergičtí na určité potraviny navždy. Alergeny mohou být: červené bobule, ovoce a zelenina, citrusové plody, luštěniny, ořechy, mléko, mořské plody.
- Aeroalergie. Vyskytuje se v důsledku vdechování dráždivé látky, která vstupuje do plic a usazuje se na sliznici nosohltanu.
- Pro domácí mazlíčky. Názor, že hlavním alergenem je vlna, je mylný. Děti negativně reagují na živočišné bílkoviny obsažené ve slinách a toxické látky vylučované močí. Psi navíc z ulice přinášejí špínu a spolu s ní i bakterie a plísně.
- Na léky. Objevuje se v mladším věku, méně často v dospívání. Negativně působí antibiotika (zejména penicilin), anestetika, některé vitamíny.
- Na domácí prach. Roztoči jsou mikroskopičtí, snadno se vdechnou a často způsobují negativní imunitní odpověď.
- Pro chemikálie. Patří sem čisticí prostředky, agresivní chemikálie, osvěžovače vzduchu nebo umělá syntetická vlákna (nekvalitní oblečení, plyšové hračky).
- Na přírodní faktory. Může se jednat o bodnutí včelou, vosou, komárem nebo čmelákem. Dotyk některých rostlin má za následek popáleniny. V některých případech se objevují alergie na chlad nebo slunce.
- Senná rýma. Sezónní jev, kdy je ve vzduchu vysoká koncentrace pylu kvetoucích rostlin. K problému jsou náchylní jak dospělí, tak děti.
 Sezónní alergická rinokonjunktivitida
Sezónní alergická rinokonjunktivitidaTypy alergií podle povahy vyrážky
Navenek se alergie projevuje různými způsoby, jak je vidět při pohledu na fotografie pacientů s popisy. Stejný typ potíží se může u různých dětí lišit, např. potravinové alergie způsobují kopřivku i angioedém (v závislosti na úrovni imunitní senzitivity).
Nejběžnější typy onemocnění podle povahy kožní vyrážky:
Smluvní dermatitida
Kontaktní dermatitida je onemocnění, které postihuje horní vrstvy kůže (epidermis). Objevuje se v důsledku expozice dráždivého alergenu na imunitní systém a tělo jako celek. Kojenci, roční děti a starší děti jsou náchylné k patologii.
Smluvní dermatitida nejčastěji postihuje paže, nohy, záda a krk (na obličeji se objevuje velmi zřídka)
Kontaktní dermatitida pro malé dítě je běžným jevem, protože imunitní systém není plně vytvořen. Může se objevit z jakéhokoli důvodu, dokonce i malého. Prostředí hraje důležitou roli. Špína v domě a nepravidelná osobní hygiena výrazně zvyšují šance na onemocnění.
- zarudnutí kůže, otok;
- vzhled keratinizovaných oblastí náchylných k silnému loupání;
- bolestivé vezikuly naplněné čirou tekutinou nebo hnisem;
- pálení, svědění (někdy je bolest téměř nesnesitelná).
Nepříjemná vyrážka obvykle postihuje místa, kde vždy přilne oděv (nohy, paže, záda, krk). Méně často se objevuje na obličeji.
Atopická dermatitida
Atopická dermatitida je akutní kožní reakce na dráždivou látku nebo toxin, která se vyznačuje zánětlivým procesem. Nemoc je obtížně léčitelná, náchylná k relapsům a stává se chronickou.
V závislosti na věkové skupině pacienta je patologie charakterizována různou lokalizací ložisek zánětu: u dětí mladších 1 roku - to je obličej, záhyby rukou a nohou; od 3 let věku se často objevují vyrážky v záhybech kůže, na chodidlech nebo dlaních.
 Atopická dermatitida na obličeji dítěte
Atopická dermatitida na obličeji dítěteSeboroický typ (nezaměňovat se seboreou) postihuje pokožku hlavy. Atopie se může objevit na genitáliích nebo sliznicích (gastrointestinální trakt, nosohltan).
- výrazný otok;
- zarudnutí;
- odlupování;
- nodulární vyrážka naplněná exsudátem;
- pálení, svědění a bolest;
- suchá a popraskaná kůže;
- tvorba krust, které zanechávají hluboké jizvy.
Potravinové alergie jsou jednou z nejčastějších příčin onemocnění. Spouštěčem dermatitidy však často jsou i domácí mazlíčci, prach nebo nevhodné hygienické prostředky.
Pediatři poznamenávají, že patologie se zřídka vyskytuje sama o sobě. V kombinaci má dítě gastrointestinální onemocnění nebo jiné systémové poruchy.
Ekzém je zánětlivý proces horních vrstev kůže. Je chronické povahy s periodickými remisemi a relapsy a často se vyvíjí souběžně s atopickou dermatitidou.
 Dětský ekzém
Dětský ekzémHlavním zdrojem potíží je alergická reakce, zvláště pokud má dítě genetickou predispozici. Ekzém se objevuje pod vlivem více faktorů - alergie a poruchy organismu (imunitní systém, gastrointestinální trakt).
- zarudnutí;
- silné svědění a pálení;
- mnoho malých puchýřů, které se postupně spojují do jednoho souvislého ohniska zánětu;
- po jejich otevření se objeví ulcerózní léze a uvolní se exsudát;
- Jak se rány hojí, pokrývají se krustami.
Kopřivka
Kopřivka je dermatologické onemocnění alergického původu. V raném věku se vyznačuje akutními krátkodobými atakami, postupem času přechází do chronicity.
 Kopřivka po celém těle u dítěte
Kopřivka po celém těle u dítěteNemoc vypadá jako mnoho puchýřů, lišících se tvarem a velikostí. Jejich barva se liší od průhledné po jasně červenou. Každý blistr je obklopen zduřelým okrajem. Vyrážka je velmi svědivá, což způsobuje, že puchýře prasknou nebo se spojí do nepřetržité eroze.
Kožní patologie, která je neuroalergické povahy. Onemocnění se objevuje po 2 letech. Předpokladem může být častá diatéza. Vyznačuje se dlouhým průběhem, kdy jsou akutní relapsy nahrazeny obdobími relativního klidu.
Neurodermatitida vypadá jako shluk malých světle růžových uzlů. Při česání se mohou spojit. Kůže zčervená bez definovaných hranic. Objevují se šupiny, zhutnění a hyperpigmentace.
Quinckeho edém
Quinckeho edém je náhlá akutní reakce těla na přírodní nebo chemické faktory, nejčastěji způsobená alergiemi. Jedná se o vážnou patologii, která vyžaduje naléhavou první pomoc a úplné lékařské vyšetření.
 Quinckeho edém
Quinckeho edémQuinckeho edém je charakterizován výrazným zmnožením měkkých tkání obličeje (rty, tváře, oční víčka), krku, rukou a nohou nebo sliznic (velmi nebezpečný je otok hltanu). Otok může trvat několik minut až několik dní. Otoky v ústech znesnadňují mluvení a brání vám normálně jíst. Nedochází k pálení ani svědění. Dotyk otoku nezpůsobuje bolest.
Lyellův syndrom
Lyellův syndrom je velmi závažné a závažné onemocnění charakterizované alergickým původem. Je doprovázeno silným zhoršením celkového stavu pacienta, poškozením celé kůže a sliznic. Navenek nemoc připomíná popáleniny druhého stupně. Tělo se stává puchýři, oteče a zanítí se.
Obvykle k takové reakci dochází po užití léků na alergeny. Při prvních příznacích byste se měli poradit s lékařem, což zvýší šance na uzdravení. Prognóza vyléčení je zklamáním (ve 30 % případů dochází ke smrti). Naštěstí Lyellův syndrom tvoří pouze 0,3 % všech alergických reakcí na léky. Po anafylaktickém šoku je na druhém místě z hlediska ohrožení života pacienta.
Diagnostika alergií
Po vyšetření kvalifikovaný odborník předepíše řadu testů, které pomohou přesně identifikovat alergeny. Při prvním setkání musí rodiče informovat:
- jak dítě jí (co nedávno snědlo, než se objevila vyrážka);
- matky kojenců - o jejich stravě a zavedených příkrmech;
- Jsou v rodině nějaké alergie?
- Žijí domácí mazlíčci?
- jaké rostliny převládají v blízkosti domu atd.
- krevní test na imunoglobulin;
- alergické testy (kožní, aplikační, provokativní);
- obecný podrobný krevní test.
 K určení etiologie alergické vyrážky bude vyžadován obecný krevní test.
K určení etiologie alergické vyrážky bude vyžadován obecný krevní test.Léčba pomocí léků
Správná léčba alergií je povinná, zmírní komplikace a další zdravotní problémy. Je důležité chránit dítě před alergeny a dráždivými látkami a poskytovat medikamentózní terapii. Průběh léčby se u pacientů různých věkových kategorií liší. Běžné je užívání antihistaminik a lokální ošetření kůže. Léky předepisuje výhradně odborník.
Terapie pro novorozence
Někteří lékaři popírají vrozené alergie jako nezávislou patologii. Vzniká vinou matky, často neúmyslně. To je způsobeno konzumací alergenů v potravinách, špatnými návyky a předchozími nemocemi. Alergie se navíc může objevit už v prvních dnech či měsících života.
V první řadě by kojící matka měla přehodnotit svůj jídelníček a vyloučit všechny možné alergeny. Pro kojence krmené z láhve se volí hypoalergenní nebo bezlaktózová výživa.
V akutních případech onemocnění jsou antihistaminika indikována pro děti do 1 roku:
- Fenistil kapky (kontraindikováno po dobu až 1 měsíce);
- Cetrin kapky (od šesti měsíců);
- Zyrtec kapky (od šesti měsíců).

Pro vyrážku je předepsána místní léčba (rozmazání 2krát denně):
- Fenistil gel (zmírňuje svědění, zklidňuje pokožku);
- Bepanten (zvlhčuje, zlepšuje regeneraci tkání);
- Weleda (německý krém obsahující přírodní složky);
- Elidel (protizánětlivý lék předepsaný po 3 měsících).
Léčba dětí starších 1 roku
Na kožní vyrážky se používají stejné masti jako u novorozenců, případně individuálně předepsané lékařem. K čištění těla toxinů se berou absorbenty: Polysorb, Phosphalugel, Enterosgel, Smecta. Doporučuje se užívat vitamíny.
V případě prodlouženého nebo těžkého průběhu onemocnění se lékaři uchýlí k užívání léků obsahujících hormony (Prednisolon). Imunomodulační léčba je v tomto věku nežádoucí. Jako poslední možnost se volí šetrný lék (například kapky Derinat).

Odstranění příznaků u dětí starších 3 let
Od 3 let je možné začít odstraňovat samotný problém. Léky pouze zmírňují příznaky, ale nemohou vyléčit alergie.
Účinnou metodou je specifická imunoterapie (SIT). Lze jej používat od 5 let. Pacientovi je alergen zaváděn postupně v přesných dávkách. V důsledku toho si vyvine imunitní obranu a ztrácí citlivost na dráždivé látky. Paralelně se SIT lze přijmout opatření ke zvýšení imunitní obrany, zlepšení složení krve atd.
Chcete-li odstranit příznaky, můžete přidat k výše uvedeným lékům:
Jak dlouho trvá, než alergická reakce přetrvá?
V průměru může trvat několik minut až několik dní (4-6 dní). Sezónní senná rýma zabírá celé období květu a může trvat až několik měsíců. Je nutné chránit dítě před vystavením dráždivé látce a provádět symptomatickou léčbu.
Jak nebezpečná je alergie u dítěte?
Kožní alergie u dětí jsou potenciálně nebezpečné, zvláště pokud neexistuje řádná léčba. Nemůžete ignorovat diatézu nebo dermatitidu pod záminkou, že ji mají všechny děti.
- přechod akutní reakce na chronickou formu;
- výskyt prodloužené atopické dermatitidy nebo neurodermatitidy;
- riziko anafylaktického šoku, Quinckeho edém;
- bronchiální astma.
Prevence alergií
Úplně ochránit své miminko je nemožné, ale můžete dodržovat jednoduchá pravidla, která budou mít pozitivní dopad na jeho zdraví. Správná prevence sníží rizika alergií.
Prevence zahrnuje:
- komplexní posílení imunitního systému;
- správná výživa, dostatečné množství mikroelementů;
- včasné zavedení doplňkových potravin;
- vyloučení potenciálních alergenů (jejich pečlivé zavedení);
- čistota prostor, pravidelné mokré čištění;
- hypoalergenní nebo organické chemikálie pro domácnost;
- oděvy vyrobené z přírodních materiálů;
- nepřítomnost tabákového kouře v bytě.
Potravinové alergie u dětí
Děti často trpí potravinovými alergiemi. Tělo dítěte není zvyklé na život mimo matčino lůno a nepřijímá novou potravu. Častým projevem alergické reakce u dětí jsou červené skvrny na obličeji.
Vyskytuje se v důsledku mateřských hormonů přijatých v děloze. Potravinové alergie u kojenců časem vymizí bez léčby během prvního měsíce života.
Potravinové alergie u dětí mají mnoho příznaků. Léčí se léky nebo speciální dietou. Abyste předešli komplikacím, musíte se poradit s lékařem.
Příznaky dětské potravinové alergie
Alergie se projevují na kůži, dýchání a poruchách v gastrointestinálním traktu.
Dýchací problémy:
Vedlejší příznaky: slzení a podráždění očí. Pamatujte, že poruchy ve fungování dýchacích a trávicích orgánů mohou být způsobeny jinými problémy. Například při otravě nebo nachlazení. Příznaky alergie mají tendenci se objevovat jednotlivě nebo společně.
Jak dlouho trvá potravinová alergie?
Matky se neustále ptají, jak dlouho bude trvat, než potravinová alergie jejich dítěte odezní. Na kůži se příznaky objeví o několik hodin později při interakci s alergenem. V gastrointestinálním traktu se reakce projeví do 48 hodin.
V některých případech mohou kožní příznaky dětské potravinové alergie ustoupit několik hodin poté, co tělo přestalo být vystaveno alergenům. Normální funkce gastrointestinálního traktu se obnoví v průměru během 10-20 dnů.
Pro urychlení procesu léčby je třeba přijmout následující opatření:
- zvýšit imunitu dítěte;
- vyloučit ze stravy potraviny obsahující alergeny;
- zvolit správnou léčbu.
U dětí se potravinové alergie objevují během prvních 2 let života. Hlavními produkty pro její projev jsou zelenina, mléčné výrobky a vejce. 9 z 10 miminek se z toho úplně vyléčí. V prvním roce života se doporučuje vyloučit z dětské stravy arašídy a mořské plody, alergie na ně mohou přetrvávat po celý život.
Léčba potravinových alergií u dětí

Při prvních příznacích alergie je nutné přezkoumat stravu dítěte, aby bylo možné identifikovat alergen. Může se objevit při konzumaci potravin obsahujících živočišné bílkoviny.
Pokud nelze sestavit správný jídelníček, pak je lepší jejich konzumaci na nějakou dobu omezit na minimum. Postupem času mohou být tyto produkty znovu zavedeny do stravy, počínaje minimálním množstvím. Lékaři mohou doporučit medikamentózní léčbu.
Enterosgel pasta pomáhá odstraňovat odpad, toxiny a zmírňuje kožní příznaky (vyrážka, svědění, skvrny). Jako alternativu použijte Fenistil gel.
Kapky Fenistil a Zyrtec se používají k léčbě podráždění a slzení očí. Jako vedlejší účinek se mohou objevit gastrointestinální poruchy, proto je nutná předchozí lékařská konzultace.
Tavegil a Suprastin by neměly být podávány dětem. To je způsobeno tím, že způsobují nežádoucí reakce na nervový systém.
Než přípravek dáte svému dítěti, přečtěte si jeho složení na obalu a ujistěte se, že neobsahuje alergeny. Počáteční kojenecká výživa může být vyrobena buď z plnotučného kravského mléka, nebo z náhražek mléka.
Čím krmit dítě?

Mléčné kaše, čokoláda a loko obsahují mléko, které je častým zdrojem alergií.
- tvaroh;
- jogurt;
- kefír;
- tvrdý sýr;
- kaše s vodou;
- lehká zelenina a ovoce;
- kuřecí a libové hovězí maso;
- libové ryby;
- máslo a rostlinný olej;
- voda, zelený čaj, kompot;
- vývar, polévka
Potraviny, které je třeba ze stravy vyloučit:
Potraviny, které lze podávat dětem:
- plnotučné kravské mléko;
- těstoviny;
- zakysaná smetana;
- Černý čaj;
- králičí maso a vepřové maso;
- cukr;
- sůl;
- pekařské produkty;
- syrová zelenina;
- krupicová kaše;
- čerstvě vymačkané šťávy zředěné napůl vodou;
- vejce slepičí vejce.
Pokud je dítě alergické na slepičí vejce, lze je nahradit křepelčími vejci.
Matka by kromě dětské diety měla dodržovat i přísnou dietu.
Nakládané okurky a smažená jídla jsou z jídelníčku zcela vyloučeny. Aby tělo matky správně fungovalo, měla by pít dostatek vody.
Jak se vyhnout potravinovým alergiím?
Tělo dítěte se životu přizpůsobuje postupně. Proto je nutné jeho jídelníček postupně rozšiřovat. Použijte samostatný napájecí zdroj. V opačném případě může dojít k alergii v důsledku interakce různých potravin. V tomto případě bude velmi obtížné identifikovat alergen.
- Některé děti mohou být alergické na jakýkoli produkt dědičně. Proto byste měli zcela vyloučit rodičovské alergeny a všechny produkty, které je obsahují.
- Pokud se potravinová alergie objeví v prvním měsíci života dítěte, měl by být znovu použit o šest měsíců později. Během této doby tělo zesílí a vytvoří si vůči němu imunitu.
- Hodně záleží na volbě vzorce pro krmení. Proto je nutné jej správně vybrat. Vzhledem k široké rozmanitosti na trhu můžete kojeneckou výživu vyměnit za její analog.
- Pokud je to možné, kojení by mělo být zachováno co nejdéle. Mateří kašička je nejen potravou, ale i lékem na mnohé dětské nemoci. Obsahuje všechny potřebné složky ke zlepšení zdraví dítěte.
- V prvních šesti měsících je lepší nedělat doplňkové krmení. Po tomto období můžete podávat zeleninové pyré z brokolice a cukety. Pro zpestření si jídelníček zpestřete kefírem a tvarohem, které jsou svým složením podobné mateřskému mléku. Dejte svému dítěti nové jídlo v malých porcích a sledujte jeho reakci. Tímto způsobem můžete vytvořit jídelníček z potravin, které má vaše dítě rádo.
- Udržování zdravého životního stylu, chůze a cvičení posílí imunitní systém a ochrání děti před alergeny.
- Pokud se při konzumaci mléčných kaší objeví alergie, lze je nahradit kašemi vyrobenými z vody. Postupem času lze vodu postupně ředit mlékem, čímž se zvyšuje její koncentrace v potravinách.
- Někteří lékaři doporučují na prvních šest měsíců kravské mléko zcela vyloučit. Po roce můžete dát krupicovou kaši s mlékem.
Pokud má dítě alergii, nemusí to být jen na jídlo. Jeho iniciátory mohou být:
Včasná návštěva lékaře vám pomůže zahájit správnou léčbu vašeho dítěte a vyhnout se negativním následkům způsobeným alergickou reakcí.
Jak dlouho trvá alergie u dítěte?
Kolik dní trvá dětská alergie? Na tuto otázku neexistuje jednoznačná odpověď. Nejčastěji se příznaky patologie počítají v hodinách a dnech, ale přetrvávání příznaků onemocnění po dobu šesti týdnů se považuje za normu.
Podle statistik přetrvávají kožní projevy alergie u dětí déle než u dospělých. Pokud příznaky onemocnění po třech měsících nezmizí, pak lékaři již hovoří o chronickém onemocnění a marnosti pokusů o identifikaci alergenu.
Jak dlouho trvá, než vyrážka přetrvává?
Není možné s jistotou říci, jak dlouho bude trvat, než alergie dítěte odezní. Pokud mluvíme o chronické patologii, může se například pravidelně, okamžitě nebo nějakou dobu po kontaktu s dráždivou látkou objevit kožní vyrážka. Stává se také, že se objeví problémy v dermis a nezmizí po dobu šesti měsíců, zejména pokud jde o alergie v domácnosti, například na chlad nebo slunce.
Je téměř nemožné vypočítat dobu, po kterou bude vyrážka na kůži přítomna. Vše bude záviset na typu onemocnění, jeho formě a vlastnostech zdraví dítěte. Pouze ošetřující lékař může podrobně posoudit všechna možná období průběhu onemocnění, nebude možné samostatně určit, kolik dní alergie dítěte odezní.
Jak se rychleji zbavit alergií?
Nejjednodušší způsob, jak se zbavit nepříjemných příznaků alergické reakce, je při prvních projevech onemocnění. Nemoc je nutné potlačit „v zárodku“ ve chvíli, kdy se na dermis teprve začne objevovat kožní vyrážka nebo zarudnutí. V tuto chvíli je důležité identifikovat dráždivou látku a zcela vyloučit kontakt s ní. Dále stačí navštívit lékaře a užívat jím předepsaná antihistaminika.
Pokud se opozdíte s včasnou reakcí a dítě má otoky, dítě si stěžuje na nepohodlí v krku a dýchacích cestách, měli byste určitě zavolat sanitku.
Samoléčba v tomto případě není vhodná. Riskujete, že dítě nevyléčíte, ale pouze mu ublížíte.
Jak poznat alergii?
Příznaků alergie je mnoho, vše závisí na typu onemocnění a závažnosti jeho projevu.
Při onemocnění souvisejícím s jídlem lze tedy zaznamenat nevolnost, zvracení, průjem, plynatost, bolesti břicha, zvýšenou tělesnou teplotu a zarudnutí kůže. Může se objevit otok úst, zejména jazyka a rtů.
Diagnostikovat nemoc a sám ji léčit, zvláště u dítěte, je extrémně nebezpečné. Pokud zaznamenáte alarmující příznaky alergie, okamžitě vyhledejte lékařskou pomoc.



Projev alergie u kojenců
Hlavní příznaky alergie jsou
- Červené skvrny na kůži.
- Vyrážka z plenky v oblasti třísel.
- Odlupování.
- Otok
- Rýma, kýchání, kašel, slzení očí.
- Regurgitace, zvracení.
- Kolika, zvýšená tvorba plynu.
- Průjem nebo zácpa.
- Quinckeho edém.
- Bronchospasmus.
Pokud se dětský hlas stane chraplavým, objeví se kašel a ztíží se dýchání, pak to vše mohou být příznaky nebezpečného onemocnění - Quinckeho edému, při kterém vnitřní sliznice bobtnají. V takové situaci vyžaduje dítě naléhavou lékařskou pomoc. Rozhodně byste se měli obrátit na svého dětského lékaře, pokud projevy alergie dlouhodobě neustupují, i když miminku nevadí.
Léčba alergií
Základem léčby alergie je identifikace a eliminace vlivu alergenu na dítě. S příznaky alergie vám pomohou speciální tablety, masti, kapky a gely. Neměli byste si je vybírat na radu přátel. Jakýkoli lék pro kojence by měl předepsat dětský lékař nebo alergolog.
Pro alergie jsou předepsány následující skupiny léků:
- Antihistaminika ve formě sirupů a kapek, které odstraňují vnější příznaky alergie a zmírňují svědění. Patří mezi ně Fenistil, Zyrtec, Zodac, Loratadine, Diazolin.
- Antihistaminické gely a masti – Psilobalm, Fenistil. Snižují zarudnutí a zmírňují svědění.
- Sorbenty – Entersgel, Smecta. Odstraňují toxiny z těla a bojují s průjmem.
- Probiotika (Linex, Bifiform) a Enzymy (Creon), určené ke zlepšení funkce gastrointestinálního traktu.
- Hormonální masti (Flucinar, Elokom). Měly by být použity pouze v extrémních, závažných případech.
Jak dlouho trvá, než alergie u miminka odezní?
Můžete pochopit ty rodiče, kteří se snaží vyléčit své dítě z alergie a těší se na rychlé vymizení jejích příznaků. Každý rodič chce své dítě chránit před nepříjemnými pocity, které přinášejí nepohodlí a poruchy spánku. Ale na otázku "Jak dlouho trvá alergie dítěte?" neexistuje jednoznačná odpověď. Každý organismus je individuální, proto je prostě nemožné předvídat jeho reakci. Délka vymizení příznaků alergie závisí na agresivitě alergenu, množství, v jakém jej dítě dostalo, závažnosti alergické reakce, správnosti a včasnosti léčby.
Často, s mírnou formou potravinové alergie během kojení, po vyloučení alergenového produktu ze stravy, dermatitida zmizí do 5 dnů. Pokud během této doby nezmizí, pak byl alergen identifikován nesprávně.
Někdy, když je vyloučen vliv alergenu na dítě, příznaky alergie rychle zmizí: hned druhý den se stanou méně nápadnými a zcela zmizí do 7 dnů. Pokud se alergická reakce dítěte nebere vážně po dlouhou dobu a zůstává bez léčby, může vymizet alespoň měsíc, někdy musíte jít s dítětem do nemocnice. Známky takových pokročilých případů jsou kromě červených skvrn na obličeji, plenkové vyrážky a olupování kůže otoky a výtok hlenu z nosu. Nejdůležitější pravidlo: čím dříve alergii začnete léčit, tím rychleji odezní.
Prevence alergií
Projev jakéhokoli typu alergie se zvyšuje pod vlivem negativních faktorů prostředí - horký, suchý vzduch, chemikálie. Abyste předešli alergiím, měli byste dodržovat následující doporučení:
- V dětském pokoji udržujte teplotu maximálně 20 stupňů a vlhkost alespoň 50 %.
- Pravidelně provádějte mokré čištění prostor.
- Snažte se nepoužívat domácí chemikálie, perte oblečení svého dítěte ve speciálním dětském prášku, důkladně je vymáchejte a vyžehlete.
- Koupejte své dítě v teplé převařené vodě bez chlóru.
- Používejte hypoalergenní kosmetiku a hygienické výrobky speciálně určené pro novorozence.
- Odstraňte z dětského pokoje všechny květiny a husté a nadýchané koberce, které shromažďují prach.
- Oblečte své dítě do oblečení vyrobeného z přírodních tkanin v jemných barvách.
- Kupte si kvalitní dětské hračky vyrobené z netoxických materiálů.
- Pokud dáváte svému dítěti léky, udělejte to bez barviv a sladidel.
- Uspořádejte správnou výživu pro kojící matku nebo pečlivě vybírejte umělé mléko.
- Krmte své dítě kvalitními produkty, je lepší používat domácí zeleninu, ovoce, maso a vařit je sami.
- Pravidelně provádějte rutinní vyšetření svého dítěte u svého místního lékaře.
- Nemějte domácí mazlíčky, dokud je dítě malé.
Aby dítě vyrostlo bez náchylnosti k alergiím a bylo zcela zdravé, je nutné v prvních letech jeho života minimalizovat kontakt s potenciálně nebezpečnými faktory a produkty. Pravidelné provádění preventivních opatření minimalizuje pravděpodobnost alergií u vašeho miminka. Ale pokud se na jeho tvářích objeví červené skvrny, musíte se pokusit co nejrychleji identifikovat jejich příčinu, abyste se vyhnuli komplikacím.
Vše o příčinách problému
Alergie u kojence se může objevit jak při přirozené, tak umělé výživě. V prvním případě hraje roli jídlo, které matka sní. V druhém případě je důvodem složení upravené směsi a nedodržení jejího režimu ředění. Na zadku a tříslech se objeví vyrážka.
Matka potřebuje kojit své dítě co nejdéle a vést si stravovací deník. Zaznamenává snědená jídla a reakce těla dítěte. To usnadní identifikaci alergenu.
Důvody, proč se reakce vyskytuje u dětí do jednoho roku, jsou následující: hypoxie plodu (nedostatek kyslíku během těhotenství), virové nebo bakteriální infekce, onemocnění trávicího systému. Na pozadí těchto faktorů se křehká střevní sliznice stává ještě propustnější. Alergen se snadno dostává do krevního oběhu a způsobuje nepříjemné příznaky. Léčba by měla být zahájena okamžitě.
Důvodem může být dědičnost. Pokud rodiče trpí alergií, pak je více než 50% šance, že se nemoc u dítěte bude opakovat.
Alergie u dětí do jednoho roku může být spojena s kosmetikou. Je třeba pečlivě vybrat prášek na praní dětského oblečení, šampony, pleťové vody.
Důvody mohou být i v plence. Na zadku a tříslech se objevuje zarudnutí, které je doprovázeno vyrážkou. Léčba začíná výměnou vybrané značky plen. Měli byste také absolvovat delší vzduchové koupele.
Nepříjemné příznaky na zadku a dalších částech těla u dětí se mohou objevit v důsledku pylu rostlin, prachu, zvířecích chlupů a tablet.
Příčiny alergií mohou být skryté v užívání některých léků. Téměř všem dětem jsou předepisovány léky, které mají kompenzovat nedostatek vitamínu D v těle. Mezi tyto léky patří Vigantol.
Kapky Vigantol se předepisují k léčbě a prevenci křivice, jako profylaxe stavů spojených s nedostatkem vitaminu D nebo onemocnění pohybového aparátu.
Vzhledem k tomu, že imunita kojenců není příliš silná, alergie na Vigantol jsou poměrně časté. Alergie zesílí nebo se poprvé začnou objevovat během prořezávání zoubků. Abychom pochopili, že příčinou nepříjemných příznaků byly zuby a ne lék Vigantol, měl by být podáván před a po období výskytu zubů.
Často již v porodnici začnou podávat léky (sirupy, tablety a kapky) proti kolikám, včetně kapek Espumisan. Téměř všechny léky obsahují barviva a příchutě, a proto způsobují alergie ve formě vyrážky na zadku, obličeji a tříslech.
Známky nemoci
Aby bylo možné problém identifikovat včas, potřebují rodiče vědět, jak alergie u kojenců vypadá.
Hlavními příznaky u dětí do jednoho roku jsou vyrážka na obličeji, zadečku a tříslech. Ve složitějších případech vyrážka pokrývá téměř všechny části těla. Postižené místo je červené a drsné. Můžete si všimnout olupování nebo puchýřů, které jsou na dotek vlhké. Zároveň tento druh vyrážky přináší dítěti nepohodlí, protože svědí.
Může se objevit kašel, kýchání a rýma. Vzniká zánět oční sliznice (konjunktivitida). V závažných případech se mohou vyvinout dýchací potíže.
Postižena je nejen kůže a dýchací cesty. Trpí i celý trávicí trakt. Objevuje se kolika v břiše, je narušena stolice (může se objevit zácpa nebo naopak průjem), dochází k nadměrné regurgitaci.
Pokud jste alergický na lék Vigantol, příznaky se neliší. Na obličeji, zadku a tříslech se objeví zarudnutí a vyrážka. Tyto oblasti kůže svědí. V důsledku průjmu a zvracení může dojít ke zvýšení tělesné teploty. Chcete-li zjistit, zda je to důvod, stojí za to zastavit lék.
Dítě se stává neklidným, rozmarným a ufňukaným. Špatně spí a jí bez chuti k jídlu. Odmítá komunikovat a hrát si.
Provokujícím faktorem může být přehřátí. Kůže je pokryta pichlavým teplem a plenkovou vyrážkou. Může se objevit kopřivka. Nejnebezpečnějším stavem je Quinckeho edém. Pro dítě je obtížné dýchat a pleť se mění. Stává se bledým a mramorovaným. Sami nemusíte nic dělat, okamžitě zavolejte sanitku.
Příznaky alergie u dětí na lék Espumisan lze snadno identifikovat. Nejčastěji se vyrážka objevuje na obličeji, méně často na zadku a tříslech. Ve vzácných závažných případech může být dýchání obtížné a může dojít k otoku sliznic. Léčba spočívá ve vysazení léku. Není třeba dělat nic navíc.
Terapeutická opatření
Léčba onemocnění u dětí do jednoho roku začíná dietou. Nejvíce alergenními potravinami jsou čokoláda, slepičí vejce, ryby, houby, ořechy a med. Měli byste vyloučit produkty, které obsahují barviva a konzervační látky. Neměli byste jíst tučná, slaná, kořeněná jídla. Měli byste omezit konzumaci mléčných výrobků.
Pokud do pěti dnů po dietě příznaky neustoupí, alergie nezmizí, znamená to, že alergen byl identifikován nesprávně. Další léčba proběhne po dalším vyšetření.
- Předepište systémová antihistaminika (tablety Suprastin, tablety Diazolin, kapky Zyrtec, kapky Suprastinex, kapky Fenistil).
- U alergií mohou být kojencům lokálně předepsány nosní kapky.
- K čištění střev jsou předepsány enterosorbenty (aktivní uhlí, Polysorb, Enterosgel).
- Pokud dojde ke zvýšené tvorbě plynu, může být předepsán lék Espumisan.
- Enzymové přípravky.
- Přípravky na bázi prebiotik a probiotik.
Jak dlouho mám čekat, abych se zbavil nepříjemných příznaků? Alergie lze vyléčit v krátké době dodržováním vhodné diety a dalších doporučení lékaře.
Tablety pro alergii Tablety Claritin a Diprazine jsou schváleny pro děti do jednoho roku. Nejlepší je ale zvolit kapky. Je pohodlnější je dávkovat a podávat dítěti.
Tablety Suprastin jsou schváleny pro děti do jednoho roku. Můžete podávat ¼ tablety 2-3krát denně. Čtvrtina musí být rozdrobena a zředěna vodou. Tablety začnou působit nějakou dobu po prvním použití. Třetí den vyrážka zmizí.
Espumisan se předepisuje při nadýmání a dysfunkci jícnu. Malé děti jsou velmi zvídavé a často dokážou spolknout mýdlo nebo šampon. Proto jsou v tomto případě předepsány kapky Espumisan.
Kapky Espumisan se předepisují 10-15 kapek 2-3krát denně. Kapky lze přidat do láhve na pití. 15 minut po užití Espumisanu začnou plyny odcházet a bolest ustupuje. Lék Espumisan neproniká do krve, proto nepůsobí na jiné vnitřní orgány.
Espumisan pomáhá normalizovat funkci střev a zvyšuje vstřebávání živin. Proto před podáním prebiotik nebo enzymových přípravků musíte podat Espumisan.
Pokud jste alergický na lék Vigantol, měli byste jej přestat užívat. Abyste tuto ztrátu napravili, musíte být s dítětem více na slunci. V tomto případě, když ultrafialové paprsky dopadnou na kůži novorozence, tělo samo začne produkovat vitamín D. Během slunečných hodin se nemůžete jen tak procházet – od 11:00 do 15:00.
Existuje možnost zrušit Vigantol a použít jiné analogové léky, například Aquadetrim. Sami to ale nezvládnete. Musíte se poradit se svým pediatrem.
Lékař vám může předepsat nehormonální nebo hormonální krém nebo mast. Nehormonální krém zmírňuje zánět, snižuje svědění a množství vyrážek na zadečku a dalších částech těla.
Nehormonální léky jsou schváleny pro použití u dětí od velmi raného věku. Mezi nejčastější patří:
- Krém Gistan. Může být použit k léčbě různých vyrážek alergické povahy, včetně kopřivky a bodnutí hmyzem.
- Krém Elidel pomáhá léčit záněty u atopické dermatitidy a ekzému. Může být použit u dětí od 3 měsíců.
- Desitin mast. Snižuje účinek dráždidla, zabraňuje šíření vyrážky.
- Wundehil krém. Používá se při alergických reakcích různého původu.
Léčba může být doplněna antibakteriálními lokálními léky: mastí nebo krémem. Například mast Dioxidin, Sulfargin.
Krém a mast Bepanten jsou velmi oblíbené. Přípravek pomáhá léčit rány, zmírňuje podráždění zadku a jakékoli jiné části těla.
Hormonální krém je předepsán ve vzácných závažných případech alergií na zadek, obličej a krk. Léčba může být doprovázena vedlejšími účinky. Jak dlouho trvá, než alergie odezní? Podráždění se zmírní rychle, během prvních hodin po použití.
- Advantan krém se používá pouze na předpis lékaře, dokáže léčit alergické vyrážky u dětí od 3 měsíců.
- Krém Elokom je schválen k použití od 6 měsíců.
Včasná identifikace příčiny nepříjemných příznaků umožňuje správně určit další postup a vyhnout se vážným následkům. Neměli byste se sami léčit, musíte se poradit s odborníkem.
Co je alergie u dítěte?
Je známo, že alergie u kojenců je procesem zvyšování citlivosti kůže a střev na určité alergeny. Může být potravinového nebo nepotravinového původu: podrážděnou reakci u dítěte může způsobit naprosto jakýkoli potravinářský výrobek, stejně jako každodenní jevy, jako je prach, chemikálie a domácí zvířata. Alergie u novorozenců se může projevit vyrážkami na těle, gastrointestinálními poruchami nebo respirační alergií dýchacího systému.

Jak vypadá alergie u kojenců?
Podráždění může být na zadečku, břiše a obličeji dítěte, odlupuje se pokožka hlavy a obočí. Alergie u kojenců vypadá jako zarudnutí, malé vyrážky, šupinatá místa na kůži, podkožní otoky sliznic, bodavé teplo, kopřivka a plenková vyrážka. Pokud se kožní projevy objeví, i při správné, pravidelné péči, může být na vině alergen.
Alergie u kojenců na obličeji
Alergie se objevuje na obličeji dítěte ve formě diatézy, řady charakteristických příznaků, které se nacházejí na tvářích, čele, bradě, vypadají jako červené, suché skvrny různých velikostí, vyrážky a malé vodnaté pupínky. Objevují se ihned po jídle nebo nějakou dobu po kontaktu s alergenem, pak částečně nebo úplně zmizí.
Takové příznaky mohou způsobit nepříjemné pocity u dítěte: svědění, mírné pálení, těsnost kůže. Pokud je postižen obličej, měli byste se pokusit zabránit tomu, aby si dítě poškrábalo svědivá místa rukama, protože to může nejen rozšířit vyrážku po celém obličeji a těle, ale také vyvolat výskyt vředů a malých ran, které trvají dlouho čas na uzdravení u kojenců.

Příčiny alergií u kojenců
Mezi příčinami alergií u kojenců lze rozlišit reakce potravinového a nepotravinového původu. Důležitou roli hraje dědičnost: děti, v jejichž rodinách se opakovaně vyskytly případy bronchiálního astmatu, dermatitidy a chronické rýmy, jsou již od narození vystaveny zvýšenému riziku vzniku alergických reakcí. Dalším faktorem je načasování kojení a přirozené imunitní schopnosti dítěte.
Potravinové alergie u kojenců
Častým dráždidlem je bílkovina, která je obsažena v hotových mléčných výživách a dokonce i ve složkách obsažených v mateřském mléce. Potravinové alergie u kojenců se projevují kožními vyrážkami a střevními projevy: časté regurgitace, řídká stolice, zácpa, bolesti břicha. Dýchací systém může být komplikován křečemi a nazální kongescí. Lze uvést následující zdroje problému:
- Jídelníček kojící matky zahrnuje následující potraviny: čokoládu, kávu, houby, ryby a mořské plody, exotické ovoce, červenou zeleninu, čerstvě vymačkané koncentrované šťávy, plnotučné kravské mléko, slepičí vejce, med, smažená a uzená jídla, tučné maso, uzeniny, modrá sýry, konzervanty, emulgátory, barviva.
- Hotové mléčné směsi s obsahem bílkovin, laktózy, obilovin, sóji, medu. Před krmením je nutné směs zkontrolovat na alergenicitu.
- Podráždění u dítěte může být důsledkem špatné výživy matky během těhotenství, nemoci, infekcí nebo kouření.
- Překrmování dítěte může způsobit alergie.

Kontaktní alergie u kojenců
U kojence se může vyvinout alergie po interakci s potenciálními dráždivými látkami: domácí chemikálie, zvířata, pyl rostlin. I při té nejpečlivější péči se dítě dostává do kontaktu s okolím a rozvíjí reakce, které ne vždy projdou beze stopy. Kontaktní alergie u kojenců může být způsobena:
- prach, roztoči, štěnice;
- parfémy, kosmetika (pro děti i pro dospělé);
- pokojové rostliny;
- domácí zvířata (jakákoli, dokonce i bezsrstá);
- chemikálie pro domácnost (mycí prášky, prostředky na mytí nádobí, osvěžovače vzduchu).
Jak zjistit, na co je dítě alergické
Diagnostické metody se liší v závislosti na věku dítěte. Speciální testy a laboratorní testy od specialistů: pediatr, alergolog, odborník na výživu pomohou určit, na co je dítě alergické. Po roce věku děti podstupují speciální kožní testy, testy k identifikaci dráždidla: aplikují na kůži různé látky a pozorují reakci. Jak rozpoznat alergen u dítěte:
- inspekce;
- průzkum rodičů ohledně konzumovaných potravin, matčiny stravy;
- krevní testy (kontrola hladiny imunoglobulinu E, eozinofilů);
- Ultrazvuk břišních orgánů.
Alergie na bílkoviny u kojenců
Protein je obsažen jak v mateřském mléce, tak v kojenecké výživě, a to ve formě kravského, kozího a sójového mléka. Alergie na bílkoviny se u dítěte může objevit buď okamžitě, 10-30 minut po krmení, nebo během několika dnů. Kaseinový protein obsažený v živočišném mléce je tepelně stabilní - to znamená, že se při zahřívání neničí, děti jsou na něj alergické.
Pokud jste alergičtí na bílkoviny, je důležité pečlivě sledovat stravu kojící matky, přidat více obilovin, fermentované mléčné výrobky, libové vařené maso a zeleninu, sušené ovoce, pečená jablka; alergické potraviny by měly být zcela vyloučeny. Pro takové děti se připravují mléčné přípravky s obsahem bílkovin maximálně 3,5 kDa, při přechodu na plnohodnotnou stravu se začíná pyré bílou a zelenou zeleninou.

Alergie na umělé mléko u kojenců
Většina umělých výživ obsahuje kravské mléko, protože je podobné mateřskému mléku; méně často - kozí nebo sójové výrobky. Je třeba pečlivě číst obsah na obalu a vyhýbat se alergickým produktům. Alergii na umělé mléko u kojence mohou způsobit obiloviny obsažené v umělé výživě. Pokud jsou zjištěny příznaky, měli byste se okamžitě poradit s lékařem a individuálně vybrat hypoalergenní směs.
Jak dlouho trvá, než alergie odezní?
Pokud vyloučíte alergen ze stravy nebo oblasti vlivu, alergie neodezní velmi rychle, během několika týdnů. Častou příčinou vyrážek na těle kojence jsou primární hormonální změny, adaptace těla na podmínky okolního světa, po prvních kontaktech s vodou a různými látkami. Dieta v tomto případě nemusí mít viditelný efekt a reakce odezní sama. Pokud je problémem konkrétní alergen, pak mohou uzdravení urychlit léčivé masti, kapky a koupele.
Léčba alergií u kojenců
Jak léčit alergie u kojenců je složitá otázka, která vyžaduje podrobnou analýzu příčin a charakteristik jejího projevu. Pokud je postiženo několik oblastí současně, je lepší okamžitě aplikovat komplexní lékovou terapii. Tato léčba alergií u kojenců zahrnuje odstranění příznaků podráždění, střevních poruch, rýmy, bronchiálního sípání a povinné stravy pro matku a dítě. První 2 týdny je třeba dodržovat přísný hypoalergenní režim, poté jídelníček upravit přidáním osvědčených, snesitelných přípravků.
Pokud jsou příznaky alergie silné a způsobují dítěti nepohodlí, je lepší provádět všechny procedury pod dohledem lékaře po výběru vhodného způsobu léčby. Načasování přidávání doplňkových potravin, zeleninových a ovocných směsí do stravy by nemělo být porušeno: dřívější doplňkové krmení může způsobit dlouhodobé alergie a dlouhodobé kojení může v budoucnu přinést mnoho komplikací.

Lék na alergii pro kojence
K boji proti alergickému podráždění je přípustné používat určité léky určené speciálně pro kojence. Jsou předepsány, pokud dieta a omezení kontaktu s alergenem nepřinesou požadovaný výsledek. Ze všech léků na alergii pro kojence jsou účinná antihistaminika, hormony, adsorbenty, lokální léky a léky na obnovu střevní mikroflóry. Je důležité studovat složení používaných léků: mohou obsahovat ještě nebezpečnější alergeny. Jaké prostředky mohou pomoci, pokud má dítě alergie:
- Kapky - nezávadný Fenistil: povoleno od 1. měsíce, má mírně sedativní účinek, zmírňuje svědění, odstraňuje příznaky alergie, není návykový. Od 6 měsíců můžete začít užívat Zyrtec, Cetirizine, Claritin, mají protizánětlivé, antialergické účinky.
- Masti - pro aplikaci na vybrané, nezanícené oblasti pokožky.
- Enterosorbenty – pro příznaky střevních alergií.
- Pro děti do jednoho roku - oční kapky Olopatadin, Azelastin, aktivní uhlí a další léky bez sedativ nebo jiných vedlejších účinků. Tablety živočišného uhlí je potřeba rozpustit ve vodě, dětem od dvou let lze podávat tobolky s měkkým obalem.
Bepanten na alergie
Je známo, že Bepanten je externí lék pro rychlou regeneraci tkání, hojení a zvlhčení pokožky. Je to měkká emulze, která má hustou texturu a charakteristický zápach; Hlavní účinnou látkou je dexpanthenol. Bepanten vykazuje dobré výsledky u alergií: zklidňuje pokožku, bojuje proti plenkové vyrážce a zarudnutí. Kontraindikováno pouze v případě přecitlivělosti zjištěné během používání; bezpečné a netoxické.

Antialergické léky pro kojence
K léčbě různých typů podráždění u kojence jsou předepsány takové formy léků, jako jsou tablety, injekce, kapky, sirup, a většina léků je zakázána pro děti do jednoho roku. Alergolog vám pomůže vybrat správné léky, samoléčba je v těchto případech extrémně nebezpečná a nežádoucí. Antialergické léky pro kojence jsou dostupné v tekuté formě, protože malé děti nemohou tablety polykat, lze je rozdrtit na prášek a rozpustit ve vodě. Antialergické léky, které by měly být v lékárničce každé matky, jsou:
- Fenistil-gel je účinný zevní prostředek, který zmírňuje svědění, nevysušuje pokožku a pomáhá při středně těžkých vyrážkách.
- Po šesti měsících - Zirtec, Kestin, Claritin, Gismanal, Peritol.
- Erius při otoku sliznice.
- Smecta, Enterosgel na střevní potíže, Sorbex.
- Na dysbakteriózu - Babynorm, Linex.
- Azelastin, Ketotifen pro děti do 6 měsíců.
Co koupat dítě s alergiemi
Pokud má kojenec alergickou reakci, může pomoci koupel v léčivých koupelích. Tato starodávná lidová metoda pomůže zklidnit svědění, záněty a změkčit suché oblasti pokožky. Pokud máte alergii, můžete své dítě koupat v roztocích z heřmánku, provázku a měsíčku; Dobré výsledky má podle recenzí odvar z bobkových listů, ale všechny bylinky je lepší koupit v lékárnách: musí být stoprocentně čisté. Několik pravidel vodních procedur:
- Použijte pouze 1 druh bylinky, abyste zjistili, zda vaše dítě na některou z nich nereaguje podrážděně.
- První koupel by neměla trvat déle než 5 minut, další - 15.
- Koupele pro dítě není vhodné používat více než 2x týdně.
- Po koupeli není třeba se oplachovat vodou, při koupání používat mýdlo nebo jiné přípravky – tím se léčebný efekt jen zkazí.
- Je třeba se vyhnout bylinkám, jako je thuja, metla, celandine, tansy a pelyněk.
- Před koupáním vývar přecedíme.
- Teplota vody pro kojence je asi 40 stupňů.
- Vývar by neměl být příliš silný.
Potravinové alergie u kojenců: příznaky, léčba a dieta
Potravinové alergie jsou běžným onemocněním u kojenců. Koneckonců, tělo dětí si teprve zvyká na nové životní podmínky a ne vždy přijímá nové potraviny. Zajímavé je, že v prvních dvou až třech týdnech se téměř u každého miminka objeví na obličeji červené skvrny. Vyrážka se objevuje kvůli hormonům matky, které dítě dostává ještě v děloze. Tato alergie však sama odezní v prvním měsíci po porodu a nevyžaduje léčbu.

Potravinové alergie jsou jiného charakteru a projevují se nejen ve formě vyrážky. Tuto reakci je nutné léčit speciální dietou a ve vzácných případech i léky. Pamatujte však, že léky může předepisovat pouze lékař! Samoléčba problém jen zhorší a povede ke komplikacím!
Příznaky alergie
Abyste poznali potravinovou alergii, musíte vědět, jak vypadá. Příznaky lze rozdělit do tří skupin, z nichž každá má určité vlastnosti.
Kromě toho může u kojenců dojít k slzení a podráždění očí. Vezměte prosím na vědomí, že příznaky v oblasti dýchacích cest a zažívacího traktu mohou naznačovat další problémy. Například rýma a kašel jsou také příznaky nachlazení a abnormální pohyby střev jsou také příznaky otravy. Příznaky se mohou objevit společně i samostatně.
Chcete-li diagnostikovat a léčit alergie, navštivte svého lékaře. Ten určí typ alergické reakce a původce, vybere vhodnou dietu a předepíše léčbu.
Kdy potravinová alergie odezní?
Mnoho kojících matek se obává, kdy potravinové alergie jejich dítěte odezní. Poškození kůže se objeví během 1-2 hodin po kontaktu s dráždidlem. Střeva reagují do dvou dnů po konzumaci produktu. Pokud okamžitě identifikujete a vyloučíte alergen z vaší stravy, vyrážka a skvrny zmizí během několika hodin. Ale příznaky spojené s gastrointestinálním traktem okamžitě nezmizí. Následky budou dítě trápit zpravidla ještě jeden až tři týdny.
Když potravinová alergie dítěte odezní, ovlivňuje několik faktorů:
- Část alergenu, která vstoupila do těla dítěte;
- Jak rychle je alergenní produkt vyloučen ze stravy;
- Jak účinná a správná je léčba;
- Stav imunitního systému. Čím silnější je imunita dítěte, tím rychleji alergická reakce odezní.
Potravinové alergie se objevují u dětí do dvou let. Nejčastěji se jedná o reakci na vejce a kravské mléko, barevnou zeleninu. Ve věku tří až čtyř let alergie na takové produkty u více než 90 % dětí sama odezní. Alergie na mořské plody, ryby a arašídy vám často zůstanou po zbytek života. Lékaři proto nedoporučují zavádět takové jídlo do stravy kojící matky v prvních 8-10 měsících laktace a podávat je jako doplňkovou stravu dětem do dvou let.

Jak pomoci svému miminku
Léčba začíná vyřazením alergenního přípravku z jídelníčku a vytvořením vhodného jídelníčku pro matku. Často mají kojenci negativní reakci na bílkoviny, kravské mléko, slepičí vejce a barevnou zeleninu. V tomto případě pomůže hypoalergenní dieta, jejíž zásady si můžete přečíst zde.
Když není možné určit, na jaké jídlo má dítě negativní reakci, všechny potenciální alergeny jsou z jídelníčku na dva týdny odstraněny. Poté jsou produkty postupně zařazovány do nabídky jeden po druhém, ne více než každé dva nebo tři dny.
Někdy jsou dítěti předepsány léky. Léky předepisuje pouze lékař! Enterosgel se používá ke zmírnění svědění kůže, skvrn a vyrážek. Jedná se o bezpečnou pastu pro kojence, která odstraňuje toxiny a čistí tělo. Od jednoho měsíce můžete používat Fenistil gel. Není však vhodný na velké a zanícené oblasti pokožky.
Ke zmírnění slzení a podráždění očí se kojencům ve věku jednoho měsíce předepisují kapky Zyrtec a po šesti měsících kapky Fenistil. Vezměte prosím na vědomí, že posledně jmenované způsobují silné vedlejší účinky. Pokud máte zažívací potíže, můžete si vzít aktivní uhlí.
Nedoporučuje se podávat dětem Suprastin, Tavegil a další silná antihistaminika. Rychle a účinně zmírňují alergickou reakci, ale účinek takových léků velmi rychle vyprchá. Časté užívání takových tablet způsobuje silnou vedlejší reakci, včetně narušení fungování nervových buněk, závratě a ztráty koordinace a letargie.
Pro děti na smíšené nebo umělé výživě je třeba zvolit správnou výživu, která by neměla obsahovat kravské mléko. Před nákupem si pečlivě přečtěte složení a prostudujte si obal. Vezměte prosím na vědomí, že přikrmování a včasný přechod na přikrmování negativně ovlivňuje pohodu a vývoj dítěte! Jakou výživu pro své dítě vybrat, si přečtěte v článku „Pravidla smíšené výživy“.
Alergické produkty
Nejčastěji je alergická reakce způsobena potravinami, které obsahují bílkoviny. Jedná se o kravské mléko, čokoládu a mléčnou kaši. Vysokým rizikem alergií jsou také houby a ořechy, některé druhy ryb, slepičí a slepičí vejce, citrusové plody, pestrobarevné potraviny a krupicová kaše.
Pro zmírnění příznaků alergie jsou ze stravy vyloučeny potraviny, které nedoporučují pediatři. Podívejme se blíže na to, co může a co nemůže jíst kojící matka, pokud má její dítě alergie.
- Tvaroh bez přísad;
- kefír;
- přírodní jogurt;
- Tvrdý sýr;
- Pohanková, kukuřičná a ovesná kaše s vodou;
- Ovoce a zelenina ve světlých barvách (cuketa, brambory, jablka, brokolice atd.);
- Libové hovězí a krůtí řízek;
- Nízkotučné ryby (cand, treska a štikozubec);
- Zelenina a máslo;
- Kompoty, ovocné nápoje, zelený čaj a pitná voda;
- Polévky a vývary.
- Houby a ořechy;
- Měkké sýry;
- Mléčná kaše;
- Med, čokoláda a jiné sladkosti;
- Mořské plody a kaviár;
- tučné ryby;
- Ovoce, bobule a zelenina jasných barev (rajčata, paprika, jahody atd.);
- Citrusové plody (citrony, pomeranče, kiwi atd.);
- Nakládané okurky a marinády;
- Kakao a káva;
- Ředkvičky a ředkvičky, cibule a česnek;
- Nakládané okurky a marinády;
- Výrobky s konzervačními látkami a barvivy;
- Rychlé občerstvení a polotovary;
- Různé omáčky a koření, pálivé koření;
- Sycené nápoje, kvas a alkohol
S omezením:
- Plnotučné kravské mléko;
- Zakysaná smetana;
- Těstoviny;
- Kuřecí, vepřové a králičí maso;
- Pekařské produkty;
- Sůl a cukr;
- Syrová zelenina;
- Čerstvě vymačkané šťávy, napůl zředěné vodou;
- Krupice;
- Slepičí vejce (v případě alergie na bílkoviny nahradit křepelčími vejci);
- Černý čaj.
V prvních třech až čtyřech měsících života dítěte je vhodné jíst pouze dušené, pečené nebo vařené jídlo. Odstraňte ze svého jídelníčku smažená, příliš tučná a slaná jídla. Je důležité, aby kojící matka pila hodně tekutin. Přečtěte si více o zásadách výživy při kojení na odkazu http://vskormi.ru/mama/chto-mojno-est-kormiaschei-mame/.

8 způsobů, jak se vyhnout potravinovým alergiím
- Během prvního měsíce laktace dodržujte hypoalergenní dietu. Pokud má jeden z rodičů alergii, prodlužte lhůtu na dva až tři měsíce. Toto onemocnění je často dědičné. Navíc dítě může být alergické na úplně jiný produkt než máma nebo táta;
- Když se tělo novorozence přizpůsobí novým podmínkám, postupně zavádějte do stravy nové potraviny. Nezkoušejte několik produktů najednou! Je důležité vědět, na jaké jídlo je dítě alergické, pokud dojde k negativní reakci;
- Poprvé vyzkoušejte malou porci a dva dny sledujte pohodu dítěte. Při negativní reakci vyřaďte přípravek ze svého jídelníčku alespoň na měsíc! Po čtyřech týdnech můžete pokus o injekci opakovat;
- Pokračujte v kojení co nejdéle. Mateří kašička je nejlepší prevencí alergií a dalších nemocí! Obsahuje potřebné látky a prvky pro plnohodnotný rozvoj dítěte. Mateřské mléko navíc tvoří a posiluje imunitní systém, zabraňuje rozvoji nemocí a je nejvhodnější pro zažívání kojenců;
- Při smíšeném nebo umělém krmení zvolte správnou směs! Nemělo by obsahovat kravské bílkoviny a mělo by být co nejvhodnější pro věk a vývojová specifika miminka. Pokud se u dítěte objeví alergie, změňte vzorec;
- S prvním přikrmováním začněte nejdříve šest měsíců po narození. V první řadě dostávají miminka zeleninové pyré. K přípravě prvních jídel pro dospělé si vezměte cuketu a brokolici. Jedná se o nejbezpečnější zeleninu pro kojence. Dr. Komarovsky doporučuje podávat jako první doplňkové potraviny tvaroh a kefír, protože produkty svým složením připomínají mateřské mléko. Upozorňujeme, že každé dítě je individuální. Vyzkoušejte různá jídla a uvidíte, co má vaše dítě rádo. Přečtěte si více o pravidlech prvního přikrmování zde;
- Mnoho kojenců je alergických na kaši, pokud je připravována s mlékem. V prvních 3-4 měsících doporučují pediatři, aby kojící matky jedly kaši pouze s vodou. Poté lze vodu zředit mlékem a postupně zvyšovat dávku mléka. Komarovskij nedoporučuje pít kravské mléko během prvních šesti měsíců při kojení. Při prvním krmení podávejte miminku také kaši s vodou. Z jídelníčku vyřaďte krupici, protože obsahuje alergenní lepek. Mléčnou kaši a krupici lze podávat dětem od jednoho roku;
- Veďte se svým dítětem zdravý životní styl. Dělejte gymnastiku pro děti a častěji se projděte na čerstvém vzduchu. A plavání s miminkem posílí tělo, posílí imunitu a vyhnou se nemocem.
Seznam povolených potravin během kojení je velmi omezený. I s tak malým počtem ingrediencí však můžete připravit chutné pokrmy. Recepty v článku „Jídelníček pro kojící matku“ vám pomohou rozšířit a zpestřit jídelníček během laktace.
Nezapomeňte, že kojenci mají alergie nejen na potraviny. Negativní reakce je způsobena prachem, kosmetikou, léky, vlnou atd. Je důležité zajistit hypoalergenní životní styl pro dítě. Nechovejte doma zvířata ani květiny, provádějte mokré čištění denně, používejte hypoalergenní prášky, mýdla a další domácí chemikálie a hygienické prostředky. Používejte lůžkoviny a oblečení z přírodních materiálů, vezměte si polštáře a přikrývky s bezpečnou výplní, protože peří také způsobuje alergie.
Alergie u dětí
Můj 10letý syn má potravinovou alergii na ryby a kuřecí maso a trpí angioedémem. Je nějaká naděje, že tato nemoc s věkem odezní? Prosím o radu způsobů léčby.
Zpravidla můžeme říci, že alergické onemocnění odezní, když dítě ještě nedosáhlo puberty, pak je pravděpodobnost menší. Doporučujeme zkontrolovat funkci střev (dysbakterióza, červi), protože alergické potíže jsou nejčastěji střevního původu.
Prosím, řekněte mi, kam mohu v Moskvě zajít, abych identifikoval alergeny u 1letého dítěte.
Je mnoho míst, kde dělají testy na alergie. Je důležité si uvědomit, že alergeny musí být stanoveny krevním testem ze žíly a analýza musí být provedena, když nejsou žádné stížnosti nebo známky alergie, jinak nejlepší analýza poskytne falešný výsledek. Test je považován za pozitivní, pokud alergen poskytuje maximální reakci ve studii (například 4+). Je lepší použít importované testovací systémy, ale jsou drahé. U dětí ve věku 1 roku se však skutečné alergie vyskytují pouze v 15 % případů. 85 % tvoří falešné alergie spojené např. s náhlým zavedením příkrmů atp.
Synovi je 1.9. Jeho alergie neustávají – tváře, kotníky. Alergie v zásadě není závažná, ale dlouho úplně neodezní. Byli jsme na místní poradně - alergolog řekl, že je alergický na všechno od krav. Doporučil mi přejít na kozí mléko a králíky a předepsal také kúru Zaditen. Udělali jsme jen to, měsíc uplynul - alergie nezmizela. Prosím o radu, jak a kde zjistit, na co je dítě alergické a jak to léčit.
Odpověď: alergické projevy jsou často důsledkem ložisek chronické infekce (červy, lamblie, chlamydie atd.), Stejně jako střevní dysbiózy. Pokud testování na specifické protilátky proti různým alergenům (IgE) neodhalí potravinové alergie, měly by být provedeny studie zaměřené na identifikaci střevní dysbiózy a uvedených infekcí. Pokud žijete v Moskvě nebo v Moskevské oblasti, můžete se poradit s jedním z lékařských konzultantů webu (informace jsou v sekci „Naši lékaři“).
Moje dítě má 5 měsíců, v měsíci a půl onemocnělo akutní infekcí dýchacích cest a objevila se u nás alergie (šedé kolečka s červeným okrajem), dětská lékařka nás dlouho vyšetřovala a nechápala, co to je . Nedávno se to stalo znovu, když jsme měli horečku. Pediatr řekl, že je to virová alergie. co to je? S čím by to mohlo souviset? Je možné se toho nějak zbavit? Musím podstoupit nějaké testy? a kde se to dá udělat?
Pediatr má podezření na červy u dítěte, ale jelikož se v rozboru nenašli, nedoporučuje předepisovat léčbu. Zejména od vás jsem se dočetl, že je možné provést preventivní léčbu dekarisem a vermoxem, jsem „pro“ takový preventivní kurz, ale. Pamatuji si, že když jsem byl teenager, dali mi decaris a po tom mi bylo špatně a je tam napsáno hodně vedlejších účinků. Nebylo by nebezpečné ho použít pro 1,5leté dítě - 25 mg? Co mám dělat, když moje dítě onemocní tímto lékem? Při používání tohoto léku u dospělých, jak dlouho byste neměli řídit? A ještě dotaz, objevili alergii na mléko, mléko a sýry dávat nedoporučují, ale zapomněla jsem se zeptat na kefír, jogurt a tvaroh. Mohou být podávány, pokud máte alergii na mléko?
Testy na vajíčka červů atd. pouze ve 20 % případů jsou detekována vajíčka červů a v 80 % případů, kdy jsou červi přítomni, je test negativní. Nežádoucí účinky popsané v anotaci se týkají spíše dlouhodobých průběhů dekaris. Svou zkušenost byste však samozřejmě neměli zavrhovat, i když může být spojena například s efektem - smrtí červů a v důsledku toho zvýšenou intoxikací, motorickými dovednostmi atd. Užívání 25 mg není nebezpečné jednorázově a po 2 týdnech se opakuje. Musíte také pít vermox po dobu 3 dnů. Nežádoucí účinky z užívání léků (bolesti břicha, nevolnost, horečka apod. by měly ustoupit do 24 hodin). Neexistují žádné kontraindikace pro řízení. Pokud jste alergičtí na mléčnou bílkovinu, neměli byste dávat žádné mléčné výrobky ani kysané mléko. Další otázkou je, zda existuje alergie, protože test musí být proveden v době, kdy nejsou žádné stížnosti, jinak bude falešně pozitivní.
Alternativa k hormonálním lékům v léčbě atopické dermatitidy
Kortikosteroidy mohou způsobit atrofii kůže, zejména na obličeji, a užívání lokálních antibiotik může vést k rezistenci bakterií a rozvoji alergií. Specializovaní dermatologové proto často doporučují nehormonální lék na bázi aktivovaného pyrithionu zinečnatého – Skin-cap cream. Jeho použití pro externí léčbu atopické dermatitidy a diatézy je možné od 1 roku a nejsou žádné vedlejší účinky charakteristické pro hormonální léky a lokální antibiotika. Současně protizánětlivý účinek „Skin-cap“ není horší než hormonální léky a antibakteriální a antifungální účinek vám umožňuje normalizovat kožní mikroflóru a snížit riziko infekce.
Boldyreva Natalya Vadimovna, kandidátka lékařských věd
Jak rychle alergie odezní?
Lidé trpící alergickými reakcemi na různé látky se zajímají: pokud je přijata včasná léčba, jak rychle alergie zmizí, zejména u dítěte? V moderním světě je tato nemoc problémem pro mnoho obyvatel Země. Alergie si nevybírá nikoho konkrétního: postihuje lidi jakéhokoli věku, národnosti a pohlaví.

Jak se rychle vyrovnat s alergiemi
Alergická reakce nastává u člověka jako reakce na působení určitých látek nazývaných alergeny. Tělo je vnímá jako škodlivé a snaží se jich zbavit tvorbou vhodných protilátek. Do oběhového systému se uvolňují chemikálie (jeden z nich je histamin), které způsobují alergie. To vše se projevuje ve formě kožních vyrážek, slzení očí, rýmy, kýchání a dalších příznaků.
Prvním krokem, jak se zbavit alergie, je identifikovat látky, které přispěly k jejímu vzniku. Někdy to lze provést velmi rychle, protože alergen je zřejmý - například člověk začal zuřivě kýchat poblíž určité rostliny, která produkuje pyl.
 V jiném případě bude nějakou dobu trvat, než pochopíte, na co tělo reagovalo alergickou reakcí. Člověk si bude muset pamatovat, kdy se objevily příznaky tohoto stavu, v jakém okamžiku byly silnější. Pokud máte podezření na více alergenů, musíte je postupně ze svého prostředí vyloučit a sledovat svůj zdravotní stav. Můžete tak identifikovat příčinu alergie a nepustit ji v budoucnu do svého života. Často se stává, že člověk sám se nedokáže vyrovnat s úkolem identifikovat látku, která zasahuje do života. V takovém případě byste měli vyhledat pomoc lékaře. Provede příslušné testy a identifikuje všechny možné alergeny. A to pomůže zbavit se nemoci.
V jiném případě bude nějakou dobu trvat, než pochopíte, na co tělo reagovalo alergickou reakcí. Člověk si bude muset pamatovat, kdy se objevily příznaky tohoto stavu, v jakém okamžiku byly silnější. Pokud máte podezření na více alergenů, musíte je postupně ze svého prostředí vyloučit a sledovat svůj zdravotní stav. Můžete tak identifikovat příčinu alergie a nepustit ji v budoucnu do svého života. Často se stává, že člověk sám se nedokáže vyrovnat s úkolem identifikovat látku, která zasahuje do života. V takovém případě byste měli vyhledat pomoc lékaře. Provede příslušné testy a identifikuje všechny možné alergeny. A to pomůže zbavit se nemoci.To nejjednodušší, co můžete udělat, abyste se zbavili alergií po identifikaci viníků, je odstranit alergeny ze svého života. Pokud se jedná o nějaké potraviny, musíte je ze svého jídelníčku odstranit. Při návštěvě míst veřejného stravování byste měli věnovat pozornost složení pokrmů. Pokud máte alergickou reakci na srst domácích zvířat, měli byste je přestat kontaktovat. Při návštěvě majitelů kočky nebo psa musíte upozornit majitele, že ze zdravotních důvodů není možnost si s jejich mazlíčky hrát.
Alergici by měli svůj domov důkladně uklízet. Prací prostředky by měly být vybrány speciální, nealergenní. Je nutné zajistit, aby v bytě nebyl prach a včas se zbavit odpadků. Pokud není možné úplně zbavit se alergenů, měl by se člověk uchýlit k farmakologickým lékům. Moderní léčiva je vyrábějí v dostatečném množství.
Jak se vyrovnat s alergií u dětí
 Novorozené děti jsou křehká stvoření. Jejich tělo se těžko vyrovnává s mnoha faktory, které se objevují od doby, kdy přišli na tento svět.
Novorozené děti jsou křehká stvoření. Jejich tělo se těžko vyrovnává s mnoha faktory, které se objevují od doby, kdy přišli na tento svět.Alergie u kojenců se často objevuje na některý produkt užívaný matkou. Pokud dítě není kojeno, pak je třeba hledat alergen ve směsi, kterou je dítě krmeno. Jakmile vyloučíte škodlivou látku ze svého jídelníčku, zmizí všechny příznaky alergické reakce. Často se stává, že toto onemocnění u novorozence je dědičné. V tomto případě otázka, jak dlouho alergie dítěte trvá, nemá jasnou odpověď. S největší pravděpodobností bude léčba trvat poměrně dlouho.
Pravděpodobnost, že se dítě narodí s alergií, je identifikována ještě před narozením. Pokud tímto onemocněním trpí jeden z rodičů, pak je pravděpodobnost onemocnění nenarozeného dítěte přibližně 30%. Pokud jsou oba rodiče náchylní k alergickým reakcím, riziko se zvyšuje na 90 %.
V první řadě by rodiče měli zjistit závažnost onemocnění. Jedna věc je, pokud se alergická reakce projeví ve formě vyrážky, a úplně jiná, když začne Quinckeho edém. Při rychlém rozvoji příznaků je nutné zavolat sanitku. Nejlepší je ale takovému stavu předejít a včas se poradit s lékařem. Alergeny byste u tak malého člověka neměli hledat sami. Samoléčba nepřinese nic dobrého.
Mnoho rodičů vyjadřuje netrpělivost, když se snaží zvládat alergie. Ale musíte pochopit, že pokud se pokusíte zbavit jejích projevů nějakými kosmetickými prostředky, nemoc nezmizí. Použití mastí nebo koupele ve vaně s antiseptickými prostředky pomůže zbavit se kožní vyrážky na krátkou dobu, ale neodstraní příčinu onemocnění.
 Jak dlouho trvá, než alergie u dítěte odezní, závisí na závažnosti onemocnění, včasnosti a správnosti léčebných opatření. Pokud není onemocnění závažné, lze se s ním vypořádat během několika dnů.
Jak dlouho trvá, než alergie u dítěte odezní, závisí na závažnosti onemocnění, včasnosti a správnosti léčebných opatření. Pokud není onemocnění závažné, lze se s ním vypořádat během několika dnů.V opačném případě budete muset dítě léčit dlouhodobě a vždy pod dohledem zkušeného lékaře.
Stává se také, že jeden z rodičů bude muset s dítětem dokonce do nemocnice, protože hospitalizace je nutná. Ale toho byste se neměli bát. Při správné léčbě a dodržování všech lékařských doporučení rodičů vše dobře dopadne.
Jaká léčba se podává, když se objeví příznaky alergie?
Nejčastější léčbou je užívání antihistaminik. Tyto léky zmírňují svědění kůže a kýchání a mohou mít menší účinek na jiné příznaky.
Antihistaminika jsou rozdělena do 2 sérií:
- První generace. Tyto léky mají velké množství vedlejších účinků, například při jejich užívání pacient podléhá časté ospalosti.
- Druhá generace. Tyto léky nemají na pacienta sedativní účinek. Ale v řadě případů byl za nimi pozorován kardiotoxický účinek.
Při předepisování léku se lékař řídí mnoha faktory. To zahrnuje zdravotní stav pacienta, závažnost alergie a mnoho dalšího.
Tyto léky jsou dostupné v různých farmaceutických formách: nosní spreje, perorální léky, masti.
Alergie se léčí jiným způsobem – specifickou alergenovou imunoterapií. Zahrnuje injekční aplikaci alergenové vakcíny. To pomáhá zmírnit reakci imunitního systému na specifické látky, které způsobují alergie. Ale tato léčebná metoda má riziko rozvoje anafylaxe. Používá se, pokud jiné metody nepomáhají.
K úlevě od alergické rýmy může lékař předepsat intranazální kortikosteroidy.
Používají se k prevenci zánětů a podráždění nosní dutiny. Tyto léky mají vedlejší účinky, proto jsou předepisovány opatrně.
Moderní farmaceutický průmysl vyvíjí stále více nových prostředků pro boj s alergiemi, které trápí obrovské množství lidí.
Alergická vyrážka u dítěte je jedním z nejčastějších typů reakce na alergen ze strany imunitního systému a kůže. Taková vyrážka se v klinické praxi nazývá alergická kopřivka nebo kopřivka (z latinského urtica - kopřiva). Charakteristickým klinickým příznakem alergické vyrážky jsou papuly lokalizované v určitých oblastech nebo distribuované po celém těle. Vyrážka se projevuje jako nebolestivé, ale svědivé erytematózní puchýře, které u dětí nejčastěji vyvolávají potravinové alergeny.
Faktory, které vyvolávají alergie a příčiny alergické vyrážky u dítěte, jsou kombinovány do následujících skupin:
- Drogové alergeny.
- Potravinové alergeny.
- Fyzikální faktory (slunce, přehřátí, chlad).
- Chemické faktory (domácí chemie, prací prášky atd.).
Na potravinové alergie, pro které jsou charakteristické kožní projevy, jsou nejčastěji náchylní kojenci, starší děti mohou trpět lékovými alergiemi, sennou rýmou nebo vyrážkami způsobenými ultrafialovým zářením (slunce).
Mezi potravinářskými produkty jsou nejalergennější všechny druhy citrusových plodů, mořské plody, čokoláda, kakao, jahody, alergickou vyrážku může způsobit i intolerance mléčné bílkoviny.
Příčiny alergické vyrážky u dítěte
Typ alergie
Alergeny
- Mléčná bílkovina, mléčné výrobky, směsi
- Ovoce, zejména citrusové plody
- Zelenina (červená, žlutá, oranžová barva kůry, dužiny)
- Mořské ryby, mořské plody
- Výrobky z pšeničné kaše
- Drůbeží maso (kuřecí)
- Ořechy
- Produkty obsahující konzervanty, barviva, aromata
Léky
- Léky skupiny penicilinů
- Léky sulfonamidové skupiny
- vitamíny skupiny B
- NSAID – nesteroidní protizánětlivé léky
- Antikonvulziva
- Přípravky pro rentgenovou diagnostiku (kontrastní látky)
Aeroalergie
- Domácí prach
- Chemikálie pro domácnost ve formě aerosolu
- Zvířecí srst
- Pyl
Na seznamu „provokatérů“ alergických vyrážek u dětí vedou podle dětských alergologů potravinové alergeny, zejména mléčné výrobky, mořské ryby a vejce, tedy ta, která obsahují bílkoviny. Tyto faktory způsobují nepřímou reakci, na níž se podílejí protilátky imunoglobulinů třídy IgE. Alergeny oranžového a červeného ovoce a zeleniny způsobují přímé uvolňování histaminu bez přitahování IgE.
Akutní alergická kopřivka, vyprovokovaná vzdušnými faktory (domácí chemikálie, pyl), se nejčastěji vyskytuje u dětí starších 3 let a je příznakem zkřížené polyvalentní alergie.
Příznaky alergické vyrážky u dítěte
Hlavní příznaky alergické vyrážky u dětí jsou následující:
- Erytém (zarudnutí) určitých oblastí kůže.
- V místě vyrážky může být mírný otok.
- Malé papuly - vezikuly.
- Svědění, někdy velmi silné.
- Podrážděnost, plačtivost.
- Pokud papuly prasknou, mohou se objevit erozivní rány naplněné exsudátem.
- U potravinových alergií je lokalizace na kůži obličeje (tváří), hýždí, lýtek a méně často na předloktí.
Příznaky alergické vyrážky u dítěte závisí na formě základního onemocnění - alergie, která může být chronická nebo akutní.
- Akutní forma alergie se nejčastěji vyvíjí jako reakce na potravinový alergen nebo léky. Alergická vyrážka vypadá jako papuly, méně často velké puchýře, lokalizované na kůži obličeje a předloktí. Puchýřnaté útvary jsou zbarveny do růžova, mají matnou barvu a způsobují charakteristické svědění a podráždění. Akutní forma alergie se projevuje především na horní polovině těla dítěte, vyrážka může být lokalizována i ve velkých záhybech (inguinální). Dítě se stává rozmarným, začíná škrábat svědící kůži, ztrácí chuť k jídlu a špatně spí. Na pozadí obecné podrážděnosti je možné zvracení a dyspeptické příznaky.
- Pokud alergie vykazuje příznaky po dlouhou dobu a vyrážka nezmizí po 4-6 týdnech, je vyrážka diagnostikována jako chronická alergická vyrážka. Její příznaky jsou podobné akutním projevům alergií, způsobují však více zhoršených projevů z nervového systému – nespavost, nervozitu, podrážděnost, ztrátu tělesné hmotnosti v důsledku odmítání potravy.
Příznaky alergické vyrážky se mohou také projevit ve formě angioedému (Quincke), který je považován za nejnebezpečnější a je charakterizován rychlým rozvojem následujících příznaků:
- Pocit mravenčení v jazyku, rtech nebo na patře.
- Bolest, kolika nebo křeče v břišní oblasti.
- Erytematózní vyrážka, obvykle na obličeji.
- Vyrážka na obličeji se rychle šíří a je doprovázena rozvojem otoku.
- Oční víčka a sliznice úst nám otékají doslova před očima.
- Možná konjunktivitida.
- Otok se může rozšířit (migrovat) do nosohltanu a způsobit potíže s dýcháním.
- Kůže obličeje získává charakteristický namodralý odstín (cyanóza).
- Angioedém je závažným život ohrožujícím příznakem a vyžaduje okamžitou lékařskou pomoc, aby se předešlo závažným komplikacím.
Alergická vyrážka u kojence
Nejčastějším příznakem potravinové alergie u novorozenců s umělou výživou je kopřivka, často nazývaná diatéza. Ve skutečnosti neexistuje diagnóza diatézy, toto slovo znamená predispozici, sklon k jakékoli nemoci. Alergická vyrážka u kojence je variantou přechodné, nepatologické dermatitidy, kdy pokožka dítěte reaguje na invazi antigenní látky. Existují tři způsoby, jak se alergen dostane do nepřipraveného, nepřizpůsobeného těla dítěte:
- Během krmení se vyskytuje potravinový alergen.
- Při kontaktu s pokožkou - kontaktní alergen.
- Při dýchání - aeroalergen (inhalační alergen) nebo dýchací cesty.
Alergie u miminek do jednoho roku jsou nejčastěji spouštěny potravinovými faktory. Pokud je dítě kojeno, může se u něj objevit podobné problémy v případech, kdy matka nedodržuje hypoalergenní dietu. Dítě, které dostává umělou výživu, reaguje na bílkovinu kravského mléka, doplňkovou výživu, která je příliš časná nebo z nutričního hlediska špatně promyšlená.
Alergická vyrážka u kojence je v současnosti extrémně častým jevem, podle statistik jí trpí až 45 % miminek do jednoho a půl roku. V etiologii potravinových alergií u novorozenců hrají důležitou roli dědičné faktory:
- Pokud jsou maminka a tatínek alergičtí, pravděpodobnost, že jejich dítě bude mít alergii, je až 65 %.
- Pokud je jeden z rodičů alergický, riziko vzniku alergické reakce dosahuje 40 %.
Kromě toho může být příčinou alergické vyrážky také intrauterinní vrozená patologie (hypoxie), onemocnění matky během těhotenství
Fyziologicky se alergická reakce vysvětluje nedostatečným rozvojem trávicího traktu miminka a nízkou aktivitou tvorby ochranných protilátek - Ig A. Lokální ochrana sliznic trávicího traktu pomocí imunitních protilátek je tedy prakticky chybí a alergické látky poměrně snadno pronikají do krevního řečiště a překonávají střevní bariéru.
Jak se projevuje alergická vyrážka u kojence?
Kůže dítěte jako první reaguje na alergen:
- Zarudnutí tváří, méně často čela nebo krku.
- Difuzní nebo lokalizovaná vyrážka, často začínající na obličeji. Vyrážka může migrovat na předloktí, hýždě a lýtka.
- Drsnost, olupování pokožky obličeje.
- Neustálá vyrážka plenky, která není spojena s objektivními hygienickými důvody.
Nejzávažnějším a nejhrozivějším projevem alergie u miminka je angioedém neboli Quinckeho edém, který se vyvíjí velmi rychle a vyžaduje okamžitou akci k jeho úlevě. Známky angioedému u novorozenců jsou velmi specifické:
- Dítě najednou začne být rozmarné a plakat.
- Na kůži obličeje se objevují malé papuly (vyrážka).
- Hlas dítěte se stává chraplavým a přerušovaným.
- Objevuje se dušnost a může dojít k přerušení dýchání.
- U dítěte se rychle rozvine otok hrtanu.
- Obličej získá charakteristický namodralý odstín (cyanóza), pak náhle zbledne.
Při sebemenších alarmujících příznacích, které si pečující matka všimne u svého dítěte, je třeba se poradit s lékařem. Volba diagnostické metody a terapeutického působení je výsadou ošetřujícího pediatra nebo alergologa, rodiče jsou povinni striktně dodržovat lékařská doporučení.
Co lze udělat pro to, aby alergická vyrážka u kojence odezněla a neopakovala se?
- Zavedení příkrmů je nutné dohodnout s dětským lékařem nebo nutričním specialistou, zvláště pokud hrozí vznik alergie z dědičného faktoru.
- První příkrm by měl být hypoalergenní, a to i pro děti, které dříve nevykazovaly příznaky alergie.
- Plnotučné kravské mléko, vejce a pokrmy, které je obsahují, pšeničné cereálie, citrusové plody, ořechy jsou ty potraviny, které je lepší nepodávat dítěti do jednoho a půl roku.
- Kojící matka musí dodržovat speciální hypoalergenní dietu.
- Dítě, které trpí periodickou zácpou, může reagovat na zadržování střev alergickou vyrážkou. Proto je nutné včasné vyprazdňování trávicího traktu u dítěte regulovat.
- Pro hygienické účely a péči o dětskou pokožku je nutné používat pouze hypoalergenní speciální kosmetiku, která neobsahuje parfémy, příchutě, barviva.
- Alergická kontaktní vyrážka může být způsobena chlorovanou vodou ke koupání, proto je lepší koupat miminko v dechlorované nebo převařené vodě o správné teplotě.
- Alergie může být způsobena oděvy a lůžkovinami vyrobenými ze syntetických materiálů, tento faktor je třeba vyloučit.
- Alergie na teplo může vyvolat přehřátí a příliš teplé oblečení. Dítě by nemělo být příliš zabalené, protože tělesná teplota novorozenců je vyšší než normální teplota dospělého a mechanismy výměny tepla jsou uspořádány jinak.
- Je nutné vyloučit nebo minimalizovat kontakt dítěte s domácími zvířaty, na jejichž srst se může vyvinout alergie ve formě vyrážky.
Alergická vyrážka u kojence je obvykle přechodný jev. Miminko roste a také se rozvíjejí a zlepšují všechny metabolické a ochranné funkce trávicího traktu, jater a imunitního systému. S věkem téměř všechny příznaky potravinové alergie zmizí, pokud byla včas a v plném rozsahu provedena antialergická opatření. Podle statistik zůstává v dospělosti alergických pouze 1-1,5 % dětí, většina z nich má k alergii dědičnou predispozici.
Diagnóza alergické vyrážky u dítěte
Hlavním klinickým příznakem, který umožňuje odlišit alergickou vyrážku od infekčních vyrážek, je relativně normální celkový stav dítěte. Při všech nervových projevech - rozmarech, podrážděnosti spojené se svěděním kůže zůstává chuť k jídlu dítěte na stejné úrovni, tělesná teplota se zpravidla nezvyšuje.
Diagnóza alergické vyrážky u dítěte zahrnuje následující akce:
- Sběr důkladné anamnézy, včetně alergické a rodinné anamnézy, aby se vyloučil možný dědičný faktor.
- Pro potvrzení alergické kopřivky je nutné vyloučit další alergická, infekční, zánětlivá onemocnění, která mají také vztah s IgE imunoglobulinem.
- Je provedena podrobná analýza cesty průniku alergenu, jsou objasněny všechny možné příčiny, včetně domácích a kontaktních faktorů.
- Eliminace suspektního alergického faktoru se provádí jako diagnostické a zároveň terapeutické opatření. Pokud jsou informace o provokativním jídle, jsou vyloučeny všechny pokrmy obsahující alergen, pokud existuje podezření na kontaktní cestu rozvoje alergie, je eliminován prach, vlna, syntetické prací prostředky, kosmetika a prádlo.
- Pokud se onemocnění vyskytuje v akutní formě, diagnóza alergické vyrážky u dítěte zahrnuje laboratorní krevní testy ke stanovení IgE v krevním séru.
- Po odeznění příznaků, obvykle po 1,5-2 měsících, je možné provést kožní testy a testy (skarifikační testy, prick testy, patch testy), aby bylo možné přesněji určit povahu senzibilizace a identifikovat alergen.
- Známkou alergické vyrážky a kopřivky v diagnostickém smyslu je zvýšená hladina T-lymfocytů, CIC (cirkulující imunitní komplexy), snížení titrů IgA a zvýšení interleukinu.
Diagnostika alergických kožních vyrážek u dětí se provádí s ohledem na všechny charakteristiky zdravotního stavu, shromážděnou anamnézu a klinické příznaky onemocnění.
Léčba alergické vyrážky u dítěte
Terapeutické účinky proti alergickým vyrážkám jsou standardním léčebným režimem pro alergie, včetně potravinových, kontaktních nebo lékových alergií.
- Okamžité odstranění podezřelého provokujícího faktoru. Potravinovými osvobozovateli (provokatéry) histaminu mohou být mléčné výrobky, vejce, ovoce nebo zelenina, ale i potraviny obsahující vazoaktivní aminy – uzeniny a jiné uzeniny, játra (vepřové maso), sledi, rajčata, tvrdý sýr, uzená masa a fermentované potraviny.
- Antihistaminika pro léčbu vyrážky by měla doporučit a předepsat pediatr. H1 blokátory se zpravidla předepisují v dávkování a formě přiměřené věku dítěte. Pokud se příznaky rychle rozvinou a stanou se nebezpečnými (Quinckeho edém), může lékař použít glukokortikosteroidy.
- Fenistil gel (používá se od 2 měsíců), Bepanten, který zjemňuje pokožku a zmírňuje svědění, nebo jednoduchý dětský krém jsou vhodné jako pohotovostní léčba pro miminko bez lékařského předpisu. Infuze a odvary z léčivých bylin by měly být používány pouze na doporučení pediatra, protože mnoho bylinných přípravků je alergenů.
- Povinným krokem při léčbě alergické vyrážky je dieta, která vylučuje provokující potraviny. Hypoalergenní dieta by měla být dodržována po dobu 3 měsíců, i když příznaky odezní. Dále jsou produkty z rizikové skupiny zařazeny do menu s maximální opatrností v mikrodávkách, aby nedošlo k relapsu alergické vyrážky.
V místnosti, kde se dítě nachází, je třeba dodržovat určitý hygienický a hygienický režim:
- opakované mokré čištění,
- větrání,
- denní výměna prádla, oblečení,
- Z kategorie domácích chemikálií je nutné vyloučit všechny provokující látky.
Léčba alergické vyrážky u dítěte vyžaduje dlouhodobé pozorování ošetřujícího lékaře nebo alergologa. Dispenzární registrace není nutná, ale sledování stavu dítěte se provádí po dobu šesti měsíců po ukončení prvních alergických projevů.
Prevence alergických vyrážek u dětí
Preventivní opatření k prevenci alergií u dětí, jak trefně říkají pediatři, by měla začít rok, nejlépe dva před narozením dítěte. To znamená, že nastávající maminka, stejně jako tatínek, musí sledovat svůj zdravotní stav, aby se jejich miminko narodilo zdravé a netrpělo alergiemi.
Těhotná žena by měla pamatovat na dodržování hypoalergenní diety a možná rizika při užívání různých léků.
- Kojící matka je prvním potenciálním zdrojem potravinové alergie u dítěte, dokonce i minimální dávka potravinového liberátoru (spouštěče alergie), kterou matka sní, vyvolá u kojence reakci. Ořechy, čokoláda, mořské plody, citrusové plody, vejce, uzená masa a konzervy mohou být chutné, ale jsou také hlavními viníky potravinových alergií a vyrážek u kojených dětí.
- Děti, které vykazují intoleranci na mléčnou bílkovinu, by měly dostávat hypoalergenní výživu a dodržovat dietu až do věku 2 a někdy i 3 let.
- Děti s alergií v rodinné anamnéze by měly dostávat doplňkovou výživu podle speciálního, individuálního schématu, které zohledňuje všechna možná rizika.
- Pokud se objeví alergická vyrážka a byla včas zvládnuta, aby se vyloučily relapsy, měli by si rodiče vést speciální potravinový deník. Tyto záznamy zaznamenávají sebemenší alarmující reakce na potraviny nebo nové doplňkové potraviny. Deník je tedy příležitostí, jak včas varovat nebo zastavit rozvoj alergie.
- Dítě náchylné k alergickým vyrážkám by nemělo přijít do kontaktu se zvířecími chlupy nebo vdechovanými alergeny – pyly, aerosoly, prach z domácnosti.
- Očkovací kalendář pro dítě s alergií se liší od očkovacího kalendáře pro zdravé dítě. Očkování by mělo být provedeno s ohledem na alergickou anamnézu.
- Oblečení a spodní prádlo dítěte by mělo být vyrobeno z přírodních materiálů. Z prostředí miminka je také nutné vyloučit hračky vyrobené z latexu, plastů bez označení „hypoalergenní“ a podobně.
Prevence alergické vyrážky u dítěte znamená dodržovat lékařská doporučení a používat pouze farmaceutické léky, vnitřní i vnější. Samoléčba a experimenty s léčbou alergické vyrážky u dítěte mohou vést k vážným komplikacím.
hlavní: karditida, polyartritida, chorea, revmatické uzliny;
další:
klinické: předchozí revmatický záchvat nebo revmatické onemocnění srdce, artralgie, horečka, únava, bolest břicha;
laboratoř: reakce akutní fáze, potvrzení předchozí streptokokové infekce, prodloužení P - Q intervalu na EKG atd.
Juvenilní revmatoidní artritida. Jedním z klinických projevů kloubně-viscerální formy juvenilní revmatoidní artritidy může být makulopapulózní morbiliformní vyrážka. Kožní projevy se shodují s propuknutím onemocnění nebo mu předcházejí. Vyrážka je charakterizována polymorfismem primárních prvků, symetrií lokalizace a absencí sekundárních prvků. Povaha vyrážky: je častěji makulopapulózní a kopřivková, méně často makulózní a prstencovitá, ale závažnější než u revmatismu. Urtikariální elementy lze kombinovat s angioedémem. Vyrážka je nejčastěji lokalizována na končetinách, trupu, vzácně na obličeji, někdy jen nad některým z postižených kloubů. Doba trvání vyrážky je individuální: od několika hodin do několika dnů jsou možné opakované relapsy.
Zvláštní formou juvenilní revmatoidní artritidy je onemocnění Wissler-Fanconi. Onemocnění začíná akutně vysokou teplotou, někdy až 39–40 °C, kloubním syndromem a kožními lézemi ve formě polymorfních vyrážek. Charakter vyrážky: makulopapulózní, někdy kopřivkový. Převládající lokalizace na bočních plochách hrudníku, obličeje, vnitřní plochy paží a nohou. Vyrážka je obvykle hojná a trvá dlouhou dobu, někdy několik měsíců, trvale nebo v intervalech. Intenzita vyrážky odpovídá závažnosti procesu. Může být pozorováno zvětšení lymfatických uzlin, jater a sleziny.
Při diagnostice juvenilní revmatoidní artritidy se používají následující kritéria:
1. Klinické
2. Laboratoř
Detekce 3 z uvedených příznaků u pacienta s obligátní přítomností artritidy umožňuje diagnostikovat „pravděpodobné“, 4 příznaky „určité“, 8 příznaků „klasická“ juvenilní revmatoidní artritida.
Oparčasto se objevuje na rtech, obvykle u dětí mezi prvním a čtvrtým rokem života. Je doprovázena zvýšením tělesné teploty a v dutině ústní se objevují bubliny. Dítě si stěžuje na bolest v krku. Po několika dnech tyto jevy zmizí, ale nadměrné vystavení slunci, chladu, větru a vysoké teplotě může vyvolat exacerbaci.
Pásový opar. V průběhu onemocnění se na malé ploše na jedné straně těla objevují skupinky malých bublinek na červeném pozadí. Nejprve se objeví svědění a později, když se tvoří puchýře a trvají 2-3 týdny, dochází k silné bolesti. Když puchýře prasknou a objeví se suché krusty, může dojít k sekundární bakteriální infekci. Herpes a pásový opar jsou typy herpetických infekcí. Vzhledem k tomu, že virus se nachází v nervových gangliích a při oslabení imunity může způsobit vážné následky, pokud se tato onemocnění objeví, měli byste navštívit lékaře, který předepíše potřebnou léčbu.
Acne vulgaris někdy se vyskytují u dětí od 4 měsíců do 15 let, velmi často u dospívajících. Ve většině případů do pár let samy odezní, ale u některých dětí se projevují poměrně silně. Abyste zabránili akné, musíte si důkladně umýt obličej mýdlem a otřít pokožku v oblasti akné speciálními lotiony. Existují speciální krémy pro teenagery, které vybírá dermatolog nebo kosmetolog. Prospěšné je i opalování – slunce vysušuje mastnou pokožku. V případě potřeby použijte antibiotika a další prostředky. Nikdy byste neměli mačkat zanícené akné, zejména na obličeji a krku, protože to může vést k otravě krve. Na drobné vyrážky pomáhá časté mytí teplou vodou a mýdlem a používání speciálních pleťových vod. Pokud je akné hodně a zapálí se, léčbu by měl předepsat dermatolog nebo kosmetolog.
Furuncle- jedná se o akutní hnisavě-nekrotický zánět v okolí vlasového folikulu (místa růstu chloupku) a přidružené mazové žlázy s okolní tkání, který je doprovázen bolestivým otokem. Kůže kolem vlasového folikulu zčervená a na vrcholu otoku se vytvoří hnisavé jádro. Po pár dnech vřed praskne a uvolní se hnis. Vředy se snadno objevují na jiných místech kůže, protože vlasové folikuly se při přenosu infekce snadno infikují. Objevují se zvláště rychle v místech, kde se oděv otírá o kůži. Nejbolestivější vředy jsou v kloubech, zvukovodu a nosu.
Alergická vyrážka. Nejčastější příčinou svědivé, krátkodobé vyrážky nebo skvrn je alergie. Vyrážka nebo skvrny se mohou objevit na kterékoli části těla, často v místech tlaku od těsného oblečení - pásy, elastické pásky. Obvykle se jedná o růžovočervenou nepravidelnou vyrážku, která se při dotyku zvedne. Často doprovázeno škrábáním podrážděného místa. I když není žádná vyrážka, kůže je podrážděná, červená a oteklá. Alergické vyrážky mohou být způsobeny environmentálními nebo potravinovými alergeny. Existuje mnoho „viníků“ alergií (alergenů), ale často je nelze ani při vší snaze identifikovat. Nejčastějšími alergeny jsou domácí prach, zvířecí chlupy, pyl rostlin, potraviny, prací prostředky, zejména při nízkých teplotách vody, přírodní vlna a některé kovy (například nikl na knoflíkech, zipech, zámcích, přezkách). Potravinové alergie mohou být způsobeny konzervačními látkami, barvivy, čokoládou, korýši, rybami, vejci, jahodami, ořechy a rajčaty. Obecně lze říci, že alergenem může být jakýkoli potravinářský výrobek, snad kromě kuchyňské soli. Alergická je i alergii na léky, 10 % lidí je citlivých na penicilin, nejčastěji používané antibiotikum, a další penicilinová antibiotika. Důležitým znakem, který odlišuje alergii od infekčních vyrážek, je dobrý celkový stav dítěte. Dítě může být kvůli svědění podrážděné, ale ne ospalé, nedochází k nechutenství ani ke zvýšení tělesné teploty. Pokud je vyrážka doprovázena otokem (zejména na obličeji kolem rtů a očí), buďte velmi opatrní a ihned vyhledejte lékaře. To může být příznakem vážné komplikace - Quinckeho edém nebo dokonce alergický šok. Rozšíření otoku do oblasti jazyka a horních cest dýchacích vede k udušení. Tento stav vyžaduje urgentní léčbu v nemocnici, někdy dokonce na jednotce intenzivní péče.
Alergie na jídlo. Příčinou alergické vyrážky u kojence, pokud je kojeno, může být strava matky. Nejčastější reakcí je červená ryba, plnotučné mléko, telecí maso, citrusové plody, ořechy a rajčata. Proto se doporučuje, aby kojící matky vyloučily podezřelý produkt ze své stravy. Potravinové alergie se nevyhýbají ani umělým zvířatům – bílkoviny obsažené v krmné směsi mohou vyvolat kožní reakci. Pokud vyrážka nezmizí nebo se nedej bože zhorší, je třeba zvolit jiný přípravek pro umělé krmení. Nebezpečný alergický potenciál má také přikrmování, které je zahájeno příliš brzy nebo nesprávně. Mimochodem, přetrvávající vyrážka z tepla nebo přetrvávající vyrážka z plenky mohou být také alergické povahy.
Kontaktní alergie. Kožní vyrážky u kojenců mohou být způsobeny alergeny, které působí nejen zevnitř, ale i zvenčí. Kontaktní alergie nebo dermatitida vypadá jako malá vyrážka nebo tření na kůži. Nejčastěji se vyskytuje v reakci na používání přípravků obohacených o vonné látky při praní – zejména aviváže. Proto je při praní kojeneckého oblečení, zejména v prvních měsících života dítěte, lepší dát přednost specializovaným hypoalergenním výrobkům. Kromě toho mohou materiály použité v dětském oblečení (zejména vlna a syntetická vlákna) také způsobit vyrážky.
Atopický nebo kojenecký ekzém- nejčastější typ ekzému u dětí. Obvykle se objevuje v prvních dvou letech života dítěte, často se poprvé objeví ve dvou až třech měsících, kdy se dítě začíná odstavovat a zvykat si na dudlík. Stává se, že atopický ekzém se objeví později, ve věku čtyř až pěti měsíců, kdy je dítě definitivně odstaveno. Rozložení vyrážky je vždy charakteristické - na obličeji, hlavě, krku, v kožních záhybech a místech kontaktu s plenkami. Vyrážka v ohybech končetin je velmi bolestivá. Někdy se tomu říká - ekzém záhybu. Vyrážka je nejzávažnější na zápěstích a loktech, za koleny a kolem kotníků. Často jí vyráží na rukou a nohou. Kůže s ekzémem se velmi vysušuje, loupe se, zčervená, praská a ztlušťuje. V místech, kde je poškrábaný, může krvácet a pokud dojde k infekci, nelze vyloučit hnisání. Genetická složka atopického ekzému činí dítě mnohem zranitelnějším vůči mnoha spouštěčům, ale proč k tomu dochází, zůstává záhadou. Je však jasné, že pokud se vyhnete některým provokujícím momentům, můžete snížit závažnost a trvání nemoci.

Kopřivka je onemocnění, při kterém se v určitých oblastech kůže objevuje svědění a následně puchýře. Puchýře jsou nejprve umístěny na konkrétních oblastech kůže a jsou umístěny odděleně od sebe, a poté se spojí a získá se celá oblast zánětu. Pokud je tato oblast příliš velká, pak se tělesná teplota zvýší, objeví se zimnice a jsou možné poruchy ve fungování gastrointestinálního traktu. Mezi příznaky kopřivky patří puchýře a červená vyrážka, která svědí a svědí. Může se objevit kolem rtů, na tvářích a na jiných částech těla. Obecně tyto vyrážky a puchýře nejsou tak nebezpečné – většinou jsou malé velikosti a rychle mizí. Problém je ale v tom, že se neobjevují v jediné kopii, poté, co některé zmizí, na jejich místě se objeví jiné. Z tohoto důvodu kopřivka přetrvává na kůži poměrně dlouho a může vás trápit několik hodin až několik dní. Kopřivka je alergická reakce, která se může objevit například v důsledku kousnutí hmyzem. Puchýře zmizí po třech hodinách. Kopřivka se také tvoří, pokud byla kůže vystavena jakékoli chemické látce. Kopřivka může být důsledkem některých onemocnění, například špatné funkce štítné žlázy nebo špatné funkce ledvin nebo jater. Ale většinou se kopřivka vyskytuje v důsledku vlivu jakéhokoli jídla na tělo. Pokud člověk jedl hodně citrusových plodů, ryb, čokolády. Jíst typ kopřivky, která se tvoří, když byl člověk nejprve v mrazu a náhle vstoupil do tepla. Existuje také kopřivka ze slunečního záření. Někdy se onemocnění vyskytuje v důsledku skutečnosti, že člověk trpěl stresem a depresí. Kopřivka se může vyvinout v Quinckeho edém, kdy se na kůži, která se nachází na velkých plochách, objeví silný otok. Kopřivka může být také akutní nebo chronická. U chronického onemocnění může svědění trvat déle než šest měsíců. To vede k poruchám spánku a snížení celkové výkonnosti organismu. A u akutní kopřivky svědění zmizí během několika hodin. K vyléčení kopřivky je nutné identifikovat příčinu, která onemocnění vyvolala.

Stephen-Johnsonův syndrom. Týká se variant průběhu exsudativního multiformního erytému. Mechanismus rozvoje je spojen s okamžitými alergickými reakcemi, vyskytujícími se podle Arthusova fenoménu, na léky: sulfonamidové léky, deriváty pyrazolonu, antibiotika atd. Nástup je akutní, prudký s horečkou, trvající několik dní až 2-3 týdny, je zaznamenána bolest v krku, hyperémie sliznic, rýma, konjunktivitida, hypersalivace, bolest kloubů. Od prvních hodin je pozorováno progresivní poškození kůže a sliznic: nebolestivé tmavě červené skvrny na krku, obličeji, hrudníku, končetinách (dokonce jsou postiženy i dlaně a chodidla); Spolu s tím se objevují papuly, vezikuly a puchýře. Vyrážky mají tendenci splývat, i když se zřídka tvoří velké puchýře se serózně-krvavým obsahem (to je typické pro Lyellův syndrom).
 \
\
Lyellův syndrom(toxická epidermální nekrolýza). Alergická reakce na infekční, převážně stafylokokový proces a na užívání léků (antibiotika, sulfonamidy, analgetika) nebo na krevní transfuze a jejich složky. V patogenezi onemocnění má primární význam „explozivní“ uvolňování izosomálních enzymů v kůži (ne vždy imunitního původu). Onemocnění začíná akutně zimnicí, horečkou, bolestmi v krku, kříži, kloubech, pálení a bolestivosti kůže. Objevují se velké erytematózní skvrny různých velikostí, které se během několika hodin často spojí a rozšíří po celém těle. Na některých místech kůže se místo skvrn objevují vezikuly, papuly, puchýře a pak velké, ploché, ochablé puchýře, na jiných - krvácení. V důsledku těžké epidermolýzy má dítě vzhled popáleniny druhého stupně. V místech vystavených tření oděvem dochází k odlupování povrchových vrstev kůže bez ohledu na přítomnost či nepřítomnost puchýřů. Nikolského symptom je pozitivní. Tento syndrom může také postihnout sliznice. Na rozdíl od Stevens-Johnsonova syndromu je toxikóza výrazná, postiženy jsou sliznice úst a očí, často se rozvíjí myokarditida, nefritida a hepatitida.
Hillova erytrodermie. Jedna z nejtěžších variant průběhu neurodermatitidy. Kůže celého těla zčervená, připomíná husí kůži, na mnoha místech lichenizuje a odlupuje se s pityriázovými šupinami, ale není zaznamenán žádný sklon k puchýřkům nebo pláči. Charakteristické je nesnesitelné svědění a v krvi je detekována ostrá eozinofilie.

Erythema nodosum. Důvody jeho vývoje jsou různé a mohou být infekční i neinfekční. Mezi erythema nodosum a HLA-Bg existuje souvislost a byly popsány i případy familiárního erythema nodosum. Nástup onemocnění je obvykle akutní, ale relapsy jsou často pozorovány v intervalech několika měsíců nebo dokonce let. Chronické formy onemocnění, kdy uzliny přetrvávají několik let, jsou vzácné. Celkový stav dětí s erythema nodosum se může značně lišit. Někteří pacienti se i přes rozšířené kožní projevy cítí docela dobře. Jiní pociťují celkovou malátnost, horečku, zimnici, nechutenství a hubnutí. Tělesná teplota se často mírně zvyšuje, ale může dosáhnout 40,5 ° C. Někdy horečka trvá déle než 2 týdny. Kožní vyrážky se obvykle objevují náhle, ve formě erytematózních, bolestivých, mírně vyvýšených skvrn nad povrchem kůže na předních plochách obou nohou, není svědění. Někdy jsou vyrážky jednotlivé, umístěné na jedné straně nebo zahrnují extenzorový povrch předloktí. Kožní elementy se mohou nacházet na všech místech, kde je podkožní tuková tkáň, včetně lýtek, stehen, hýždí a také v nenápadných oblastech, jako je episklera oční bulvy. Průměr každého uzlíku se pohybuje od 0,5 do 5 cm.Kůže nad uzlíkem je zarudlá, hladká a lesklá. Jednotlivé uzliny se spojují a vytvářejí oblasti indurace, které mohou způsobit výrazný otok postižené končetiny. Během 1 až 3 týdnů uzliny obvykle spontánně odezní bez ulcerace, zjizvení nebo trvalé pigmentace. Během této doby se barva uzlin změní z jasně červené, změní se na modrou, zelenou, žlutou až tmavě červenou nebo fialovou (změna barvy kůže v projekci uzlin je podobná jako při vývoji modřiny). Erythema nodosum se vyznačuje určitou dynamikou procesu: šíření uzlů jde od centrálního prvku k periferii a jejich mizení začíná od centrální části s rychlou změnou barvy kožních prvků. Tyto klinické příznaky však nejsou konstantní, protože existují další varianty klinického průběhu erythema nodosum. Každý třetí pacient má známky artritidy. Obvykle jsou symetricky postiženy velké klouby končetin (kolena, lokty, zápěstí a nártní klouby), méně často malé klouby rukou a nohou. Většina dětí pociťuje artralgii, která často doprovází horečnaté období onemocnění, ale někdy mu může předcházet i několik týdnů. Artropatie může trvat několik měsíců, ale nedochází k deformaci kloubu. Charakteristickým znakem erythema nodosum je adenopatie kořenů plic na jedné nebo obou stranách. Obvykle je asymptomatická, náhodně zjištěná na rentgenovém snímku hrudníku a může přetrvávat měsíce.
Vyrážky, které nejsou infekční ani alergické. Existují vyrážky, které nezapadají do skupiny infekčních nebo alergických. Jedná se o vyrážky způsobené nemocemi, jako jsou: plenkový erytém; potničky; akné novorozenců, purpura. Při těchto onemocněních zabírají vyrážky významnou část těla a v každém případě vyžadují vhodnou léčbu.
Tuzemští pediatři věří plenkový erytém projev exsudativně-katarální diatézy. Nejedná se o alergické onemocnění v plném slova smyslu, správnější je mluvit o sklonu dětské pokožky k alergickým reakcím. Objevuje se poměrně často a je snadno rozpoznatelné. Erytém se vyskytuje bez ohledu na to, jaký druh plen se používá: látkové nebo jednorázové. Vyrážky se nacházejí na těch místech, která jsou pokryta plenkami, jejich vzhled se liší: od malého počtu skvrn kolem genitálií v mírných případech až po rozsáhlé jasné zarudnutí pod celým povrchem pleny s puchýři a vředy v těžkých případech. Důvodem je, že dětská pokožka je velmi citlivá na vlhkost a chemikálie nacházející se v moči a stolici. Mezi vylučovanými výkaly a močí dochází k reakci, při níž vzniká čpavek, který dráždí pokožku dítěte. Kůže dětí krmených umělou výživou je na takové podráždění obzvláště citlivá, protože v těchto případech je pravděpodobnější, že výkaly budou mít zásaditou reakci a podporují růst bakterií. Lokalizace vyrážky s plenkovým erytémem jsou obvykle následující:



